Nasjonal faglig retningslinje for helsetjenestetilbud til personer med kjønnsinkongruens
Pasientrettigheter og helsehjelp til personer med kjønnsinkongruens
Helsetjenesten og helsepersonell skal sørge for at personer med kjønnsinkongruens får oppfylt sine pasientrettigheter. Helsehjelpen skal være faglig forsvarlig og ivareta pasientens rett til medvirkning og selvbestemmelse
Mennesker med kjønnsinkongruens kan være i en tilstand som gir psykisk smerte, dypt ubehag og/eller andre plager som gir behov for helsehjelp.
Ansvaret for å sørge for at helsetjenester er tilgjengelige for pasientgruppen er fordelt mellom kommuner og regionale helseforetak. Kommuner og regionale helseforetak har også plikt til å sørge for at tjenestene som tilbys er forsvarlig organisert, slik at helsepersonell er i stand til å overholde sine lovpålagte plikter.
Helsepersonellet skal medvirke til at den enkelte pasient får tilbud om nødvendig og forsvarlig helsehjelp på riktig nivå, og skal ivareta pasientens fysiske og psykiske helse på en omsorgsfull måte.
Pasientens selvbestemmelsesrett skal sikres ved at helsepersonell gir tilstrekkelig informasjon om helsetilstanden og om innholdet i helsehjelpen. Det skal gis særskilt informasjon om mulige risikoer og bivirkninger. Informasjonen skal være et grunnlag slik at pasienten kan delta i valg mellom tilgjengelige og forsvarlige behandlingsmetoder ved kjønnsbekreftende behandling. Det skal også gi grunnlag for et gyldig samtykke til helsehjelp.
Praktisk – slik kan anbefalingen følges
Kjønnsinkongruens
Utgangspunktet for denne retningslinjen er en forståelse av kjønnsinkongruens som et manglende samsvar mellom et individs opplevde/uttrykte kjønn og kjønnskategori tildelt ved fødsel.
WHO har valgt å benytte begrepet «kjønnsinkongruens i ungdom og voksen alder og kjønnsinkongruens i barndom» som kode på tilstanden i kodeverket ICD. WHO ønsket å anerkjenne denne gruppens tilgang til helsehjelp. Derfor er det beholdt en mulighet for å kode tilstanden, selv om kjønnsinkongruens i seg selv ikke er en sykdom. Mange lever gode liv med sin kjønnsinkongruens. Men noen kan utvikle ulike grader av psykisk smerte, ubehag eller plager som følge av manglende samsvar mellom egen kjønnsidentitet og kjønnsuttrykk og den kjønnskategorien som en fikk tildelt ved fødsel. Målet med helsehjelpen er å tilby kjønnsbekreftende behandling for å dempe eller å fjerne smerten, ubehaget og plagene, og fremme en trygg identitet.
Denne retningslinjen velger å benytte begrepet kjønnsinkongruens som et samlende begrep. Det benyttes også i ICD-kodeverket. Personer som opplever kjønnsinkongruens er ingen ensartet gruppe. Historisk har personer som opplever kjønnsinkongruens eller kjønnsdysfori blitt beskrevet og/eller beskrevet seg selv som blant annet personer med transseksualisme, transvestitter, transkjønnede, binære, ikke-binære.
Kjønnsmangfold
En anerkjennelse av kjønnsmangfold både i samfunnet, i helsetjenesten og hos helsepersonell er et premiss i denne retningslinjen for å gi forsvarlig helsehjelp til personer med kjønnsinkongruens. En respektfull forståelse og inkluderende omsorg er grunnlaget for en god dialog med alle pasienter som har behov for helsehjelp. Personer som av ulike grunner bryter med samfunnets normer for kjønn er særlig utsatt for trakassering, overgrep, vold, stigmatisering og diskriminering (1;2). Det er også påvist en manglende forståelse for personer med kjønnsinkongruens både blant helsepersonell og generelt i samfunnet (3).
Informerte beslutninger og brukermedvirkning
Utgangspunktet i enhver konsultasjon er pasientens egne opplevelser, behov og preferanser. I praksis betyr det at helsepersonell tar utgangspunkt i pasientens opplevelse av sin situasjon og ønsker om helsehjelp. Personer med kjønnsinkongruens opplever ofte manglende samsvar mellom sin egen kjønnsidentitet og samfunnets forventninger til kjønnsuttrykk. En konsultasjon uten moralske eller andre forutinntatte holdninger og forventninger om hvordan en person fremstår, er et godt utgangspunkt for en dialog om kjønnsidentitet og kjønnsuttrykk.
For pasienter er en likeverdig og trygg dialog avhengig av
- å bli behandlet med respekt
- å bli tatt på alvor
- å føle tillit og trygghet
- å få hjelp når behovet er der
Helsepersonell og pasient bidrar sammen for å finne ut av hva utfordringene består av. Det kan være at det er behov for kjønnsbekreftende helsehjelp som følge av kjønnsinkongruens, eller at det foreligger somatiske eller psykiske helseplager som krever annen behandling.
Forutsetningen for at pasienten skal kunne ta et informert valg, er grundig informasjon om tilgjengelige og forsvarlige behandlingsmetoder. Pasientens preferanser skal nedtegnes i journalen.
Brukermedvirkning i medisinsk sammenheng innebærer ikke rett til selvbestemt behandlingsvalg eller hastegrad. Uenighet mellom pasientens ønske og faglige vurderinger kan oppstå. Helsepersonell skal alltid yte forsvarlig helsehjelp, og det er helsepersonellet som gjør vurderingen av forsvarlighet.
Avslag på helsehjelp begrunnes faglig. Diagnosekriterier, indikasjoner og kontraindikasjoner bør nedtegnes så klart som mulig. Beslutningene skal fattes på et tydelig grunnlag som kan forstås av både helsepersonell og pasienten selv, og at den som ikke får innvilget helsehjelp forstår hvilket grunnlag beslutningene er fattet på.
Generelle, praktiske råd til helsepersonell i møtet med pasienter
- Tolk ved behov: Tolkesamtale kan være belastende for pasienten, det kan vurderes telefontolk for å skjerme identitet og sikre tryggheten. Det kan være utfordrende å tolke samtaler om kjønnsidentitet og kjønnsuttrykk på grunn av begrepsbruk i ulike språk. Retningslinjer for god tolkeskikk – tolkeportalen(imdi.no)
- Gi informasjon om taushetsplikt og journalføring. Gi pasienten kopi av eventuell henvisning.
- Pasienter må i de fleste tilfeller oppgi fødselsnummer og juridisk navn. Dersom pasienten bruker annet navn enn det som står i folkeregisteret kan det ønskede navnet brukes i journal og liknende så langt datasystemet tillater det.
- Spør om kjønnsidentitet og hvordan pasienten vil tiltales: navn og pronomen. Det er nødvendig for helsepersonell å vite hva pasienten ønsker for å unngå misforståelser knyttet til egen kjønnsidentitet og kropp.
- Fortell pasienten at spørsmål i konsultasjonen kan oppleves som private, men at hensikten med å spørre er å gi god hjelp.
- Spør om hvilke betegnelser vedkommende benytter på enkelte deler av kroppen. Anvendes i samtale med pasienten, kan noteres i journal og henvisninger. Bruk kjønnsnøytrale og kliniske begreper for å beskrive kroppsdeler (eventuelt seksuell praksis der det er nødvendig)
- Dokumenter dersom pasienten har samtykket til eller motsatt seg nærmere angitt helsehjelp, øvrige reservasjoner, krav eller forutsetninger.
- Unngå å relatere alle forhold ved pasienten til kjønnsinkongruens med mindre det er relevant for den aktuelle helsehjelpen.
- Vis varsomhet i forbindelse med kroppsundersøkelser.
- Ved opphold i sykehus, tilrettelegges det praktiske i samråd med pasienten.
- Tilby informasjon om likeperson-, bruker- og interesseorganisasjoner, nettbasert informasjon og hjelpetjenester.
Informasjon om helsehjelp
- Tilby eller henvis til samtalehjelp individuelt og/eller med familie/pårørende/venner: rådgiving, psykososial støtte, utforsking av tanker om kjønnsidentitet og kjønnsuttrykk for å håndtere kjønnsinkongruens med psykisk smerte og stressbelastninger.
- Tilby eller henvis til rådgiving hos helsepersonell med sexologisk kompetanse.
- Gi informasjon om tilgjengelig og forsvarlig kjønnsbekreftende hjelp etter individuelle behov:
- Generelt om utredning, diagnostisering, behandling og oppfølging samt forventet varighet av de ulike stegene i helsehjelpen.
- Hjelpemidler og behandlingshjelpemidler:
- hjelpemidler: parykk, bryst- og penisprotese, kompresjonsvest
- stemmetrening hos logoped
- mulighet for hårfjerning
- Hormonell behandling
- Kirurgisk behandling
- Informasjon om konsekvenser av behandling, fordeler og ulemper/virkninger og bivirkninger
Om diagnosefastsetting og rekvirering av resepter
I utgangspunktet kan enhver lege eller psykolog sette diagnosen kjønnsinkongruens. For å få helsetjenestetilbud i spesialisthelsetjenesten kreves godkjenning av spesialister før behandling kan initieres. Dette kan for eksempel gjelde pasienter som har ønske om hormonell eller kirurgisk behandling. Dagens regelverk forutsetter at de fleste hormonpreparater som benyttes i kjønnsbekreftende helsehjelp må rekvireres av definerte spesialister for at det skal gis refusjon. Hvis andre leger forskriver hormonpreparater til en pasient på indikasjonen kjønnsinkongruens må pasienten betale legemidlet selv.
Behandling i utlandet og selvmedisinering
Noen ganger er det nødvendig å gi helsehjelp uten at kriterier for utredning før oppstart av behandling er oppfylt. Enkelte personer med kjønnsinkongruens vil av ulike årsaker søke helsehjelp andre steder enn i den offentlige helsetjenesten. Personer som har påbegynt behandling, eller er ferdigbehandlet i utlandet vil ofte ha behov for helsehjelp i Norge, for eksempel oppfølging av hormonell behandling. Disse pasientene har også rett til omsorgsfull og faglig forsvarlig hjelp.
Noen opplever at ventetiden på behandling er for lang eller har andre grunner for å velge å medisinere seg selv med legemidler kjøpt på nettet eller andre kanaler. Denne pasientgruppen har krav på vurdering, utredning og helsehjelp som øvrige pasienter med kjønnsinkongruens. Pasientene vurderes av fastlegen og henvises eventuelt til regionalt senter for kjønnsinkongruens eller nasjonal behandlingstjeneste, og kan følges opp etter dette hos fastlege eller avtalespesialist, og/eller andre instanser i kommunen.
Særlig sårbare grupper
Helsetjenesten oppfordres til økt oppmerksomhet på sårbare grupper. Personer uten fast opphold, familiegjenforente, asylsøkere, flyktninger, samt utenlandske sexarbeidere, har i varierende grad tilgang på helsehjelp og kjennskap til den norske helsetjenesten. For personer med kjønnsinkongruens som søker asyl i Norge kan veien til helsehjelp bli lang, dersom de må vente til de oppfyller de generelle kravene for tilgang til spesialisthelsetjenester.
Manglende tilgang til kjønnsbekreftende behandling kan få negative konsekvenser som selvmedisinering, depresjon, dysfori, og selvmord. Disse konsekvensene kan bli forsterket dersom personer med kjønnsinkongruens med innvandrerbakgrunn har traumer fra før, slik asylsøkere har høy risiko for.
Lagring av kjønnsceller
Vilkåret for å lagre kjønnsceller før en medisinsk behandling er at den aktuelle behandlingen gir risiko for å kunne gjøre personen infertil. Personer som skal gjennomgå kjønnsbekreftende behandling har mulighet til få lagret sæd for senere bruk til assistert befruktning. Lagring av sæd er ikke en garanti for gjennomføring av kjønnskorrigerende behandling, eller en garanti for at personen på et senere tidspunkt vil få tilbud om assistert befruktning. Vilkårene i bioteknologiloven må være oppfylt på det tidspunktet pasienten ønsker assistert befruktning. Viser til bioteknologiloven §§ 2-2, 2-3, 2-4 (lovdata.no) og § 2-6 (lovdata.no).
Assistert befruktning til personer som har endret juridisk kjønn
Det følger av loven om endring av juridisk kjønn at det juridiske kjønnet som hovedregel skal legges til grunn ved anvendelsen av lover der kjønn har betydning. Etter bioteknologiloven § 2-17 (lovdata.no) er det mulig å lagre ubefruktede egg dersom en kvinne skal gjennomgå behandling som kan skade befruktningsdyktigheten. Etter bioteknologiloven § 2-2 (lovdata.no) må assistert befruktning utføres på en kvinne, og etter § 2-18 (lovdata.no) er eggdonasjon forbudt. Stortinget vedtok 26. mai 2020 endringer i reglene om assistert befruktning. Endringene er ikke trått i kraft pr juni 2020.
Nasjonale screeningprogrammer
Pasienter kan fortsatt ha behov for screeningundersøkelser etter kjønnsbekreftende eller kroppsjusterende behandling. Manglende samsvar mellom juridisk kjønn og organer i kroppen kan medføre at personer ikke får innkalling til aktuelle screeningundersøkelser fordi slike innkallinger ofte baseres på juridisk kjønn. Etter endring av juridisk kjønn og/eller kjønnsbekreftende behandling bør pasienten ha en gjennomgang av behov for helsehjelp med for eksempel fastlegen.
Annen aktuell informasjon
- Individuell plan og koordinator
- Pårørendeveileder
- Endring av juridisk kjønn (helsenorge.no)
- Zanzu, min kropp i ord og bilder (zanzu.no)
- Samvalg (helsenorge.no)
- Kloke valg (legeforeningen.no). «Gjør kloke valg» oppfordrer helsepersonell og pasienter til en samtale om problemene knyttet til overdiagnostikk og overbehandling. Noen av spørsmålene er nyttige i samtalene om kjønnsbekreftende behandling. Pasienter inviteres til å stille helsepersonell spørsmål om undersøkelser og behandling.
Begrunnelse – dette er anbefalingen basert på
Anbefalingen er utarbeidet på bakgrunn av helserettslige regler og er beskrevet i kapittelet Om retningslinjen.
De kommunale helse- og omsorgstjenestene har i helse- og omsorgstjenesteloven § 3-1 (lovdata.no) en plikt til «sørge for» nødvendige helse- og omsorgstjenester for alle som oppholder seg i kommunen.
De regionale helseforetakene har plikt etter spesialisthelsetjenesteloven § 2-1 a (lovdata.no) til å «sørge for at personer med fast bopel eller oppholdssted innen helseregionen tilbys spesialisthelsetjeneste i og utenfor institusjon.»
Forsvarlighetsprinsippet er forankret i helsepersonelloven § 4-1 (lovdata.no), spesialisthelsetjenesteloven §2-2 (lovdata.no) og helse- og omsorgstjenesteloven § 4 (lovdata.no): Både den kommunale- helse og omsorgstjenesten og spesialisthelsetjenesten skal tilrettelegge sine tjenester slik at det er mulig for helsepersonell å overholde sine lovpålagte plikter, jf helsepersonelloven §16 (lovdata.no).
Det følger av pasient- og brukerrettighetsloven §§ 2-1a) og 2-1b (lovdata.no) at pasienter og brukere har rett til nødvendige helse- og omsorgstjenester fra både kommune og spesialisthelsetjeneste. For å fastslå hvilke tjenester pasienten eller brukeren har behov for, må det foretas en individuell vurdering. Behovsvurderingen må bygge på en forsvarlig utredning av pasienten.
Forskriftene om prioritering av helsetjenester, rett til nødvendig helsehjelp fra spesialisthelsetjenesten, rett til behandling i utlandet og om klagenemnd (prioriteringsforskriften) gir nærmere bestemmelser om vilkårene for at retten til nødvendig helsehjelp fra spesialisthelsetjenesten skal være oppfylt (4). Det er blant annet stilt som vilkår at pasienten kan ha forventet nytte av helsehjelpen.
Tjenestene som tilbys/ytes skal være faglig forsvarlige, helhetlige og koordinerte, jf. helse- og omsorgstjenesteloven § 4-1 (lovdata.no), og spesialisthelsetjenesteloven §2-2 (lovdata.no).
Både den kommunale helse- og omsorgstjenesten og spesialisthelsetjenesten skal tilrettelegge sine tjenester slik at det er mulig for helsepersonell å overholde sine lovpålagte plikter.
Helsepersonell skal etter helsepersonelloven § 4 annet ledd (lovdata.no) innrette seg etter sine kvalifikasjoner, og samarbeide med annet kvalifisert personell og henvise pasienter der det er behov. De skal også utføre sitt arbeid i samsvar med de krav som stilles til forsvarlig og omsorgsfull hjelp.
Brukermedvirkning er viktig i arbeidet med personer som har kjønnsinkongruens. Pasient- og brukerrettighetsloven § 3- 1 (lovdata.no) bestemmer at pasienter og brukere har rett til å medvirke ved gjennomføringen av helsehjelp, og at tjenestetilbudet skal så langt som mulig utformes i samarbeid med pasienter og brukere.
Det følger av pasient- og brukerrettighetsloven pasient- og brukerrettighetsloven § 3-2 (lovdata.no) at pasienten skal ha nødvendig informasjon for å få innsikt i egen helsetilstand og innholdet av helsehjelpen. Det skal også informeres om mulige risikoer og bivirkninger, for eksempel når helsehjelpen omfatter irreversibel helsehjelp til personer med kjønnsinkongruens.
Videre følger det av § 3-5 (lovdata.no) at informasjonen skal være tilpasset mottakerens individuelle forutsetninger som alder, modenhet, erfaring og kultur- og språkbakgrunn, og gis på en hensynsfull måte. Helse- og omsorgstjenesten må etter bestemmelsen legge til rette for nok tid til å sikre at pasienten har forstått informasjonen, og til å gjøre et informert valg om personen ønsker behandlingen.
I Likestilling og diskrimineringsloven § 6 (lovdata.no) oppstilles det forbud mot diskriminering på grunn av kjønn, kjønnsidentitet, kjønnsuttrykk med mer. Med diskriminering menes direkte eller indirekte forskjellsbehandling som knyttes til ett eller flere diskrimineringsgrunnlag. I forarbeidene til Likestillings- og diskrimineringsloven Prop. 88 L (2012–2013) (regjeringen.no) er det beskrevet hvorfor kjønnsidentitet og kjønnsuttrykk har et behov for diskrimineringsvern: «Departementet mener at transpersoner har behov for diskrimineringsvern fordi de er særlig utsatt for diskriminering og trakassering. Departementet viser til at transpersoner utfordrer tradisjonelle forstillinger om kjønn, kjønnsidentitet og kjønnsuttrykk. Transpersoner er særlig sårbare og utsatte for vold, trakassering og forskjellsbehandling som reduserer deres livskvalitet og muligheter til deltakelse i samfunnet. Dette gjelder på alle samfunnsområder, på samme måte som for homofile, lesbiske og bifile» (5).
Sist faglig oppdatert: 23.06.2020
Helsehjelpen skal være til barnets beste. Helsetjenesten og helsepersonell skal sørge for at barn/unge med kjønnsinkongruens får oppfylt sine pasientrettigheter
Helsepersonell skal gi omsorgsfull hjelp, informasjon og legge til rette for at barn/ungdom medvirker og tar avgjørelser om egen helse. Informasjon og medvirkning skal tilpasses alder, psykisk tilstand, modenhet og erfaringsbakgrunn.
Helsehjelpen skal organiseres slik at kravet til faglig forsvarlighet kan ivaretas.
Pasienter under 18 år med behov for helsehjelp fra ulike tjenester eller tjenestenivå skal få tilbud om individuell plan. Det skal legges til rette for gode overganger der ansvaret for pasientens tjenestetilbud endrer seg etter fylte 18 år.
Praktisk – slik kan anbefalingen følges
Barn og ungdom som opplever støtte fra familie og sitt nærmiljø, har bedre psykisk helse og mestrer utfordringene med kjønnsinkongruens bedre. Dette har betydning for psykisk helse på lang sikt (1). Forslag til hvordan helsepersonell møter barn og unge og deres foresatte er beskrevet i flere internasjonale retningslinjer (1-3).
Internasjonale retningslinjer anbefaler at helsetjenesten bør hjelpe omsorgspersoner og den øvrige familien til å ha en aksepterende og støttende holdning til barn eller ungdom med kjønnsinkongruens. Helsetjenesten bør støtte omsorgspersonene i å håndtere usikkerhet vedrørende barnets fremtidige kjønnsidentitet. Helsetjenesten bør hjelpe barnet eller ungdommen å utforske sin kjønnsidentitet og utvikle et positivt selvbilde (3). Utforskningen bør være uten forutsetninger og antagelser om at barnet selv opplever å tilhøre en bestemt kjønnsidentitet. Holdningen er hovedsakelig at barn som leker og «eksperimenterer» med kjønnsroller og kjønnsuttrykk må fritt få lov til å uttrykke seg i de rollene de velger. Barn og ungdom som opplever kjønnsinkongruens bør få hjelp og støtte fra helsepersonell som jobber i tverrfaglige team/nettverk for en individuell behovsvurdering.
Tilnærmingen er at barn må få mulighet til å uttrykke seg fritt og utvikle en trygg identitet uten sykeliggjøring, selv om omgivelsene kan oppleve det som utfordrende at barn og unge bryter med normer for kjønnsidentitet og kjønnsuttrykk.
Foreldre og foresatte
Foreldre har omsorgsansvar for sine barn frem til de er fylt 18 år. I dette ligger plikt til å gi omsorg og omtanke og til å ta vare på barnet. Den helserettslige myndighetsalderen er 16 år. Frem til dette skal foreldre som hovedregel ha god og grundig informasjon om den hjelpen som gis til barnet for å kunne ta vare på, og følge opp barnet på best mulig måte. Når ungdommen er mellom 16 og 18 år skal foreldrene ha den informasjonen som er nødvendig for å oppfylle foreldreansvaret.
De fleste som opplever kjønnsinkongruens i barndommen vil senere i livet ha en kjønnsidentitet tilsvarende sitt fødselskjønn (2;3). Det er ikke uvanlig at barn utforsker og krysser normer og forventninger som er tillagt kjønnsoppfatninger, og at barna leker og uttrykker at de vil være, eller at de har tilhørt, det motsatte kjønn. I kodeteksten for kjønnsinkongruens hos barn og unge presiseres det at diagnosen kan ikke stilles på bakgrunn av oppførsel eller preferanser utenfor normen for det tildelte kjønn alene. Et varig og fast ønske om å tilhøre en annen kjønnsidentitet er allikevel uvanlig, men tilhører en normal variasjon.
For helsepersonell er det er viktig å samtale med foreldre/foresatte og barnet om de eventuelle positive og negative sosiale konsekvensene det kan medføre å endre kjønnsuttrykk, navn og eventuelt juridisk kjønn. Majoriteten av de yngre barna kommer ikke til å ha et bestående ønske om å endre kjønnsuttrykk.
Det er normalt at barn/ungdom er i tvil om hva de skal tenke, blant annet om kjønnsidentitet. Generelt er det nødvendig at foreldre/foresatte og helsepersonell er åpne og nysgjerrige på hva barnet tenker og føler om egen kjønnsidentitet. Barn og unge trenger trygge og kloke voksne å «skyggebokse» sammen med, men som allikevel er lyttende og støttende. Dette er viktig i forbindelse med utprøving og utforsking av kjønnsuttrykk og der det uttrykkes usikkerhet. Det finnes ingen tester eller modeller som kan forutsi hvem som vil ha en vedvarende kjønnsinkongruens og oppleve helseplager med behov for helsehjelp i voksen alder.
Barn og ungdom fra 12 til 16 år tar kontakt med helse- og omsorgstjenesten i fortrolighet for generell informasjon om mange ulike spørsmål. Det er viktig å gjøre en grundig vurdering om pasientens foreldre/foresatte skal informeres dersom pasienten selv ikke ønsker det, hvis helsetjenesten vurderer det er behov for å starte helsehjelp. Se under «Begrunnelse – dette er anbefalingen basert på».
Praktiske og generelle råd til helsepersonell
- Helsepersonell med omsorgsfull, aksepterende og anerkjennende kommunikasjon støtter foreldre/foresatte. På denne måten bidrar helsepersonell til at foreldre/foresatte lettere aksepterer barnets utvikling. Helsepersonell bidrar også med hjelp og støtte til barnets nettverk: venner, barnehage/skole og fritidsaktiviteter med informasjon, kunnskap og positive holdninger til kjønnsmangfold.
- Helsepersonell bidrar til et positivt selvbilde, en god selvfølelse og stolthet hos barnet/ungdommen ved å akseptere barnet/ungdommen slik det uttrykker seg og ønsker å være. Helsepersonell hjelper barn og ungdom til å utvikle stolthet over kjønnsidentiteten sin, samt støtte beslutningen om å leve ut kjønnsidentitet og kjønnsuttrykk. Barn og voksne får informasjon og lærer strategier for adferd og sosialt samspill ved behov.
- Helsepersonell legger til rette for at barnets meninger blir hørt og meningene tillegges vekt i samsvar med barnets alder og modenhet.
- Av medikamentell behandling er det ikke aktuelt å tilby annet enn pubertetsutsettende behandling til barn før pubertet starter (se anbefaling i kapittel Utredning, behandling og oppfølging).
- Aktuell informasjon tilbys ved behov og tilpasses barnets/ungdommens alder og modenhet:
- psykososial støtte, samtale og rådgiving for å utforske kjønnsidentitet og redusere psykisk uhelse, sexologisk rådgiving
- psykososial støtte til foreldre/foresatte og pårørende
- likeperson-, bruker- og interesseorganisasjoner, støttegrupper og aktiviteter
- hjelpemidler for å lindre plager og fremme en trygg identitet
- kjønnsbekreftende behandling
- pubertetsutsettende hormoner
- feminiserende/maskuliniserende hormoner
- psykososial støtte i utredning, behandling og oppfølging
Psykiske lidelser
Det er egne pakkeforløp for Psykiske lidelser barn og unge. Barn og unge henvises til psykisk helsevern dersom det er tegn på eller mistanke om psykisk lidelse med behov for oppfølging. Kjønnsinkongruens er i seg selv ingen grunn til henvisning til spesialisthelsetjenesten.
Prioriteringsveileder – psykisk helsevern for barn og unge anbefaler at barn henvises på grunnlag av barnets helhetlige situasjon når det er en risiko for å utvikle en psykisk lidelse, ikke bare på grunn av symptomer hos barnet. Det vil si at spesialisthelsetjenesten sammen med den kommunale helse- og omsorgstjeneste oppfordres til å ha spesiell oppmerksomhet overfor sårbare grupper som har økt risiko for å utvikle psykiske vansker og lidelser.
Barn og unge med kjønnsinkongruens utgjør en gruppe der det kan være økt risiko for å utvikle en psykisk lidelse. Barn og ungdom som trenger det, henvises fra fastlege til spesialisthelsetjenesten for en vurdering. Etter vurderingen kan det være aktuelt med videre kontakt i spesialisthelsetjenesten eller etablering av kontakt i den kommunale helse- og omsorgstjenesten.
Det er ingen egen prioriteringsveileder for barn og unge med kjønnsinkongruens. Prioriteringsveilederne er ment å dekke de fleste av henvisningene, om lag 75-80 prosent av henvisningstypene. Alle henvisninger vurderes mot vilkårene i prioriteringsforskriften: Alvorlighet, forventet nytte og rimelig forhold mellom nytte og kostnader. Det gjelder også henvisninger for kjønnsinkongruens. Selv om kjønnsinkongruens ikke omfattes av en egen prioriteringsveileder skal pasientene prioriteres. Pasientene skal vurderes individuelt mot prioriteringsvilkårene.
Endring av juridisk kjønn
Personer som har fylt 16 år har lovfestet rett til selvbestemt juridisk kjønn. Dette er i seg selv et kjønnsbekreftende og reversibelt tiltak. Lov om endring av juridisk kjønn § 4 (lovdata.no) bestemmer: «Barn som har fylt 16 år kan selv søke om endring av juridisk kjønn. Barn mellom 6 og 16 år må søke om endring av juridisk kjønn sammen med den eller de som har foreldre-/foresatte-ansvar for barnet. Dersom foreldre/foresatte har felles foreldre-/foresatte-ansvar, men søknaden fremmes sammen med bare en av dem, endres det juridiske kjønnet dersom dette er til barnets beste.
Søknad om endring av juridisk kjønn for barn under 6 år fremmes av den eller de som har foreldre-/foresatte-ansvar for barnet. Barn som er i stand til å danne seg egne synspunkter om det saken gjelder, skal informeres og gis mulighet til å uttale seg før søknaden fremmes. Det er et vilkår for endring at barnet har en medfødt usikker somatisk kjønnsutvikling. Søker må legge frem dokumentasjon på tilstanden fra helsepersonell.»
Søknad om endring av juridisk kjønn behandles av skattekontoret (folkeregistermyndighetene) se skjema for endring av juridisk kjønn (skatteetaten.no).
Informasjon om vedtak, veiledning, praktisk informasjon og veiledning se Endring av juridisk kjønn (helsenorge.no).
Klageinstans for saker om endring av juridisk kjønn er Fylkesmannen i Oslo og Viken.
Aktuell informasjon – barn og unge
Begrunnelse – dette er anbefalingen basert på
Anbefalingen er utarbeidet på grunnlag av gjeldende helserettslige regler og utredningen Rett til rett kjønn – helse til alle kjønn (regjeringen.no, PDF).
Se begrunnelse i anbefalingen «Helsetjenesten og helsepersonell skal sørge for at personer med kjønnsinkongruens får oppfylt sine pasientrettigheter. Helsehjelpen skal være faglig forsvarlig og ivareta pasientens rett til medvirkning og selvbestemmelse».
Sist faglig oppdatert: 23.06.2020
Pasienter med kjønnsinkongruens som har behov for kjønnsbekreftende tiltak bør få tilgang til hjelpemidler og/eller behandlingshjelpemidler i sin region
Hjelpemidler og behandlingshjelpemidler bør være et tilgjengelig tilbud til pasienter med kjønnsinkongruens.
Hjelpemidler og behandlingshjelpemidler bør innvilges uten krav om påbegynt eller planlagt hormonell og/eller kirurgisk behandling.
Innvilgelse av hjelpemidler og behandlingshjelpemidler bør være basert på en faglig og individuell vurdering av den enkeltes behov, i tråd med regler for innvilgelse.
Praktisk – slik kan anbefalingen følges
For enkelte personer med kjønnsinkongruens kan ikke-medikamentelle tiltak som hjelpemidler og behandlingshjelpemidler være tilstrekkelig symptomlindring. God tilgang på hjelpemidler kan gi mulighet for å teste ønsket kjønnsuttrykk før eventuell kjønnsbekreftende medikamentell eller kirurgisk behandling. Hjelpemidler er lavterskeltilbud uten kjente negative effekter.
Eksempler på aktuelle hjelpemidler er parykk, brystprotese og erigert penisprotese. Viser til Forskrift om stønad til dekning av utgifter til ortopediske hjelpemidler, brystprotese, ansiktsdefektprotese, øyeprotese og parykk (lovdata.no) og Rundskriv til ftrl § 10-7 første ledd bokstav i: Ortopediske hjelpemidler, brystprotese, ansiktsdefektprotese, øyeprotese og parykk (lovdata.no).
Folketrygden kan dekke utgifter til hjelpemidler som er nødvendige for å bedre funksjonsevnen hos den enkelte. Stønad til hjelpemidler innvilges av NAV.
Det kan gis stønad til anskaffelse av parykk og brystproteser. Pasienter med kjønnsinkongruens sender søknad til NAV med legeerklæring første gang de har behov for parykk eller brystprotese. Pasienter kan selv velge leverandør av parykk. Mange frisører og enkelte spesialforhandlere selger og tilpasser parykker. Pasienter kan selv velge leverandør av brystprotese blant apotek, bandasjister og enkelte andre forhandlere som er godkjent for å formidle brystproteser.
Erigert penisprotese dekkes inn under ordningen for seksualtekniske hjelpemidler (nav.no). Alle leger kan sende inn dokumentasjon på behov for erigert penisprotese basert på en individuell funksjons- og behovsvurdering.
Behandlingshjelpemidler omfatter både utstyr og (forbruks)materiell som benyttes i forbindelse med medisinsk behandling som tilbys av spesialisthelsetjenesten og gjennomføres utenfor sykehus. En pasient har krav på behandlingshjelpemidler dersom dette er nødvendig i forbindelse med medisinsk behandling.
Eksempler på aktuelle behandlingshjelpemidler er vaginalblokkere (dilatorer), kompresjonsvest (binder) og ikke-erigert penisprotese.
Behandlingshjelpemidlene er en del av den kjønnsbekreftende behandlingen og ytes av behandlingshjelpemiddelenhetene ved de regionale helseforetakene behandlingshjelpemidler.no.
Reduksjon av hårvekst (ansikt/overkropp) med laser- eller elektrolysebehandling defineres ikke som et hjelpemiddel, men regnes som behandlingshjelpemiddel og en del av helsehjelpen i spesialisthelsetjenesten. De regionale helseforetakene tilbyr selv, eller dekker utgifter hos private til hårreduserende behandling med laser eller elektrolyse for de pasientene som har behov for dette.
Begrunnelse – dette er anbefalingen basert på
Denne anbefalingen er utarbeidet på bakgrunn av gjeldende helserettslige regler og innspill fra bruker- og interesseorganisasjoner og fagmiljøer. Det er bred støtte for enklere tilgjengelighet med hjelpemidler og behandlingshjelpemidler i et desentralisert helsetjenestetilbud, uten krav om planlagt hormonell og kirurgisk behandling. Dette støttes også i rapporten utarbeidet av Helse Sør-Øst der det kommer frem at behandlingshjelpemidler og hjelpemidler hører hjemme tidlig i et eventuelt behandlingsforløp. Dette fordi pasientene forteller at det er en hjelp i en følelsesmessig og sosial transisjon (1).
Regelverket har forutsatt diagnosen transseksualisme og tilsagn om medisinsk og/eller kirurgisk utredning og/behandling for å få rett til enkelte hjelpemidler (2). Denne forutsetningen for tilståelse av hjelpemiddel eller hårreduserende behandling kan føre til unødig sykeliggjøring og unødig bruk av ressurser. Personer kan ledes mot et pasientforløp med inngrep eller behandling som den enkelte ikke nødvendigvis har behov for.
Socialstyrelsen i Sverige har gjennomgått kunnskapsgrunnlaget og anbefaler tilbud om hjelpemidler til pasienter som både er under utredning og behandling for kjønnsinkongruens (3). Hensikten er å gjøre det mer naturlig/enklere å leve i den rollen som er i tråd med opplevd kjønnsidentitet i egen hverdag. «Real life experience» (RLE) er et begrep i utredningen. RLE er en samlebetegnelse, en metode, som sørger for at den enkelte får teste ønsket kjønnsuttrykk med blant annet hjelpemidler før en eventuell beslutning om hormonell eller kirurgisk kjønnsbekreftende behandling. Det er ikke funnet sikker støtte i praksisen hvor helsepersonell krever at pasienten skal leve i eget kjønnsuttrykk i en bestemt periode. I den svenske retningslinjen oppfordres det til en fleksibel og individuell tilnærming.
En anerkjennelse av kjønnsmangfold vil inkludere både binære og ikke-binære personer med ulike individuelle behov for helsehjelp. Kjønnsinkongruens har ulike uttrykk og grader. Ubehag og plager er en subjektiv opplevelse og helsehjelpen vil være individuell. Flere vil ha behov for psykososial støtte og veiledning. Noen vil kanskje ha behov for en parykk, eller ønsker å fjerne ansiktshår. Noen har behov for brystproteser, penisprotese, hormonbehandling eller både hormoner og kirurgi. Det kan være pasienter som har et ønske om hjelpemidler og ikke samtidig/senere hormonell eller kirurgisk behandling. For enkelte vil en penisprotese være nok og en erstatning for et kirurgisk inngrep.
Det arbeides med en forskriftsendring, slik at det ikke lenger skal være et vilkår med igangsatt hormonbehandling og dato for kjønnskorrigerende operasjon for å få parykk og brystprotese.
Listen over aktuelle hjelpemidler og behandlingshjelpemidler kan revideres og utvikles på sikt med bakgrunn i ny kunnskap og gjennom ordinære prosesser i et samarbeid mellom tjenestene og pasient- og brukermiljøene.
Det er grunn til å tro at en bedre tilgjengelighet til symptomlindrende kjønnsbekreftende tiltak fører til bedre pasienttilfredshet og livskvalitet, og redusert sykeliggjøring av personer med kjønnsinkongruens. For noen personer med kjønnsinkongruens kan ett eller flere hjelpemidler, eller stønad til hårreduserende behandling gi tilstrekkelig symptomlindring. Hjelpemidler anses ikke som skadelige og fører sannsynligvis ikke til påvisbare bivirkninger. Pasienten vurderer selv effekten og avslutter bruken dersom tiltaket ikke fører til ønsket virkning.
Sist faglig oppdatert: 23.06.2020
Organisering og funksjonsfordeling av helsetjenestetilbudet
Organisering og funksjonsfordeling av helsehjelpen til personer med kjønnsinkongruens bør være desentralisert, differensiert, koordinert, helhetlig og i tråd med prinsippet om lavest effektive omsorgsnivå
Prinsipper for helsetjenestetilbudet:
- Helsetjenestetilbud på alle tjenestenivåer – desentralisert
- Helsetjenestetilbudet er variert og individuelt tilpasset – differensiert
- Pasientforløpene er sammenhengende og koordinert - helhetlig
Regionalt senter for kjønnsinkongruens opprettes i hver helseregion med tilbud om utredning, behandling og oppfølging.
Spesifisert oppgave- og funksjonsfordeling og samarbeidsrutiner utarbeides av helsefellesskapene. Det vil si spesialisthelsetjenesten, den kommunale helse- og omsorgstjenesten og bruker- og interesseorganisasjoner.
Praktisk – slik kan anbefalingen følges
Helsehjelpen organiseres i to nivåer: kommunale helse- og omsorgstjenester og spesialisthelsetjenesten, hvorav sistnevnte består av regionalt senter og nasjonal behandlingstjeneste. De fleste pasientene vil motta hjelp i den kommunale helse- og omsorgstjenesten og på lokalt eller regionalt nivå i spesialisthelsetjenesten. De færreste av pasientene vil ha behov for helsehjelp ved nasjonal behandlingstjeneste. Nivåene samarbeider om helsetjenestetilbudet og henvisningsrutiner.
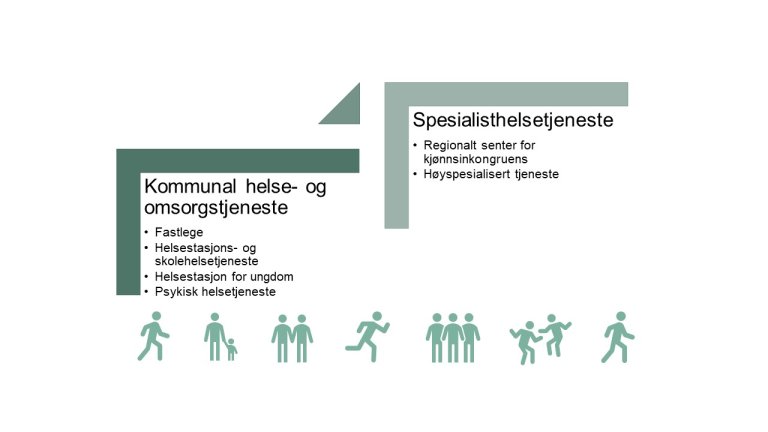
Kommunal helse- og omsorgstjeneste er ofte det første møtet med helsetjenesten for personer som utforsker sin kjønnsidentitet. Med en tilstrekkelig og generell kompetanse om kjønnsinkongruens i den kommunale helse- og omsorgstjenesten kan mange personer få dekket behovet for helsehjelp her. For både barn, unge og voksne er det hensiktsmessig med en lokal forankring av helsehjelpen.
I en avklarings-/utredningsfase kan personer med kjønnsinkongruens få tilbud om hjelp og oppfølging hos:
- fastlege
- familievernkontor
- helsestasjons- og skolehelsetjenesten / helsestasjon for ungdom
- psykolog og/eller psykisk helsetjeneste
- logoped
Tjenestene samarbeider med foreldre/foresatte, familie, barnehage, skole og fritidsaktiviteter, arbeidsliv og likepersontilbud fra bruker- og interesseorganisasjoner.
Interkommunalt samarbeid kan være hensiktsmessig i kommuner med få innbyggere eller hvor det mangler kompetanse. Kommuner kan inngå i et faglig og/eller organisatorisk nettverk ved interkommunalt samarbeid. Partene kan samarbeide om kompetansebygging, fagutvikling og kvalitetsarbeid. Tverrfaglige interkommunale nettverk kan styrke kompetanse og bedre mulighetene for råd og veiledning til helsepersonell.
I små samfunn/kommuner kan det oppleves enklere og tryggere for pasienter med kjønnsinkongruens å oppsøke helsehjelp i en annen kommune. Det oppfordres til å tilrettelegge for dette.
Fastlegen tilbyr allmennlegetjenester til pasienter på sin liste og har oversikt over helsetjenestetilbudene på de ulike nivåene. Fastlegen har den medisinskfaglig koordineringsrollen og samarbeider med andre relevante tjenesteytere, blant annet om individuell plan og med koordinator i kommunen. Vanligvis er det fastlegen som starter kartlegging og utredning om behovet for helsehjelp, henviser til spesialisthelsetjenesten og følger opp pasienter som har fått behandling i spesialisthelsetjenesten.
Helsestasjons- og skolehelsetjenesten, og helsestasjon for ungdom kan gi informasjon og veiledning om helsetjenestetilbudene på de ulike nivåene og samarbeider med øvrig helsetjeneste. Helsestasjoner kan sørge for kontakt med likepersoner og brukerorganisasjoner som organiserer likepersongrupper, og være et bindeledd mellom skole, barnehage og familie. Helsestasjonen kan sammen med det regionale senteret bidra i arbeidet med å utvide tilbudet til barn og ungdom innen temaene kjønn og seksualitet.
Nasjonal faglig retningslinje for det helsefremmende og forebyggende arbeidet i helsestasjon, skolehelsetjeneste og helsestasjon for ungdom har anbefalinger som også gjelder for barn og unge med kjønnsinkongruens og/eller kjønnsidentitetsspørsmål.
Kommunene har fått insentiver til å utvikle psykisk støtte- og behandlingstilbud for milde og moderate psykiske lidelser. Flere pasienter med kjønnsinkongruens som har en psykisk lidelse vil i fremtiden få dekket sine behov for helsehjelp i den kommunale helse- og omsorgstjenesten.
Regionale sentre for kjønnsinkongruens vil være navet i utredning og behandling av pasienter med kjønnsinkongruens. Hvilke tjenester som tilbys ved de ulike sykehusene i en region vil variere, både innen hver fagspesialitet og i tverrfaglig bredde. Det vil derfor være behov for lokale tilpasninger når det gjelder organiseringen av helsehjelpen. Et regionalt senter for kjønnsinkongruens kan organiseres med spesialister fra sykehus i regionen, men også inkludere spesialister fra andre regioner. De regionale sentrene kan etablere nettverk for å samarbeide om helsehjelpen til pasientgruppen.
Regionale sentre bør ha tilstrekkelig tverrfaglig kompetanse og kapasitet til å dekke behovet for spesialisthelsetjenester til majoriteten av pasientene i regionen. Fagpersonell utenfor spesialisthelsetjenesten med nødvendig kompetanse kan benyttes i det tverrfaglige samarbeidet.
En forutsetning for at modellen med regionale sentre kan fungere godt, må det være tilstrekkelig kompetanse, forutsigbar organisering, faste medlemmer av tverrfaglige team med klare roller og funksjoner.
Et regionalt senter vil ha tilbud om utredning, behandling og oppfølging. Senteret samarbeider i et nettverk med alle tjenestenivåer og med brukerinvolvering. Helsehjelpen gis av et tverrfaglig team med kompetanse på kjønnsinkongruens, for eksempel spesialister innen:
- endokrinologi
- gynekologi
- urologi
- plastikkirurgi
- indremedisin
- logopedi
- psykiatri
- psykologi
- sexologisk og sosialfaglig kompetanse
Ved behov for utredning av psykiske lidelser er det vanlig praksis å benytte Distriktspsykiatrisk senter (DPS) og Barne- og ungdomspsykiatrisk klinikk (BUP).
Fagpersoner i psykisk helsevern kan danne nettverk for å bygge og vedlikeholde tverrfaglig spisskompetanse om kjønnsinkongruens (1). Nettverkene kan samarbeide med regionale sentre. Helsetjenestetilbudet innen psykisk helsevern for denne pasientgruppen kan også samles et eller få steder i hver region.
Aktuelle behandlingstilbud i regionale sentre vil være hormonbehandling og kirurgi i tillegg til psykososial støtte/omsorg og hjelpemidler og/eller behandlingshjelpemidler. Det vil ikke omfatte kirurgisk behandling med konstruksjon av kjønnsorgan.
Funksjonsfordelingen av helsetjenestetilbudet må ta hensyn til tilgjengelig kompetanse i regionen.
Individuelle behandlingsbehov hos pasienter med kjønnsinkongruens medfører behov for ulik kompetanse i det enkelte behandlingsforløp. For eksempel vil utredning og behandling av barn og ungdom under 18 år kreve en annen tilnærming og kompetanse enn for voksne over 18 år. I vurdering av personer under 18 år kan det for eksempel være behov for pediatrisk kompetanse innen flere spesialiteter og psykososial familiesentrert tilnærming.
Helhetlige pasientforløp med flere spesialiteter/spesialister involvert forutsetter en koordinator med god kunnskap om det helhetlige tilbudet til barn og voksne med kjønnsinkongruens.
De regionale sentrene har koordineringsansvar for pasientene som får helsehjelp ved senteret. Koordinerende instans sørger for kontinuitet i behandlingen, oppfølging og kommunikasjon med fastlege og andre i den kommunale helse- og omsorgtjenesten. Pasientens fastlege er sentral. Regionalt senter skal gi veiledning og råd til helsepersonell i den kommunale helse- og omsorgstjenesten.
En nærmere beskrivelse av funksjons- og oppgavefordelingen er de regionale helseforetakenes ansvar.
I oppbyggingsfasen av regionale sentre vil helsetjenestetilbudene i sentrene variere og være ulike, og være avhengig av tilgang på spesialistkompetanse. Det legges opp til at pasientene fortrinnsvis får helsehjelpen i egen region og så nær bosted som mulig. For å oppnå tilstrekkelig tverrfaglig kompetanse kan det være nødvendig å inngå samarbeid med andre regioner. Dette kan oppnås ved at spesialister på feltet er tilknyttet flere regionale sentre. Det er viktig at pasientene får et likeverdig tilbud uansett bosted i landet.
Nasjonal behandlingstjeneste er et tilbud om utredning og behandling av en liten gruppe pasienter som har behov for høyspesialisert kompetanse eller bruk av spesialisert medisinsk utstyr. Tjenesten etableres ved et helseforetak og ivaretar sørge-for ansvaret på vegne av helseregionene.
Kun helseforetak som er tillagt ansvar for en nasjonal eller flerregional behandlingstjeneste skal drive høyspesialisert pasientbehandling innenfor det fagområdet som tjenesten er godkjent for. Alle andre sykehus og helseforetak plikter å henvise pasienter til det behandlingstilbudet den nasjonale/flerregionale behandlingstjenesten er tillagt ansvar for. Behandlingstjenesten har ansvar for at det utarbeides omforente henvisningskriterier og at disse blir gjort kjent for aktuelle henvisere til tjenesten.
Nasjonal behandlingstjeneste for transseksualisme (NBTS) er etablert ved Oslo universitetssykehus HF.
Oppgavene til nasjonale behandlingstjenester er fastsatt i Forskrift om krav til spesialisthelsetjenester, godkjenning av nasjonale tjenester i spesialisthelsetjenesten (lovdata.no) og Nasjonale tjenester i spesialisthelsetjenesten.
Begrunnelse – dette er anbefalingen basert på
Anbefalingen er utarbeidet på bakgrunn av gjeldende helserettslige regler i helse- og omsorgstjenesteloven §4-1 (lovdata.no) og spesialisthelsetjenesteloven § 2-2 (lovdata.no), og utredningen Rett til rett kjønn – helse til alle kjønn (regjeringen.no, PDF) og rapport om Behandlingstilbud til personer med kjønnsinkongruens/kjønnsdysfori (OUS Stab fag, 2018, PDF).
Et desentralisert og differensiert helsetjenestetilbud til personer med kjønnsinkongruens støttes av The World Professional Association for Transgender Health (WPATH) og andre internasjonale faglige anbefalinger (2-5). Anbefalingen er også begrunnet i et oppdrag fra Helse- og omsorgsdepartementet til de regionale helseforetakene om å etablere et helhetlig behandlingstilbud for personer med kjønnsinkongruens. Helsedirektoratets foreslåtte anbefalinger skulle legges til grunn ved etableringen, sammen med internasjonal fagkunnskap og erfaringer fra andre lands tjenester på området (6).
Det er grunn til å tro at en avlastning av høyspesialiserte tjenester organisert ved nasjonale behandlingstjenester vil bidra til å gi flere helsehjelp, forebygge sykeliggjøring, redusere risiko for overdiagnostikk, samt over- og underbehandling (2;4). Dette fordrer, som nevnt, oppbygging av et geografisk fordelt organisert helsetjenestetilbud på lavere nivå.(1;7). «Laveste effektive omsorgsnivå /LEON-prinsippet» fører til riktigere og bedre prioritering, slik at først og fremst de pasientene som har behov høyspesialisert helsetjeneste henvises til høyspesialiserte tjenester.
Retningslinjen viser til Forskrift om ledelse og kvalitetsforbedring i helse og omsorgstjenesten (lovdata.no) og veileder til forskriften. Hensikten med Internkontroll er å sikre at virksomhetens oppgaver planlegges, organiseres, utføres og vedlikeholdes i samsvar med lovgivningens krav.
I samarbeidsavtaler mellom kommuner og helseforetak beskrives det hvordan det legges til rette for helhetlige, koordinerte forløp. Avtalene sikrer nødvendig samhandling og avtaler som fører til gode løsninger for pasientene.
Sist faglig oppdatert: 23.06.2020
Utredning, behandling og oppfølging
Ved kjønnsinkongruens bør generelle prinsipper for utredning og behandling følges
Førstevalg ved helsehjelp til personer med kjønnsinkongruens bør være tiltak som er minst mulig inngripende for pasienten.
Prinsipper for utredning, behandling og oppfølging:
- Ivareta
- Individuelle behov og ønsker
- Livskvalitet og livsmestring
- Informasjon, medvirkning og samtykke
- Transparente beslutninger innenfor etiske og medisinsk forsvarlige rammer
- Avklare
- Indikasjon for kjønnsbekreftende behandling, risikofaktorer og kontraindikasjoner
- Behandlingsnivå og prioritering i henhold til prioriteringskriteriene
Desto mer inngripende behandling, desto mer vektlegges tverrfaglig vurdering og samarbeid.
Praktisk – slik kan anbefalingen følges
Retningslinjen som helhet vil være førende for det videre arbeidet i de regionale helseforetakene med utformingen av det konkrete utrednings- og behandlingstilbudet. I tillegg har de regionale helseforetakene ansvar for å utarbeide nødvendige fagprosedyrer. De må beskrive hvordan det tverrfaglige helsetjenestetilbudet skal fungere, og samarbeidet mellom de ulike regionene og med kommunal helse- og omsorgstjeneste. Se anbefaling om organisering av helsetjenestetilbudet.
Kjønnsinkongruens er ikke en psykisk lidelse, men en tilstand som kan medføre behov for helsehjelp av både medisinsk og psykologisk art. Ikke alle personer som opplever kjønnsinkongruens har behov for psykisk helsehjelp. Psykiatrisk/psykologisk utredning er ikke en betingelse for å tilby kjønnsbekreftende behandling.
Kjønnsinkongruens er en definert diagnose i ICD-kodeverket, men det betyr ikke at tilstanden skal forstås som en sykdom, eller at alle personer med tilstanden har behov for helsehjelp. Personer med kjønnsinkongruens kan ha somatiske og/eller psykiske helseplager, og har samme rettighet til helsehjelp for slike plager som alle andre. Personer med kjønnsinkongruens med behov og ønske om kjønnsbekreftende helsehjelp oppfyller kriteriene som gir rett til helsehjelp fra kommunale helse- og omsorgstjenester og spesialisthelsetjenesten. Se bakgrunn for å anerkjenne kjønnsinkongruens som diagnosekode.
Ved utredning av pasienter med kjønnsinkongruens er det behov for en tverrfaglig tilnærming. Det samme gjelder dersom kjønnsbekreftende behandling gjennomføres. Det er ulik tilnærming til barn, ungdom og voksne. Før det iverksettes behandling, utføres en medisinsk utredning og vurdering med en begrunnelse og indikasjon for behandling. Det kan eventuelt foreligge forbehold eller kontraindikasjoner som medfører at en behandling ikke tilbys. Vurderingene føres i journalen.
Forutsetning for all behandling er at det er tilstrekkelig kunnskap om behandlingen som vurderes. Her inngår kunnskap om en påviselig positiv effekt på dødelighet og sykelighet, og en klarlagt bivirkningsrisiko. Kjønnsbekreftende hormonbehandling øker risikoen for enkelte sykdommer (1-4). Helsepersonell trenger god kunnskap om bivirkninger for å kunne informere pasienten tilstrekkelig til å oppfylle pasientens rett til medvirkning og samtykke. I den helhetlige vurderingen veies risikoen ved å gi behandling opp mot risikoen ved å ikke gi behandling. For eksempel kan en forsinket start av behandling resultere i mer omfattende kirurgiske inngrep enn om behandlingen startet på et tidligere tidspunkt. En økt selvmordsrisiko kan, etter en individuell vurdering, være en relevant begrunnelse for å akseptere en lavere terskel for behandling.
Som ved vurdering av all annen helsehjelp legges prioriteringskriteriene; nytte, ressurs og alvorlighet, benyttes (5). Se Om retningslinjen – prioriteringskriterier.
Helsehjelp til personer med kjønnsinkongruens omfatter i første rekke psykososial støtte, veiledning, utredning og oppfølging, og deretter ulike kombinasjoner av medisinsk kjønnsbekreftende behandling med hormoner og kirurgi. Et lokalt og regionalt helsetjenestetilbud kan være tilstrekkelig hjelp for de fleste personer med kjønnsinkongruens, mens noen vil ha behov for høyspesialisert helsehjelp ved nasjonal behandlingstjeneste.
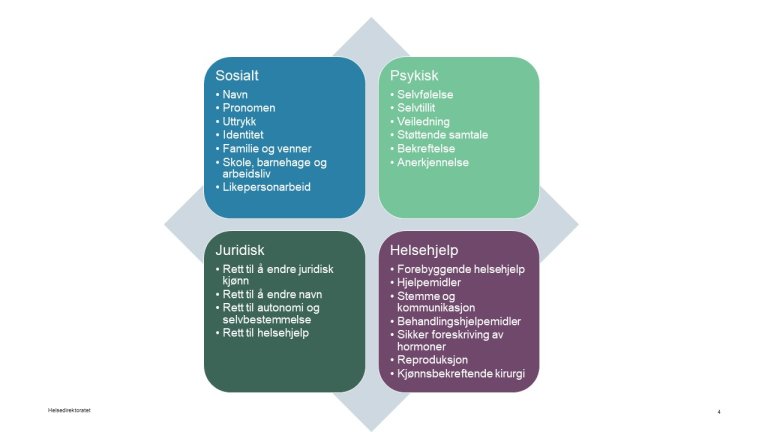
Lavterskel helsehjelp
Lavterskel helsehjelp som individuelle samtaler, støttegrupper og likepersoner er en viktig del av det helhetlige helsetjenestetilbudet. Arbeidet med å trygge barn, ungdom og voksne med kjønnsinkongruens kan foregå individuelt og/eller i grupper. Kommuner kan organisere samtale- eller støttegrupper eller henvise til bruker-, interesse- og likepersonorganisasjoner for voksne, barn og ungdom som er ikke-kjønnsnormative. Helsehjelpen ivaretas også innenfor de kommunale helse- og omsorgstjenestetilbudene.
I samtaler får voksne, barn og ungdom med deres foreldre hjelp til livsmestring, selvinnsikt og myndiggjøring. Ikke alle ønsker kjønnsbekreftende helsehjelp i form av kroppsjusterende behandling. Det tilbys ikke medikamentell behandling for kjønnsinkongruens til prepubertale barn. Eksempel på forslag til samtaletemaer: sex og samfunn (sexogsamfunn.no).
Kommunal helse- og omsorgstjeneste kan involveres i oppfølgingsforløpet hvor det er naturlig, med støttende samtaler, omsorg, læring og mestring for å møte en «ny» hverdag. Aktuelle aktører i kommunene kan være fastlege, helsestasjons- og skolehelsetjeneste, pedagogisk-psykologisk tjeneste, kommunepsykolog og pleie- og omsorgstjeneste.
Prinsipper for oppstart av hormonell og kirurgisk kjønnsbekreftende behandling hos voksne med kjønnsinkongruens
- Pasienten har vedvarende kjønnsinkongruens med ønske om kjønnsbekreftende behandling
- Avklarte somatiske- og psykiske kontraindikasjoner for behandling
- Pasienten får informasjon som gir grunnlag for medvirkning og samtykke
- Pasienten forstår informasjon om forventet resultat av behandlingen, samt potensielt irreversible forandringer og mulige bivirkninger
- Muligheter for reproduksjon ivaretas
- Individuelt tilrettelagt oppfølgingsprogram – justering av behandling, relevante undersøkelser og støttende samtaler
Pasientens livskvalitet og livsmestring hører med i vurderingen som gjøres før behandling. Utfordringer med å mestre livet er i seg selv ikke en eksklusjon for behandling.
Et tverrfaglig team med sexologisk kompetanse, vurderer aktuelle/relevante opplysninger fra andre instanser og ferdigstiller utredningen. Aktuelle spesialister i teamet kan blant annet være gynekolog, indremedisiner, endokrinolog, plastikkirurg, urolog, psykiater/psykolog, logoped og sosionom. Sammensetningen av et tverrfaglig team tilpasses individuelle pasientbehov og lokale/regionale forhold. Teamet har nødvendig kompetanse og erfaring i arbeid med kjønnsinkongruens.
Hormonell behandling av voksne
Hormonell behandling av voksne utføres i hovedsak i spesialisthelsetjenesten etter henvisning fra pasientens fastlege. Det kan vurderes oppstart hos fastlege, avtalespesialist eller privat aktør. Dette forutsetter kompetanse på feltet og skjer i et samarbeid/faglig nettverk med regionale sentre i spesialisthelsetjenesten.
Oppfølging av behandling, kontroller og justering av dosering av legemidler kan utføres hos fastlegen, eller ved lokale sykehus i samarbeid med regionalt senter og/eller nasjonal behandlingstjeneste.
Hormonell behandling vil være aktuelt uten at alle kriterier for å sette en diagnose anses for oppfylt. Dette gjelder for eksempel når pasienter har startet behandling i utlandet eller ved selvmedisinering. Regionalt senter og/eller nasjonal behandlingstjeneste vurderer behov for, og omfanget av, utredning og oppfølging.
Kirurgisk behandling som kan være aktuell hos voksne
- fjerning av primære kjønnskarakteristika (skjede, eggstokker, livmor, penis, testikler )
- konstruksjon av kvinnelige og mannlige kjønnsorganer (neovagina og neopenis)
- endring av sekundære kjønnskarakteristika, fjerning eller konstruksjon av bryster
Kjønnsbekreftende inngrep på bryst utføres av plastikkirurger og kan gjøres ved regionalt senter. Inngrep på kjønnsorganer utføres av plastikkirurger ved nasjonal behandlingstjeneste med involvering av gynekologer og urologer, samt relevante spesialister ved behandlingstjenesten.
Rekkefølgen og kombinasjonen av inngrep avveies med hensyn til den enkeltes preferanse, faglig praksis og internasjonale standarder. Tilnærmingen til konstruksjon av vagina eller penis har vært basert på en binær kjønnsforståelse. I dag er tilnærmingen å gi kjønnsbekreftende helsehjelp til både binære og ikke-binære pasienter i tråd med individuelle behov.
All medisinsk behandling er forbundet med risiko, det gjelder også kjønnsbekreftende kirurgi og vil avhenge av hvilket inngrep som utføres. Disse forholdene vurderes sammen med eventuelle somatiske, psykiske lidelser og andre risikofaktorer som er kontraindikasjon til kirurgi.
Irreversible kirurgiske inngrep på friske organer er erfaringsmessig fysisk og psykisk utfordrende for pasientene. Kjønnsbekreftende kirurgi kan være belastende, og pasientene kan over lengre tid oppleve stress. Sårbarheten kan være stor. Krav til informasjon og samtale om realistiske forventinger til funksjonalitet og kosmetisk resultat samt mulige komplikasjoner er nødvendig.
Fornyet medisinsk vurdering
En fornyet medisinsk vurdering av rett til kjønnsbekreftende behandling i Norge er vanskelig å etablere etter dagens tjenestemodell (6). Ulik helsehjelp ved kjønnsinkongruens, som ikke er begrenset til ett høyspesialisert sentralisert tilbud, gir i større grad rom for ordning med fornyet vurdering. Dette kan oppnås ved å etablere tilbud i to eller flere regioner. En ny vurdering kan gjøres ved tilsvarende behandlingstjenester i utlandet, fortrinnsvis i Norden. Ved eventuell inngåelse av avtale om fornyet vurdering av rett til kjønnsbekreftende, høyspesialisert behandling i utlandet, vil dette stille samme krav til faglig innhold som ved en nasjonal behandlingstjeneste i Norge. En avtale vil være i tråd med tilsvarende avtaler med utenlandsk behandlingstjeneste for andre diagnosegrupper.
Stemmetrening med logoped
Før oppstart av stemmetrening foreligger det erklæring fra spesialist eller fra spesialavdeling i sykehus. Det forutsettes at behandlingen rekvireres av lege. Behandlingen må være av vesentlig betydning for pasientens sykdom og funksjonsevne. På rekvisisjonen oppgis diagnose. Helfo kan gi stønad til behandling hos logoped når vilkårene er oppfylt. Behandling hos logoped og audiopedagog (helsenorge.no).
Hårfjerning
Hårfjerning dekkes av helseforetaket. For rettigheter og tilbud se Veiledning om behandlingshjelpemidler i spesialisthelsetjenesten (behandlingshjelpemidler.no).
Premisser for helsehjelp til barn samt unge under 18 år med kjønnsinkongruens
Det er et skille i behandlingsstrategier ved kjønnsinkongruens hos barn og ungdom sammenliknet med voksne (7). I barndommen og puberteten skjer kroppslige, kognitive og emosjonelle endringer. I vurderingen av behov for kjønnsbekreftende og pubertetsutsettende behandling stilles det krav til at helsepersonell som har ansvar for behandlingen har kunnskap om barns kroppslige og psykologiske utvikling, og kjønns- og seksualitetsmangfold. En ikke ubetydelig andel barn som søker hjelp for kjønnsinkongruens i tidlig alder, søker i løpet av oppveksten tilbake til opprinnelig kjønnsidentitet og kjønnsuttrykk, eller variasjoner av dette som ledd i utvikling og modning (8). Mange barn som viser tegn på kjønnsinkongruens trenger ingen terapi eller behandling. Barn og unge under 18 år som opplever kjønnsinkongruens er en sårbar gruppe i samfunnet.
Helsehjelpen tilrettelegges og gis i tråd med omforent etablert faglig praksis, nasjonale og internasjonale retningslinjer/anbefalinger (7;9-11).
Tilbudene til barn og ungdom forutsetter en individuell tilnærming og omsorg for hele familien. Tiltakene er primært rådgivende og støttende samtaler, deltagelse i grupper og likepersonarbeid. Hoveddelen av helsetjenestetilbudet gis i kommunen. Frivillige organisasjoner har også viktige tilbud. Ved behov for vurdering av annen kjønnsbekreftende behandling, krever det henvisning til spesialisthelsetjenesten.
Helsetjenesten har ansvar for å gi hvert barn, ungdom og familie et tilbud som tilrettelegges for deres problemer. Det er vesentlig at det sikres et sammenhengende og helhetlig forløp som tilpasses barnet eller den unges alder og utvikling, og tilrettelegges så nært som mulig der barnet bor.
Barn og ungdom under 18 år må forberedes fysisk og psykisk på den kjønnsbekreftende behandlingen, og effekten av denne ut fra alder, fysisk og psykisk modenhet og en tverrfaglig vurdering.
Informasjon om fordeler/virkninger og ulemper/bivirkninger av kjønnsbekreftende behandling på en forståelig måte, vil gi barn og ungdom mulighet til medvirkning. Der det er manglende erfaringer og dokumentasjon på behandling av barn og unge, stiller det særskilte krav til informasjon, medvirkning og samtykke. Viser til begrunnelse i anbefalingen: «Helsehjelpen skal være til barnets beste. Helsetjenesten og helsepersonell skal sørge for at barn/unge med kjønnsinkongruens får oppfylt sine pasientrettigheter».
Der det er tvil om grunnlag for behandling er tilstede, må det gis god støtte til barnet og ungdommen. Usikkerhet og uavklarte situasjoner er utfordrende. Usikkerheten kan omfatte både uro for om barn og ungdom får behandling som de senere angrer på, og en fortvilelse over manglende omsorg og behandlingstilbud. Helsehjelpen overveies i et psykisk og fysisk utviklingsmessig perspektiv hos barn og ungdom.
Utredningen av barn og unge under 18 år utover lavterskeltilbud i den kommunale helse- og omsorgstjenesten forankres i et tverrfaglig team i spesialisthelsetjenesten med pediatrisk og sexologisk kompetanse, som:
- barnelege
- barne- og ungdomspsykiater/-psykolog
- andre spesialister og faggrupper tas med i relevant omfang som gynekolog, endokrinolog, urolog og sosionom
- plastikkirurg ved behov for informasjon og planlegging av eventuelt senere kjønnsbekreftende kirurgisk behandling
Utredningen omfatter kartlegging av pasientens opplevelser, individuelle ønsker og behov, og vurdering av barnets modenhet og utvikling, psykososiale situasjon, seksuell orientering og familieforhold. Den tverrfaglige vurderingen omfatter også indikasjoner/kontraindikasjoner og forsiktighetsregler, om det foreligger somatisk sykdom og/eller psykisk lidelse som krever behandling før den kjønnsbekreftende behandlingen starter, eller om dette kan skje parallelt.
Hormonell kjønnsbekreftende behandling av barn og unge under 18 år omfatter potensielt reversible behandlinger. Dette kan være pubertetsutsettende hormoner og potensielt irreversible hormonbehandlinger med østrogener eller androgener.
Hormonbehandling med analoger til gonadotropinfrigjørende hormon (GnRH-analoger) eller pubertetsutsettende hormoner er den vanligste måten å utsette pubertet på, og kan tilbys etter at puberteten har startet. En utsettelse av pubertet regnes for å være reversibel i motsetning til kjønnsbekreftende hormoner, som er delvis irreversibel. Det er ikke sikre holdepunkter for at hormonbehandlingen gir uheldige langtidseffekter for barn og ungdom se Pubertetsblokkere – reversibilitet og bivirkninger (relis.no). Det kan forekomme vanlige og plagsomme bivirkninger, mens pubertetsblokaden pågår.
Oppstart av behandling med pubertetsutsettende hormoner og potensielt irreversible hormonbehandlinger til personer under 18 år, gis ved nasjonal behandlingstjeneste inntil det er bygget opp kompetanse ved regionale sentre.
Viser til begrunnelse i anbefalingen «Helsehjelpen skal være til barnets beste. Helsetjenesten og helsepersonell skal sørge for at barn/unge med kjønnsinkongruens får oppfylt sine pasientrettigheter».
Faglige prinsipper for hormonell behandling hos barn
- Oppstart med pubertetsutsettende hormoner tidligst ved utviklingsstadiet Tanner 2 og skjer etter en individuell vurdering og tverrfaglig utredning.
- Kjønnsbekreftende medisinsk behandling med østrogener eller androgener tilbys tidligst når barnet er 16 år.
Kontroller og oppfølging hos fastlege, helsestasjon og/eller lokalsykehus skjer i samarbeid med nasjonal behandlingstjeneste, eller med et regionalt senter når disse er etablert. Det vises til andre retningslinjer for utfyllende informasjon om oppstart av hormonbehandling til barn og unge (7;9-12). Lovgiving i ulike land fører til en ulik praksis, i Norge er den helserettslige alder 16 år.
Helsehjelp kan gis til ungdom mellom 16-18 år uten samtykke av foreldre/foresatte såfremt det ikke er tale om et irreversibelt inngrep. Hormonbehandling kan potensielt være irreversibelt. Det betyr at hormonbehandling av ungdom mellom 16 og 18 år som vurderes til å gi irreversible forandringer vil kreve samtykke fra foreldre/foresatte. Se også: Kapittel 1 Pasientrettigheter Anbefaling 2. Dersom det vurderes som aktuelt med hormonbehandling, er det på bakgrunn av en omfattende tverrfaglig vurdering.
Kirurgisk kjønnsbekreftende behandling av unge under 18 år er som hovedregel, ikke aktuelt. I særskilte tilfeller kan det være aktuelt med brystkirurgi. Dersom brystkirurgi er aktuelt før fylte 18 år, er det på bakgrunn av en omfattende tverrfaglig vurdering og samtykke fra foreldre/foresatte.
Begrunnelse – dette er anbefalingen basert på
Anbefalingen er utarbeidet på bakgrunn av gjeldende helserettslige regler. Faglige forsvarlige tjenester skal bygge på oppdatert faglig kunnskap:
- helsepersonelloven § 4 (lovdata.no)
- spesialisthelsetjenesteloven §2-2 (lovdata.no)
- helse- og omsorgstjenesteloven § 4-1 (lovdata.no)
Pasient- og brukerrettighetsloven § 2-3 (lovdata.no) bestemmer at pasienter etter henvisning fra allmennlege har rett til fornyet vurdering av sin helsetilstand av spesialisthelsetjenesten. Retten gjelder kun én gang for samme tilstand.
Anbefalingen er utarbeidet på grunnlag av utredningen Rett til rett kjønn – helse til alle kjønn (regjeringen.no, PDF) og rapport om Behandlingstilbud til personer med kjønnsinkongruens/kjønnsdysfori (OUS Stab fag, 2018, PDF).
Prioriteringskriteriene skal bidra til en likeverdig tilgang til helsetjenester, det er et grunnleggende prinsipp for den offentlige helse- og omsorgstjenesten. Kriteriene; nytte, ressursbruk og alvorlighet legges til grunn for prioriteringer for at fordeling ikke skal skje tilfeldig. Prinsippene for prioritering skal bidra til mest mulig god helse for ressursene brukt i helsetjenesten, rettferdig fordelt (5).
I spesialisthelsetjenesteloven framgår det at regionale helseforetak innretter sitt tjenestetilbud i tråd med prioriteringskriteriene. Dette gjelder også kommunal helse- og omsorgstjeneste (13).
Kriteriene skal vurderes samlet for hver enkelt pasient og veies mot hverandre. Kriteriene gjelder for alle pasienter uavhengig av diagnose. Desto mer alvorlig en tilstand er eller jo større nytte et tiltak har, jo høyere ressursbruk kan aksepteres. Lav alvorlighet og begrenset nytte av et tiltak kan bare forsvares hvis ressursbruken er lav.
Kunnskapsgrunnlaget for å tilby barn/unge med kjønnsinkongruens og deres familier psykososial støtte og rådgivning viser at dette gir en bedring av mental helse og velvære (7). Helsestasjon og skolehelsetjeneste har konkrete lovpålagte oppgaver knyttet til kjønnsidentitet og generell utvikling hos barn og unge (14). Støttende omsorg er en viktig oppgave i det forebyggende og helsefremmende arbeidet i den kommunale helse- og omsorgstjenesten.
En tverrfaglig tilnærming gjelder både for barn, ungdom og voksne med kjønnsinkongruens. Samarbeid mellom helsepersonell, kommunal helse- og omsorgstjeneste, spesialisthelsetjeneste og pasientene er avgjørende for kvaliteten og pasienttilfredsheten.
Sist faglig oppdatert: 09.06.2021
Kunnskapsgrunnlag og kompetanse om kjønnsinkongruens
Kunnskapsgrunnlaget og forskningen om kjønnsinkongruens bør oppdateres og styrkes
Det er behov for å:
- oppdatere kunnskapsgrunnlaget for utredning og behandling av kjønnsinkongruens
- styrke forskningsaktiviteten
- utvikle faglige retningslinjer for helsehjelpen
- etablere et nasjonalt medisinsk kvalitetsregister med kvalitetsindikatorer
Praktisk – slik kan anbefalingen følges
Det finnes ulike metoder for å finne og utvikle kunnskap, valg av metode/verktøy er avhengig av problemstillinger som reises og spørsmål som ønskes besvart. Folkehelseinstituttet har informasjon om ulike typer/kategorier kunnskapsoppsummeringer, se Forskningsoversikter (fhi.no) og metoder: Slik oppsummerer vi forskning (fhi.no).
Nasjonal faglig retningslinje
Denne retningslinjen er utarbeidet som en overordnet retningslinje med føringer for et desentralisert, differensiert og helhetlig helsetjenestetilbud. Det er avdekket behov for en retningslinje med mer detaljerte kliniske anbefalinger om kjønnsbekreftende helsehjelp:
- inklusjons- og eksklusjonskriterier/indikasjoner og kontraindikasjoner
- helsehjelp til personer som regner seg som ikke-binære
- helsehjelp til barn og unge
- helsehjelp til ungdom med kjønnsinkongruens og sammensatte lidelser
- metoder for vurdering av psykisk helsetilstand hos personer med psykiske plager
Det er også behov for lokale/regionale kunnskapsbaserte prosedyrer som utarbeides av fagmiljøer i samarbeid med bruker- og interesseorganisasjoner, helseregioner og kommuner. Prosedyrer godkjennes av ledelsen på hvert tjenestested før de tas i bruk (1).
Styrking av kunnskapsgrunnlaget
Opprettelse av et nasjonalt medisinsk kvalitetsregister. Et register vil bidra til bedre kvalitet for pasienten, og minske uønsket variasjon i helsetjenestetilbud og behandlingskvalitet. Et kvalitetsregister vil også være en kilde til kvalitetssikring og forskning som igjen kan forbedre kunnskapsgrunnlaget for klinisk praksis (2).
Et register inneholder strukturert informasjon fra hele behandlingsforløpet: Diagnostikk, behandling og oppfølging, samt resultat av behandling. Dette kan gi kunnskap om uønsket variasjon og om kvaliteten i helsehjelpen. Ved etablering av et medisinsk kvalitetsregister defineres og avgrenses den aktuelle pasientgruppen, og det avklares hvilke kvalitetsutfordringer man ønsker mer kunnskap om.
Utvikling av kvalitetsindikatorer på bakgrunn av registerdata og medisinske kvalitetsregistre. Kvalitetsindikatorer gir mulighet for å følge kvaliteten i helsetjenestetilbudet.
Måling av pasienttilfredshet og brukermedvirkning. I tillegg til medisinske kvalitetsregistre er det aktuelt å invitere pasienter til å delta med egne (pasient-)rapporterte data. Registreringer fra pasienten selv er viktige mål på hvordan pasienten opplever sin helse og livskvalitet etter behandling, samt erfaringer fra behandlingsforløpet. Folkehelseinstituttet gjennomfører nasjonale brukererfaringsundersøkelser på oppdrag fra Helse- og omsorgsdepartementet (fhi.no).
Langtidsstudier – pasientforløp. Indikasjonen for kjønnsbekreftende behandling er i stor grad knyttet til den enkeltes opplevelse av kjønnsidentitet og kjønnsuttrykk. Langtidsstudier kan være levekårsstudier og forskning på registerdata. Kvalitative studier av unge og voksne som søker slik behandling kan gi kunnskap om pasientbehov, effekter av behandling og pasienttilfredshet. Det er behov for et oppdatert kunnskapsgrunnlag om personer som definerer seg som ikke-binære. Andre områder med behov for mer kunnskap:
- sikkerhet og effekt av hormonell behandling i alle aldersgrupper
- sikkerhet og effekt av kirurgisk behandling
- effekten av å ikke tilby behandling til personer som ønsker kjønnsbekreftende behandling
- livskvalitet og pasienttilfredshet
Begrunnelse – dette er anbefalingen basert på
Forståelsen og tilnærmingen til kjønnsinkongruens er i endring. I lang tid har personer med kjønnsinkongruens blitt behandlet i et binært perspektiv i tråd med diagnosekoden F 64.0: «Transseksualisme». Med bakgrunn i nye diagnosekoder, er det behov for et oppdatert kunnskapsgrunnlag som også inkluderer ikke-binære personer og forståelsen av kjønnsinkongruens som en del av mangfoldet, og at tilstanden ikke lenger regnes som en psykiatrisk lidelse.
Anbefalingen er utarbeidet på bakgrunn av gjeldende helserettslige regler. Faglige forsvarlige tjenester skal bygge på oppdatert faglig kunnskap:
- helsepersonelloven § 4 (lovdata.no)
- spesialisthelsetjenesteloven §2-2 (lovdata.no)
- helse- og omsorgstjenesteloven § 4 (lovdata.no)
Anbefalingen er også utarbeidet på bakgrunn av Rett til rett kjønn – helse til alle kjønn (regjeringen.no, PDF).
Kunnskapsbasert praksis består av tre hovedelementer: forskningsbasert kunnskap, erfaringsbasert kunnskap og brukermedvirkning/brukerkunnskap (se figur). Anbefalingene i denne retningslinjen om kjønnsbekreftende behandling bygger hovedsakelig på erfaringsbasert konsensus og brukermedvirkning/brukerkunnskap. Dokumentasjonen for behandlingseffekt, bivirkninger og prognose for helsehjelp til personer med kjønnsinkongruens er svak, derfor blir det lagt mindre vekt på forskning (3;4). Studier er av varierende kvalitet og handler oftest om pasienter med binær kjønnsinkongruens som har gjennomgått kjønnsskiftebehandling under diagnosen transseksualisme (F64.0) (5;6). Få studier differensierer mellom ulike behandlingskombinasjoner. Om personer med ikke-binær kjønnsinkongruens finnes det mindre forskning, men det er en økende interesse og større oppmerksomhet på unike behov til personer i denne gruppen (7-9).
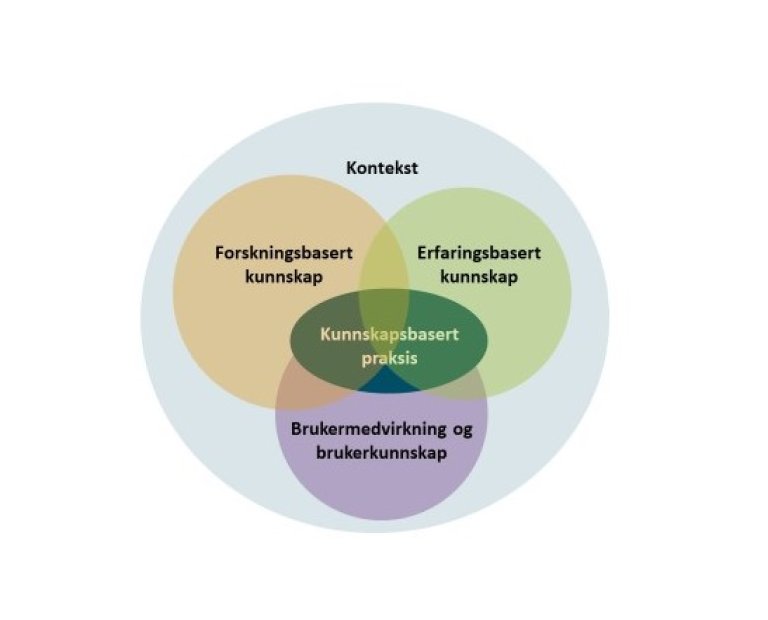
Det er mulig å utarbeide kunnskapsbaserte anbefalinger med mer vekt på klinisk erfaring og brukerkunnskap i påvente av forskningsbasert dokumentasjon slik det er gjort i denne retningslinjen (1). Det forutsetter at helsehjelpen heretter følges med systematisk innsamling av data til forskning. Grunnlaget for å fatte kliniske beslutninger vil dermed bli bedre i tiden som kommer.
Langtidsforløp og prognose etter behandling er også lite utforsket. Enkelte studier viser økt livskvalitet og redusert risiko for selvmordsrelatert atferd og psykiske lidelser (6). Generelt er behandlingseffekt, behandlingstilfredshet og risiko for komplikasjoner ikke godt kartlagt (10-14).
Kunnskapsgrunnlaget for kjønnsbekreftende behandling ved kjønnsinkongruens er av varierende kvalitet og det er få studier (15). Det er behov for studier av god kvalitet med flere deltagere, med tilfredsstillende redegjørelse for seleksjon av deltagerne og gode studiedesign. Det er ikke funnet randomiserte, kontrollerte studier om behandling av barn, ungdom eller voksne. Sannsynligvis er det ikke mulig å gjennomføre studier med randomisering som kan vurdere effekter av behandling av personer med kjønnsinkongruens. Derimot kan det etableres forskning som følger pasienter og kartlegger effekter av behandling, pasienttilfredshet og livskvalitet hos personer som får eller har fått behandling. Det flere studier på voksne med kjønnsinkongruens enn barn og ungdommer.
Selv om forskningsgrunnlaget for kjønnsbekreftende helsehjelp er mangelfullt, er det likevel ikke et grunnlag for å nekte personer helsehjelp. Personer med kjønnsinkongruens har behov for helsehjelp og helsefremmende og forebyggende tjenester tilsvarende andre pasienter. Det er lang klinisk erfaring med å gi personer med kjønnsinkongruens behandling. Erfaringene må samles og studeres systematisk, gjennom et samarbeid i fagmiljøer nasjonalt og internasjonalt. Det er behov for en mer systematisk tilnærming som følges av studier med tilpasset design når helsehjelpen etter hvert desentraliseres og differensieres i Norge.
Pasientene må motta informasjon om kunnskapsgrunnlaget slik at de kan medvirke og samtykke på et realistisk grunnlag, også om det helsetjenesten ikke har bred kunnskap om.
På tross av et manglende forskningsgrunnlag har det vært nødvendig å utarbeide en overordnet nasjonal faglig retningslinje for helsehjelp til personer med kjønnsinkongruens for å sikre pasientgruppen den helsehjelpen de har krav på og på et tryggest mulig grunnlag. Det er behov for kunnskap om epidemiologi, fysiologi, psykologi, effekter og utfall av ulike typer tilnærming og helsehjelp.
I Sverige har Statens beredning för medisinsk och social utvärdering (SBU) i 2019 utarbeidet en oppsummering av internasjonal litteratur som omfatter barn og unge (16). Det er ikke gjennomført en kritisk vurdering av studiene. SBU fant ingen dokumentasjon som forklarte økningen de senere årene av antall barn og unge med kjønnsinkongruens, hvorfor forekomsten har endret seg over tid eller faktorer i samfunnet som påvirker økningen. Det ble funnet få studier om kjønnsbekreftende kirurgi. Enkelte av studiene beskriver langtidsoppfølging av barn og unge som får kjønnsbekreftende helsehjelp. Oppsummeringen fant stor forskningsaktivitet på feltet. Oppsummeringen består hovedsakelig av observasjonsstudier med pasientserier hvor en mindre andel er før og etter behandling. En mindre andel er randomiserte kontrollerte studier, og det er ikke identifisert relevante randomiserte kontrollerte studier.
Sist faglig oppdatert: 23.06.2020
Kompetansen til helsepersonell som yter helsehjelp til personer med kjønnsinkongruens bør styrkes på alle tjenestenivåer
Alle tjenestenivåer bør ha:
- kunnskap om ulike kjønnsidentiteter og kjønnsuttrykk, flerkulturell forståelse og minoritetsstress
- kjennskap til aktuelle tilbud om kjønnsbekreftende helsehjelp
- kunnskap om oppgave- og funksjonsfordeling mellom tjenestenivåene i regionene
- kunnskap om aktuelle lavterskeltilbud og støttende helsehjelp til barn, unge og voksne
Det bør være kunnskapsutveksling mellom tjenestenivåene som inkluderer brukermedvirkning og likepersonarbeid.
Spesialisthelsetjenesten bør sørge for spesialisert kompetanse innen utredning og behandling som tilbys.
Spesialisthelsetjenesten ved Nasjonal behandlingstjeneste skal sørge for høyspesialisert kompetanse innen definerte områder i tråd med oppgaver i forskrift.
Praktisk – slik kan anbefalingen følges
Det er nødvendig at helsepersonell har oppdatert kompetanse om kjønnsidentitet, kjønnsuttrykk og kjønnsbekreftende behandling. Med styrking av kunnskapsbasert kompetanse kan helsepersonell gi omsorgsfull og faglig forsvarlig utredning, behandling og oppfølging, fortrinnsvis i tverrfaglige team (1;2).
Kvaliteten på helsehjelpen og kunnskapen hos helsepersonell har betydning for levekår og livskvalitet hos pasienter med kjønnsinkongruens. Internasjonale retningslinjer understreker nødvendigheten av at helsepersonell deltar i systematisk veiledning, faglige nettverk og kompetansehevende tiltak, samt kvalitetsutvikling og forskning. Det pekes også på at dialogen med interesse- og brukerorganisasjoner kan bidra til en bredere forståelse (3-5).
Behov for kompetanse øker med kompleksitet i problemstillingene og hvor omfattende den kjønnsbekreftende helsehjelpen vil være. Kravene til kompetanse vil være større desto mer omfattende og komplisert behandlingen er. Differensiert og desentralisert helsehjelp medfører ulike krav til kompetanse i tjenestenivåene.
Kommunene og spesialisthelsetjenesten kan samarbeide om utvikling og utveksling av kompetanse om kjønnsinkongruens. Flere pasienter vil ha forløp med behov for tjenester fra begge nivåer. Noe kompetanseutvikling kan også være sammenfallende: Hva skal være felles og overlappende kompetanse og hva skal være komplementær kompetanse? I lovpålagte samarbeidsavtaler (lovdata.no) er det mulig å inngå avtaler om hvem som gjør hva og med hvilken kompetanse.
Grunnleggende bevisstgjøring og kompetanse
Det aller viktigste for helsepersonell er en åpen holdning, anerkjennelse og vilje til å skaffe seg kunnskap. I yrkesutøvelsen kan helsepersonell bidra med å spre kunnskap og positive holdninger til kjønnsmangfold i samfunnet og hjelpe voksne, barn og ungdom til å utvikle identitetsstolthet. Det avgjørende er at helsepersonell som skal hjelpe har tilstrekkelig kompetanse på kjønnsidentitet, kjønnsuttrykk og kjønnsmangfold, og at hjelpen finnes i nærheten av hjem og skole. Noen temaer er grunnleggende:
- Kjønnsidentitet og kjønnsuttrykk som skiller seg fra forventninger i omgivelsene fører hos noen personer til utfordringer, belastninger og negative reaksjoner fra omgivelsene. Alle mennesker påvirkes av reaksjoner fra omgivelsene. Negative holdninger blir en byrde. Det er kjent at hos personer som bryter med omgivelsenes forventninger til kjønn kan det skapes et grunnlag for minoritetsstress hos enkelte.
- Binær – ikke binær. Noen har en opplevelse av å «tilhøre det annet kjønn» - binær kjønnsidentitet, mens andre opplever seg verken som kvinne eller mann – beskrevet som «ikke-binær kjønnsidentitet». Den biologiske tokjønnsmodellen står fortsatt sterkt i mange medisinske miljøer (6).
- Minoritetsstress omfatter indre og ytre stressfaktorer. Ytre stressfaktorer er forskjellsbehandling, avvisning og vold, eller å bli feilkjønnet eller ikke forstått av omgivelsene. Indre stressfaktorer er hemmelighold, skam og negative forventninger om å bli avvist eller ikke forstått. Minoritetsstress påvirker både psykisk og fysisk helse, og kan lede til psykiske plager som nedstemthet og engstelse. Minoritetsstress regnes som normalpsykologiske reaksjoner på en utfordrende livssituasjon der omgivelsene lar seg forstyrre av det uvanlige og uventede (7;8).
Kunnskap om minoritetsstress hjelper helsepersonell til å vurdere om symptomene skyldes depresjon og angstlidelse eller en normal reaksjon på en vanskelig situasjon. I noen tilfeller forsterker andre/helsepersonell opplevelsen av at det er en selv og ikke omgivelsene som er problemet, og på denne måten øker stresset.
- Kjønnsbekreftende helsehjelp forutsetter helsepersonell som lytter, forstår og skaffer innsikt i hva pasienten opplever som problemer/utfordringer. Dette er avgjørende for å anerkjenne pasientens opplevelse og erfaring og gir grunnlag for å gi riktig og god helsehjelp. Helsepersonell trenger ikke spesialkompetanse for å vise omsorg, respekt og forståelse.
- Sexologisk kompetanse og kunnskap er en viktig forutsetning.
Utvikling av kompetanse
Opplæringstilbud utvikles i samarbeid med fagorganisasjoner, fagmedisinske foreninger og fagmiljøer i samarbeid med regionale sentre og nasjonal behandlingstjeneste. Flere profesjonsforeninger har egne faggrupper for lesbiske, homofile, bifile, trans- og interkjønnspersoner (LHBTI). Pasient- og brukerorganisasjoner involveres i arbeidet.
Eksempler på arenaer for utvikling av kompetanse:
- fagnettverk internt og på tvers av tjenestenivåene med faste møter og samlinger
- forskning og fagutvikling
- oppbygging av tverrfaglige team/nettverk i regionene
- utarbeide oversikt over oppgave- og funksjonsfordeling - hvem gjør hva med hvilken kompetanse
- beskrivelse av henvisningskriterier
- veiledning av helsepersonell i tverrfaglige behandlingsmiljø/team
- kollegaveiledning
- utarbeide informasjon til helsepersonell og publikum om helsetjenestetilbudet
- læringsnettverk med faste samlinger for erfaringsutveksling og kompetanseheving
Forslag til områder med behov for styrket kompetanse hos helsepersonell:
- psykososial støtte, omsorg og veiledning til barn, ungdom og voksne
- veiledning til pårørende
- oppfølging før, under og etter behandling
- diagnostisering og utredning
- reversibel og irreversibel behandling
- avklare kontraindikasjoner
- fordeler og ulemper med behandling
- kjønnsbekreftende behandling
- hjelpemidler og behandlingshjelpemidler
- hormoner
- kirurgi
- kompetanse om reproduksjon
- fornyet medisinsk vurdering
- juridiske forhold og pasientrettigheter
Fagmiljø og institusjoner med kompetanse
Universitet og høgskoler har fått et nytt styringssystem for helse- og sosialfagutdanningene. I det nye systemet får brukerne og helse- og velferdstjenestene økt innflytelse på det faglige innholdet i utdanningene. Systemet innebærer at utdanningene skal styres av krav til kandidatens sluttkompetanse. Det er krav om utarbeidelse av nasjonale forskriftsfestede retningslinjer for alle utdanninger, se Forskrift om felles rammeplan for helse- og sosialfagutdanninger (lovdata.no).
I alt 12 læringsutbytter er definert, og i nummer 2 står det: «Har kunnskap om inkludering, likestilling og ikke-diskriminering, uavhengig av kjønn, etnisitet, religion og livssyn, funksjonsnedsettelse, seksuell orientering, kjønnsidentitet, kjønnsuttrykk og alder, slik at kandidaten bidrar til å sikre likeverdige tjenester for alle grupper i samfunnet. »
De fleste helseutdanninger gir en begrenset kompetanse om sexologi. Både psykologer, leger og familieterapeuter kan tilegne seg sexologisk tilleggskompetanse. Det finnes poenggivende programmer og utdanningstilbud om kjønnsidentitet, kjønnsmangfold og kjønnsuttrykk ved flere universiteter, blant annet Universitetet i Agder, Universitetet i Oslo, Universitetet i Bergen og ved Oslo MET.
Helsestasjon for kjønn og seksualitet, Oslo kommune er et lavterskeltilbud i Oslo kommune med tverrfaglig sexologisk kompetanse, helsesykepleier, psykolog og allmennlege. Målgruppen er personer i alderen 0 - 30 år som har spørsmål om kjønn, identitetsutvikling, seksualitet, kjønnsinkongruens og minoritetsstress. Helsestasjonen tilbyr undervisning av helsepersonell. Helsestasjonen driver en nasjonal chattetjeneste for ungdom (ichatten.no).
World professional association for transgender health (WPATH) har utarbeidet internasjonale standarder for helsehjelp til personer som opplever kjønnsinkongruens: Standards of care for the Health og Transsexual. Transgender and Gender Nonconforming People (SOC) (wpath.org). WPATHs standard er oversatt til norsk: Standarder for behandling og helseomsorg for transseksuelle, transpersoner og personer som ikke er kjønnsnormative (wpath.org) (5). Likeperson-, bruker- og interesseorganisasjoner og helsepersonell bruker standarden som et referansedokument.
WPATH er ansvarlig for Global Education Initiative GEI (wpath.org) som tilbyr kurs basert på tverrfaglig tilnærming med sertifisering. Det er kurs for flere profesjoner innen medisinsk behandling, psykisk helse og kirurgi.
KUN - Senter for kunnskap og likestilling (kun.no) er organisert som en stiftelse, og jobber med likestillingsspørsmål i bred forstand med hensyn til alle diskrimineringsgrunnlagene i lovverket.
Likestillingssenteret på Hamar (likestillingssenteret.no) arbeider for å fremme likestilling mellom kjønnene.
Likestillings- og diskrimineringsombudet (ldo.no) har tilbud om lavterskel veiledning og skal være pådriver for å fremme likestilling og hindre diskriminering på grunn av seksuell orientering, kjønnsidentitet og kjønnsuttrykk. Et prioritert område er helsetjenestetilbudet til personer med kjønnsinkongruens.
Senter for likestilling (uia.no) skal samle og styrke forskning og kompetanse på kjønn og likestilling i Agder, styrke utdanning og formidling om kjønn og likestilling og være en drivkraft for økt likestilling i regionen.
Sex og samfunn (sexogsamfunn.no) driver klinisk-, undervisnings- og formidlingsarbeid. Klinikken har en egen metodebok for seksuell helse: eMetodebok (sexogsamfunn.no).
Oversikt over bruker- og interesseforeninger
Forbundet for transpersoner FTPN (ftpn.no) definerer sin målgruppe som alle mennesker som har et transtalent, og som i dag samlet sett gjerne kalles transpersoner.
Foreningen FRI (foreningenfri.no) arbeider for likestilling og mot diskriminering av personer som bryter med normer for kjønn og seksualitet i Norge og i resten av verden.
Harry Benjamin ressurssenter HBRS (hbrs.no) en landsdekkende pasientorganisasjon for personer som opplever kjønnsinkongruens og kjønnsidentitetsutfordringer og deres pårørende.
Pasientorganisasjonen for Kjønnsinkongruens PKI (kjonnsinkongruens.no) er en pasientorganisasjon for personer med kjønnsinkongruens og deres familie og nære i Norge.
Rosa kompetanse (foreningenfri.no) er et undervisningsopplegg i regi av FRI som tilbyr opplæring og kompetanseøkning for ansatte i skole-, helse- og justissektoren.
Skeiv Ungdom (skeivungdom.no) er en ungdomsorganisasjon, partipolitisk og religiøst uavhengig, frivillig og demokratisk medlemsorganisasjon for ungdom under 30 år.
Skeiv Verden (skeivverden.no) tilbyr kompetanseheving som primært retter seg mot fagpersoner, studenter og organisasjoner som ønsker økt kompetanse om mangfold.
Stiftelsen Stensveen ressurssenter (stenssveen.no) har et bredt og tilpasset tilbud til personer med utfordringer knyttet til kjønnsidentitet, kjønnsuttrykk, seksuell orientering og personer som opplever kjønnsinkongruens.
Begrunnelse – dette er anbefalingen basert på
Anbefalingen er utarbeidet på grunnlag av gjeldende helserettslige regler og utredningen Rett til rett kjønn – helse til alle kjønn (regjeringen.no, PDF) og rapport om Behandlingstilbud til personer med kjønnsinkongruens/kjønnsdysfori (OUS Stab fag, 2018, PDF).
Det følger av forskrift om ledelse og kvalitetskontroll § 6 bokstav f (lovdata.no) at virksomheten skal ha «ha oversikt over medarbeideres kompetanse og behov for opplæring.» Videre skal virksomheten etter forskriftens § 7 bokstav b «sørge for at medarbeidere i virksomheten har nødvendig kunnskap om og kompetanse i det aktuelle fagfeltet, relevant regelverk, retningslinjer, veiledere og styringssystemet».
Retningslinjen viser til Veileder til forskrift om ledelse og kvalitetsforbedring i helse- og omsorgstjenesten.
Spesialisthelsetjenesteloven § 6-3 (lovdata.no): Spesialisthelsetjenesten har veiledningsplikt overfor helse- og omsorgstjenesten i kommunene. Kommunene kan etterspørre veiledning og kompetanseoverføring.
Helse- og omsorgstjenesteloven § 5-11 (lovdata.no): Helse- og omsorgstjenesten i kommunene har tilsvarende veiledningsplikt overfor spesialisthelsetjenesten.
Lovpålagte samarbeidsavtaler (lovdata.no): Kommunene og spesialisthelsetjenesten kan samarbeide om utvikling og utveksling av kompetanse om kjønnsinkongruens.
Forskrift om felles rammeplan for helse- og sosialfagutdanninger (lovdata.no): § 2 inkluderer krav om læringsutbytter om blant annet kjønnsuttrykk og kjønnsidentitet
Sist faglig oppdatert: 23.06.2020
Helse til alle kjønn – endringer i kodeverk
Spesialisthelsetjenesten skal klassifisere/kode problemstillinger, tegn, symptomer, unormale funn og andre kontaktårsaker det gis helsehjelp for. Valg av behandling er en faglig avgjørelse og skal bero på pasientens diagnose
Den som koder skal kun bruke gyldige koder for rapportering av tilstander som det gis helsehjelp for i spesialisthelsetjenesten. Følgende koder med undertekster er fra og med 01.01.2020 gyldig for kjønnsinkongruens:
Kode: Z76.80 Kjønnsinkongruens i ungdom og voksen alder
Undertekst: «Kjønnsinkongruens i ungdom og voksen alder karakteriseres av en markert og vedvarende inkongruens mellom et individs opplevde kjønn og tildelte kjønn, som ofte leder til et ønske om et «skifte», for å leve og bli akseptert som en person av det opplevde kjønn, gjennom hormonbehandling, kirurgi eller annen helsehjelp for å få kroppen til å samsvare, så mye som ønskelig og i den utstrekning det er mulig, med det opplevde kjønn. Diagnosen kan ikke stilles før starten av puberteten. Diagnosen kan ikke stilles på bakgrunn av oppførsel eller preferanser utenfor normen for det tildelte kjønn alene.»
Kode: Z76.81 Kjønnsinkongruens i barndom
Undertekst: «Kjønnsinkongruens i barndom karakteriseres av en markert inkongruens mellom et individs opplevde/uttrykte kjønn og det tildelte kjønn hos barn før puberteten. Det inkluderer et sterkt ønske om å være av et annet kjønn enn det tildelte; en sterk motvilje hos barnet mot sine kjønnsorganer eller forventede sekundære kjønnskarakteristika og/eller et sterkt ønske om de primære og/eller sekundære kjønnskarakteristika som stemmer overens med det opplevde kjønn; og late som-lek, rollelek, leketøy, spill eller aktiviteter og lekekamerater som er typiske for det opplevde kjønn i stedet for det tildelte kjønn. Inkongruensen må ha vært vedvart i cirka 2 år. Diagnosen kan ikke stilles på bakgrunn av oppførsel eller preferanser utenfor normen for det tildelte kjønn alene.»
Praktisk – slik kan anbefalingen følges
Det er en overgangsfase mellom ICD-10 og ICD-11, og WHO har gitt medlemslandene frihet til å gjøre nasjonale endringer på kodene i ICD-10. Direktoratet for e-helse valgte å gjøre kodene F64.0, F64.2, F64.3 og F64.8 ugyldige for bruk i Norge fra og med 1. januar 2020. Nye koder er opprettet i kapittel Z. Kodene er kopier av kodetekstene slik de foreligger i kommende ICD-11, og både grupperingen og formuleringene forholder seg strengt til de som er godkjent i WHO. På denne måten er nye nasjonale koder i ICD-10 i tråd med dagens forståelse av problemstillingene før ICD-11 er innført i Norge.
I ICD-11 er det gjort større endringer enn ved noen tidligere revisjoner (1). Kodeverket er tilpasset digitale løsninger, og nye koder og flere kapitler er opprettet eller omstrukturert, samtidig som kodereglene er nye eller oppdatert. En av endringene er et nytt kapittel kalt «Conditions related to sexual health», hvor det ligger nye koder for kjønnsinkongruens. Kodene for kjønnsidentitetsforstyrrelse fra ICD-10 gjenfinnes ikke i ICD-11.
ICD inneholder generelt koder for sykdom, helserelaterte problemstillinger, tegn, symptomer, unormale funn og andre kontaktårsaker som det gis helsehjelp for. Kodene brukes for å klassifisere hvilken problemstilling det er gitt helsehjelp for. Kodene benyttes til statistisk sammenligning av opplysninger om dødelighet og sykelighet over tid, både nasjonalt, regionalt og internasjonalt. Dersom en kode eksisterer i ICD, er dette en indikasjon på at dette er en tilstand som lar seg identifisere, og som er interessant for internasjonal statistikk.
Endringer i kodeverket ICD krever internasjonal konsensus, noe som i enkelte tilfeller er utfordrende og tidkrevende. Dette betyr at kodeverket ICD-10 ikke alltid vil være i tråd med en ny, klinisk forståelse av enkelte fagområder eller tilstander. En kode fra ICD-10 kan også omfatte flere ulike varianter av en tilstand som kan kreve ulik helsehjelp. Det er derfor ikke koden fra ICD-10 som i seg selv er førende for valg av behandling av pasientene. Valg av behandling er en faglig avgjørelse som beror på pasientens diagnose, og dette må ses uavhengig av hvilken kode som er valgt for rapportering.
- Veiledning, regler for koding: Kodeverk (ehelse.no)
- Endringer og oppdaterte kodeverk: Kodeverket ICD-10 (og 11) (ehelse.no)
Direktoratet for e-helse har fastsatt oversettelsen av WHOs undertekster til de nye norske 5-tegns-kodene for kjønnsinkongruens gyldige fra og med 01.01.2020. I pasientadministrativt system vil brukerne av kodeverkene kun se kodetegn og kodetekst.
Statistikk
De nye kodene i ICD-10 vil fra og med 2020 omfatte samme pasientgruppe som i den kommende ICD-11. Dersom det er behov for å hente internasjonal statistikk på området fra og med 2020, vil kodene i nasjonal og internasjonal ICD-10 ikke omfatte samme pasientutvalg og analysene må tilpasses. Det statistiske bruddet vil være det samme som ved innføring av ICD-11, kun introdusert på et tidligere tidspunkt. Dette vil redusere risikoen for feil bruk og forståelse til et minimum. Endringene i ICD-10 er nasjonale og gjelder for Norge.
Primærhelsetjenesten
Kodeverket ICPC -2 i primærhelsetjenesten har grove kategorier for dokumentasjon av kontaktårsaker, helseproblemer og diagnoser. Kodeverket har ikke egne koder for kjønnsinkongruens i ICPC-2. Henvendelser angående kjønnsinkongruens kodes med P09: Seksuell legning, bekymret for.
Begrunnelse – dette er anbefalingen basert på
International Statistical Classification of Diseases and Related Health Problems, 10th Revision (ICD-10) er et internasjonalt kodeverk som eies av WHO. Direktoratet for e-helse forvalter den norske tilpasningen av ICD-10. ICD oversettes til «Den internasjonale statistiske klassifikasjonen av sykdommer og beslektede helseproblemer» , og ICD-10 brukes i dag i norsk spesialisthelsetjeneste.
Helsedirektoratet har med hjemmel i Norsk pasientregisterforskrift (NPR-forskriften) pålagt spesialisthelsetjenesten å ta i bruk definerte kodeverk, og sørge for at kodeverk bare skal benyttes med koder som er gyldige på det tidspunktet en kontakt finner sted NPR-forskriften (lovdata.no). Det er ikke valgfritt hvilken versjon av et kodeverk som benyttes for rapportering.
WHO har i lang tid arbeidet med en ny versjon av ICD, ICD-11. Organisasjonen godkjente i mai 2019 et utkast som medlemslandene kan benytte ved innføringen. Internasjonal ICD-11 skal ikke tas i bruk før tidligst 2022 og Direktoratet for e-helse har ansvar for innføring av ICD-11 i Norge.
Videre har ICD-10s «kjønnsidentitetsforstyrrelser» blitt endret til «kjønnsinkongruens» i ICD-11 og flyttet fra kapittelet om mental helse til det nye kapittelet om seksuell helse. Det betyr at kjønnsinkongruens ikke lenger er å anse som en mental lidelse. Begrunnelsen for å ikke fjerne kjønnsinkongruens i ICD-11 er fordi tilgang til helsehjelp i mange land er betinget av en kvalifiserende diagnose (1).
WHO har basert endringene på oppdatert kunnskapsbasert dokumentasjon og praksis, med mer oppmerksomhet på erfaringen med manglende tilgang på helsehjelp og menneskerettighetene til personer i sårbare grupper (2). Rapporten Sexual health, human rights, and the law fra WHO 2015 beskriver en generell mangel på helsetjenester for personer med kjønnsinkongruens (3). Den beskriver også mangel på fagpersoner med nødvendig kompetanse. En begrenset, eller utilstrekkelig tilgang til helsehjelp, fører til negative helseutfall som dårlig psykisk helse, HIV-relatert risikoadferd, angst, depresjon, rus og selvmord og selvmedisinering. I et globalt perspektiv har det vært viktig for WHO å skille kjønnsinkongruens fra psykiske lidelser. I mange land har forbindelsen mellom disse skapt en forverret situasjon på grunn av holdninger og stigma.
Sist faglig oppdatert: 23.06.2020
Om retningslinjen
Sist faglig oppdatert: 23.06.2020
Nasjonal faglig retningslinje for helsetjenestetilbud til personer med kjønnsinkongruens er et resultat av et oppdrag fra Helse- og omsorgsdepartementet (HOD). Oppdraget var å «Utarbeide normerende dokument/faglige anbefalinger om behandling av kjønnsdysfori og kjønnsinkongruens jf. tiltak 27» i «Regjeringens handlingsplan mot diskriminering på grunn av seksuell orientering, kjønnsidentitet og kjønnsuttrykk (2017–2020)» (1). Retningslinjen er også et resultat av et uttrykt ønske i fag-, bruker- og interessemiljøer, om en stadfesting av helsetjenestetilbudet til personer som opplever kjønnsinkongruens.
Bakgrunn
Oppdraget med denne nasjonale faglige retningslinjen har en sjelden og spesiell bakgrunn, ulikt andre normerende publikasjoner fra Helsedirektoratet. Det er ikke vanlig at oppdrag om å utarbeide faglige retningslinjer knyttes til etablerte diskrimineringsgrunnlag og en global og nasjonal bekymring for helsetjenestetilbudet til en pasientgruppe. Retningslinjen må leses og forstås med bakgrunn i dette.
Den offentlige debatten om helsehjelp for transpersoner eller personer med transseksualisme, heretter omtalt som personer med kjønnsinkongruens, har allmenn interesse.
Helsedirektoratet har over flere år mottatt henvendelser fra enkeltpersoner, interesse- og pasientorganisasjoner, fagpersoner og offentlige institusjoner med bekymringer og ønsker om forbedring og kvalitetssikring av helsetjenestetilbudene til personer med kjønnsinkongruens. Likestillings- og diskrimineringsombudet har også vært opptatt av at det bør innføres en nasjonal faglig retningslinje med anbefalinger for helsetjenestetilbudet. De viser til FNs internasjonale konvensjon som fastsetter retten til helse som en grunnleggende menneskerettighet som skal utøves uten forskjellsbehandling. De viser også at staten må sikre at helsetjenestetilbudet respekterer mangfoldet av kjønnsidentiteter og legger til rette for en kompetent, ikke-diskriminerende helsetjeneste og støtte.
En offentlig ekspertgruppe om helsetjenestetilbudet til personer med kjønnsinkongruens og kjønnsdysfori ble satt i 2013. Gruppen skrev utredningen: «Rett til rett kjønn – helse til alle kjønn» (regjeringen.no, PDF) (2). En av anbefalingene var å utarbeide en nasjonal faglig retningslinje. Helsedirektoratet støttet denne anbefalingen. Ekspertgruppen utredet også vilkår for endring av juridisk kjønn, som resulterte i Lov om endring av juridisk kjønn (lovdata.no).
Ekspertgruppen uttrykker behov for:
- en desentralisering og differensiering av helsetjenestetilbudet
- kompetanseløft på alle nivåer i helsetjenesten
- undervisning om kjønnsinkongruens i helse- og sosialfagutdanningene
- gjennomføring av forskningsprosjekter som kan bidra til bedre kunnskapsgrunnlag
Samtidig påpeker ekspertgruppen at det er utfordringer med innføring av nye koder og plassering av tilstanden kjønnsinkongruens i ny versjon av International Statistical Classification of Diseases and Related Health Problems (ICD).
Målet er et differensiert, desentralisert og helhetlig helsetjenestetilbud til personer med kjønnsinkongruens. Nye tilbud er under etablering, det er en utviklingspreget prosess som nødvendigvis vil ta tid å få på plass i alle regioner. Det vil kreve ressurser og tid for å opprette et konkret helsetjenestetilbud, skaffe nødvendig kompetanse, utvikle faglige nasjonale retningslinjer om kliniske problemstillinger det er faglig uenighet om, samt etablere forskningsprosjekter. Inntil tilbudene er etablert i alle regioner, vil derfor en del av det desentraliserte helsetjenestetilbud som anbefales i retningslinjen fortsatt være knyttet til den nasjonale behandlingstjenesten.
Historisk perspektiv
Medisinsk behandling av personer med kjønnsinkongruens ble innledet i Norge på slutten av 1950-tallet med et sparsomt dokumentert erfarings- eller kunnskapsgrunnlag. Internasjonalt var det lite forskning. Et offentlig utvalg nedsatt i 1955 skulle kartlegge transvestisme og behandlingsmuligheter for tre pasienter som helsemyndighetene antok kunne ha nytte av kirurgi (4). Behandling med hormoner, kirurgi og psykoterapi ble vurdert sammen med juridiske problemstillinger som oppsto.
Før 1975 var det få fagfellevurderte publiserte artikler om endokrinologisk behandling av tilstanden som i dag betegnes som kjønnsinkongruens. Siden er det publisert mange studier i vitenskapelige tidsskrift om ulike aspekter ved kjønnsinkongruens, blant annet The Endocrine Society. Dette er en internasjonal faglig sammenslutning, som utarbeider kliniske retningslinjer med anbefalinger for hormonbehandling (5). Denne retningslinjen følges av fagmiljøer i mange land og presiserer behovet for et tverrfaglig samarbeid ved utredning av pasientene.
Standard of Care ble utarbeidet i 1979 av The World Professional Association for Transgender Health (WPATH). Siste versjon «Volume 7», er oversatt til norsk: «Standarder for behandling og helseomsorg for transseksuelle, transpersoner og personer som ikke er kjønnsnormative» (6). Standarden oppdateres jevnlig og er et internasjonalt referansedokument for kjønnsbekreftende behandling. Nasjonalt og internasjonalt ligger den til grunn for helsehjelp, og den støttes av interesse- og brukerorganisasjoner. Standarden legger opp til nasjonale tilpasninger og bygger på tilgjengelig kunnskapsgrunnlag. Den er blant annet lagt til grunn for Socialstyrelsens retningslinjer i Sverige (7;8).
Generelt er forskningen og tilnærming til pasientgruppen preget av hvordan kjønn forstås og forventningene til kjønnsidentitet og kjønnsuttrykk praktiseres i ulike samfunn og kulturer. Behandling av personer med kjønnsinkongruens ble introdusert i en tid hvor to-kjønnsmodellen var rådende (4). Den binære forståelsen eller to-kjønnsmodellen var underliggende i den tidligere versjonen av ICD-10: «Sterkt ønske om å leve og bli akseptert som tilhørende det annet kjønn.» Dette er endret. WHO har oppdatert temaet kjønnsinkongruens og plassert det i et nytt kapittel 17 «Conditions related to sexual health» (9).
Endringene får konsekvenser for tilnærmingen til forskningen og kunnskapsbasert praksis. Kjønnsinkongruens regnes ikke lenger som en psykisk forstyrrelse. Personer som opplever kjønnsinkongruens inkluderer både ikke-binære, ikke-kjønnsnormative (bryter med samfunnets forventninger til kjønnsidentitet og -uttrykk) og de som definerer seg som enten mann eller kvinne/gutt eller jente (binære).
Kunnskap om kjønn er basert på flere tradisjoner. Én av dem er basert på medisin og sexologi. Ulike uttrykk for kjønn og seksualitet ble kategorisert i boken «Psychopathia Sexualis» ved slutten av 1800-tallet (10). I 1905 ble den heteroseksuelle seksualiteten en norm for sunn seksualitet (11). I 1910 ble kjønn og seksualitet beskrevet med flere dimensjoner, som kroppslige uttrykk, seksuell orientering og psykologiske egenskaper (12).
På engelsk skilles det vanligvis mellom «sex» som biologisk kjønn og «gender» som sosialt kjønn. Biologisk kjønn forstås gjerne som summen av en persons medfødte primære og sekundære kjønnskarakteristika. Begrepet «gender» ble introdusert på 1950-tallet som en betegnelse på sosialt og psykologisk uttrykk for kjønn; kjønnsroller beskriver sosiale roller og kjønnsidentitet beskriver subjektive opplevelser (13). I medisinsk tradisjon har ordet «sex» vært mer sentralt enn ordet «gender». En person som identifiserer seg som transseksuell oppfattes å ha en kjønnsidentitet som ikke samsvarer med det kjønn vedkommende er tilskrevet ved fødsel basert på ytre genitalier. Det er beskrevet tidligere med uttrykk som «å være født i feil kropp» eller å være en kvinne/mann «fanget i» en manns/kvinnes kropp.
Fra 1990-tallet har kjønnsforskere, sosiologer, litteraturvitere, psykologer, filosofer, leger og jurister og ikke minst personer med kjønnsinkongruens bidratt til å definere et mer mangfoldig kjønnsperspektiv innen ulike fagområder. Transseksualisme/ kjønnsinkongruens ble lenge forstått som en patologisk tilstand og forståelsen kan fortsatt være preget av det. Kjønn og kjønnsmangfold er et kunnskapsområde som er i utvikling. I dag defineres kjønnsinkongruens som en del av mangfoldet i en normalbefolkning. Det er en menneskerett hvordan en person ønsker å definere seg selv. Det er også bakgrunnen for at WHO har endret betegnelsen til kjønnsinkongruens, og diagnosen er ikke lenger knyttet til en psykiatrisk diagnose.
Rettslige rammer
Helsedirektoratets anbefalinger i retningslinjen gis innenfor det gjeldende regelverket på området (helsedirektoratet.no). De menneskerettslige reglene som legger føringer for retningslinjearbeidet følger dels av Grunnloven, menneskerettighetsloven og de aktuelle menneskerettskonvensjonene. I Likestillings- og diskrimineringsloven er det forbudt å diskriminere noen på grunn av blant annet kjønnsidentitet og kjønnsuttrykk. Loven gjelder for alle samfunnsområder.
Nasjonale helserettslover som er aktuelle for personer med kjønnsinkongruens, er særlig pasient- og brukerrettighetsloven, helse- og omsorgstjenesteloven, helsepersonelloven og spesialisthelsetjenesteloven. Personer med kjønnsinkongruens har de samme rettighetene og skal prioriteres etter de samme kriteriene som andre: Helsehjelpen skal være tilgjengelig, av god kvalitet, og pasientforløpene skal være helhetlige.
Retningslinjens anbefalinger må forstås på bakgrunn av de helserettslige grunnprinsippene om blant annet:
- forsvarlig tjenesteyting
- prioritering
- brukermedvirkning og samtykke
- taushetsplikt og vern av personsensitive opplysninger
- informasjon tilpasset mottakerens forutsetninger som f.eks. alder, modenhet, erfaring og kultur- og språkbakgrunn
Prioriteringskriterier
Prioriteringskriteriene ligger til grunn for all helsehjelp, også for helsehjelp til personer med kjønnsinkongruens. De tre kriteriene er (14):
Nyttekriteriet: Prioritet øker i tråd med den forventede nytten av tiltaket. Den forventede nytten vurderes ut fra om kunnskapsbasert praksis tilsier at helsehjelpen kan øke pasientens livslengde og/eller livskvalitet gjennom å gi økt sannsynlighet for:
- Overlevelse eller redusert funksjonstap
- Fysisk eller psykisk funksjonsforbedring
- Reduksjon av smerter, fysisk eller psykisk ubehag
Ressurskriteriet: Prioritet øker desto mindre ressurser det legger beslag på.
Alvorlighetskriteriet: Prioritet øker i tråd med alvorligheten av tilstanden. Alvorlighet vurderes ut fra:
- Risiko for død eller funksjonstap
- Graden av fysisk og psykisk funksjonstap
- Smerter, fysisk eller psykisk ubehag
Retningslinjens omfang og avgrensning
Retningslinjen beskriver overordnet organisering, oppgave- og funksjonsfordeling av et desentralisert, differensiert og helhetlig helsetjenestetilbud. Retningslinjen viser til ansvaret til den kommunale helse- og omsorgstjenesten og spesialisthelsetjenesten.
Retningslinjen omfatter i liten grad detaljerte anbefalinger om den kliniske tilnærmingen i forbindelse med utredning, behandling og oppfølging av medisinske og/eller kirurgiske intervensjoner eller tiltak. Retningslinjen gir ikke anbefalinger om hvordan, for eksempel hvilke teknikker, dosering, metoder og prosedyrer, som kan anvendes. I en faglig retningslinje med kliniske spørsmål vil det være nødvendig med andre metodiske tilnærminger og krav til kunnskapsgrunnlag for anbefalingene.
Det er tatt en rekke politiske initiativ de siste årene for å sikre denne gruppen helsehjelp – herunder arbeidet med denne nasjonalfaglige retningslinjen. Utredning, behandling og oppfølging av pasienter med behov for kjønnsbekreftende helsehjelp er et satsningsområde hvor helsemyndighetene forventer handling (15). Retningslinjen viser til de regionale helseforetakenes (RHF) oppdrag fra HOD om å «etablere et helhetlig behandlingstilbud for personer med kjønnsinkongruens. Helsedirektoratets foreslåtte anbefalinger (sendt på høring 27. november 2019) skal legges til grunn ved etableringen, sammen med internasjonal fagkunnskap og erfaringer fra andre lands tjenester på området. Når endelig retningslinje er publisert er det RHF-enes ansvar å sikre et helsetjenestetilbud som er i tråd med retningslinjen (16).»
Målgrupper for retningslinjen
Retningslinjens målgruppe er ledere og helsepersonell i den kommunale helse- og omsorgstjenesten, spesialisthelsetjenesten og andre som tilbyr tjenester til personer med kjønnsinkongruens. Retningslinjen gjelder også private tilbydere. Andre målgrupper kan for eksempel være:
- likeperson-, bruker- og interesseorganisasjoner
- utdanningsinstitusjoner
- barnevern
- frisklivssentraler
- barnehager og skoler
Pasientmålgruppe er personer med kjønnsinkongruens, deres familier og pårørende.
Arbeidsprosess
Arbeidet har vært prosjektorganisert med en styringsgruppe og en prosjektgruppe i Helsedirektoratet. Prosjektgruppen har hatt redaksjonelt ansvar for innholdet. Utkast har blitt presentert for en ekstern referansegruppe. Referansegruppen har hatt bred representasjon fra helsetjenesten og likeperson-, bruker- og interesseorganisasjoner.
I utarbeidelsen av retningslinjen har Helsedirektoratet lyttet til brukere av helsetjenestene og til fagpersoner. Helsedirektoratet arrangerte i 2017 et rådslag for å få innsikt i utfordringer og problemstillinger. I 2019 gjennomførte direktoratet to heldagsmøter med referansegruppen. De ga innspill til prosessen og bidro til god dialog. Utkast til retningslinje har vært sendt på høring hos organisasjoner og instanser, samt vært tilgjengelig på Helsedirektoratets nettsted under høringsperioden. Direktoratet har fått mange innspill, alle er vurdert og flere er innarbeidet i denne versjonen.
Kunnskapsgrunnlag
Nasjonal faglig retningslinje for helsehjelp til personer med kjønnsinkongruens gir anbefalinger om:
- pasientrettigheter
- prinsipper for utredning
- behandling
- oppfølging
- organisering av tjenestetilbudene
- kompetanse hos helsepersonell
- forskning og utvikling av kunnskapsgrunnlaget
- endringer i kodeverket ICD
Retningslinjen omtaler generelle overordnede rettigheter og prinsipper. På flere av områdene finnes det per juni 2020 ikke et tradisjonelt kunnskapsgrunnlag basert på randomiserte, kontrollerte studier og systematiske oversikter vurdert med Grading of Recommendations Assessment, Development and Evaluation (GRADE) (17;18).
Denne retningslinjen har hovedvekt på brukermedvirkning og tverrfaglighet, og er utarbeidet på grunnlag av tilgjengelig dokumentasjon og erfaring fra praksis. Viktige grunnlagsmateriale har også vært utredningen «Rett til rett kjønn - helse til alle kjønn» 2015, «Behandlingstilbud til personer med kjønnsinkongruens/kjønnsdysfori; rapport fra arbeidsgruppen» 2018, innspill i forbindelse med Rådslag i Helsedirektoratet 2017 og møter med referansegruppen i januar og juni 2019 (2;19).
Overordnet tilnærming og prinsipper beskrevet i denne retningslinjen er i samsvar med andre retningslinjer, standarder og veiledere:
- The World Professional Association for Transgender Health: Standarder for behandling og helseomsorg for transseksuelle, transpersoner og personer som ikke er kjønnsnormative (6).
- Socialstyrelsen: God vård av barn och ungdomar med könsdysfori. Stockholm, Sverige (8).
- Socialstyrelsen: God vård av vuxna med könsdysfori. Stockholm, Sverige (7).
- Sundhedsstyrelsen: Sundhedsfaglig hjælp ved kønnsidentitetsdforhold. København, Danmark (20).
- Endocrine Society Clinical Practice Guideline: Endocrine Treatment of Gender-Dysphoric/Gender-Incongruent Persons (5).
- The Royal Children’s Hospital, Melbourne, Australia: Australian Standards of Care and Treatment Guidelines For trans and gender diverse children and adolescents (21).
- WHO: Sexual health, human rights and the law, Geneve, Sveits (22).
Forekomst
Forekomst av kjønnsinkongruens er usikker. I 2018 hadde 0,06 % av den svenske befolkningen en diagnosekode i denne kategorien og Socialstyrelsen regner med at forekomsten øker fremover (23). Etter en utredningsfase var det 70 – 80 prosent som beholdt diagnosen i den svenske kartleggingen Sverige.
En systematisk oversikt over studier basert på helseregister og selvrapporterte data fra befolkningsundersøkelser, har vurdert forekomst av ulike former for kjønnsinkongruens (24). I oversikten fant man at personer som identifiserer seg som kjønnsinkongruente er en betydelig og økende andel av befolkningen. Andelen med en diagnose er mellom 17 og 33 pr 100 000. I selvrapporterte data varierte det fra 0,3 - 0,5 prosent hos voksne og fra 1,2 - 2,7 prosent hos barn.
Publiserte data fra Sverige har vist at en relativt høy andel personer med kjønnsinkongruens har behov for psykisk helsehjelp. En gjennomgang av data fra pasienter med kodene F64.0, F64.9 og F64.8 (transseksualisme) viser at forekomsten av psykiatriske diagnoser er større i disse gruppene enn blant personer som ikke har kjønnsinkongruens (23). Dette gjelder samtlige psykiatriske diagnoser, selvskading og selvmordsforsøk sammenliknet med befolkningen for øvrig. Dødelighet som resultat av selvmord er også høyere. Det konkluderes med at det er vanskelig å konkludere i hvilken grad diagnosen kjønnsinkongruens alene kan bidra til selvmord, ettersom psykiatriske diagnoser også er en del av bildet.
Behandlingssteder opplever økende pågang. Det er ikke dokumentert om dette er på grunn av økende forekomst, om det oppleves enklere «å komme ut» og få helsehjelp, eller om det er på grunn av mer tilgjengelig helsehjelp. Det antydes en dobling av pasienter som oppsøker helsehjelp hvert femte eller sjette år (6). I den voksne befolkningen er det et usikkert estimat. Blant barn og unge er antallet noe høyere. Flere opplever en usikker kjønnsidentitet i barne- og ungdomsårene. En gruppe unge pasienter med kjønnsinkongruens som særlig er rapportert økende de siste fem årene i enkelte europeiske land, er barn og unge i alderen 3–17 år som er registrert som kvinne ved fødselen (23;25).
Medlemmer av styrings-, prosjekt- og referansegruppe
Referansegruppe
Habilitet til deltagerne har ikke vært vurdert.
- Aleksander Sørli, nestleder, Pasientorganisasjonen for kjønnsinkongruens (PKI)
- Anders Cameron, seniorrådgiver, Barneombudet
- Anne Wæhre, overlege, pediater, leder NBTS – barn, Helse Sør-Øst RHF v/Oslo universitetssykehus (OUS)
- Are Dahl Michaelsen, psykologspesialist, NBTS – voksen, Helse Sør-Øst v/Oslo universitetssykehus (OUS)
- Ask Aleksi Berglund, politisk nestleder, Skeiv ungdom
- Asle Offerdal, psykologspesialist, Privat praksis, Oslo
- Avi Ring, forsker nevrofysiologi og biofysikk, Gender Identity Challenge - Scandinavia GENID
- Benjamin Solvang, styreleder, Harry Benjamin ressurssenter (HBRS)
- Dag Holte, psykologspesialist, Stavanger, privat praksis med driftsavtale
- Elin Corneliussen, styremedlem, Pasientorganisasjonen for kjønnsinkongruens (PKI)
- Elisabeth Swensen, fastlege, kommuneoverlege Seljord, Den norske legeforening v/Norsk forening for allmennmedisin (NFA)
- Erling Bjordal, medlem i referansegruppen til NBTS, Universitetssykehuset i Nord Norge, HF
- Esben Esther Pirelli Benestad, professor i sexologi, Universitet i Agder (UIA), Grimstad
- Eva Henriksen, representant, Norges Handikapforbunds Ungdom
- Finn Christian Lindeløf, leder, Forbundet for transpersoner i Norge (FTPN)
- Haakon Aars, psykiater, samfunnsmedisiner og klinisk sexolog (NACS), Institutt For Klinisk Sexologi og Terapi AS
- Halfdan Vier Simensen, plastikk kirurg, generell kirurg, Aviva Helse AS, Oslo
- Helle Holst Langseth, seniorrådgiver, Likestilling og diskrimineringsombudet
- Hilde Johanne Bjørndalen, fagenhetsleder barneendokrinologi og diabetes, Helse Sør-Øst v/Oslo universitetssykehus (OUS)
- Ingun Wik, avdelingsleder, helsesykepleier, sexolog, Helsestasjon for kjønn og seksualitet (HKS), Oslo kommune
- Irmeli Rehell Øistad, fagsjef, Regionalt fagråd, Psykisk helsevern, Helse Sør- Øst (HSØ)
- Janecke Thesen, allmennmedisiner, samfunnsmedisiner, Den norske legeforening v/Norsk forening for allmennmedisin (NFA)
- Karin Svens, ph.d. Toxikologi, Gender Identity Challenge - Scandinavia GENID
- Kim Tønseth, klinikksjef, leder NBTS – voksen, Helse Sør-Øst RHF v/Oslo universitetssykehus (OUS)
- Kjell Vidar Husnes, plastikk kirurg, Helse Sør-Øst RHF v/Oslo universitetssykehus (OUS)
- Knut Skolleborg, plastikk kirurg, Den norske legeforening v/Norsk Plastikkirurgisk Forening
- Lene Kjelkenes Bjørnsen, sykepleier, plastikkirurgisk avdeling, Norsk sykepleierforbund (NSF)
- Luca Dalen Espseth, rådgiver på kjønnsmangfold, Foreningen for kjønns- og seksualitetsmangfold (FRI)
- Maret Krannich, fastlege, kommuneoverlege, Askvoll kommune, Sogn og Fjordane
- Mari Bjørkman, fastlege, Rosenhoff Legegruppe, Oslo, Den norske legeforening v/Faggruppe for lesbisk- homofil-, bifil- og transhelse
- Mari Ymjør Hagen, psykologspesialist, Helse-Midt RHF v/ St Olav - BUP Poliklinikk Saupstad
- Marit Rønstad, adjunkt, Gender Identity Challenge - Scandinavia GENID
- Marius Oliver Rønning, sentralstyremedlem og medlem av minoritetsutvalget, Mental Helse Ungdom
- Mathilde Decaen, daglig leder, Pasientorganisasjonen for kjønnsinkongruens (PKI)
- Mikael Bjerkeli, seniorrådgiver, Harry Benjamin ressurssenter (HBRS)
- Ragnar Nesvåg, spesialrådgiver, lege, Den norske legeforening, Medisinsk fagavdeling
- Robin Leander Wullum, nestleder, Skeiv ungdom
- Ronny K Solvang Aaserud, psykologspesialist, Vestre Viken DPS, Bærum
- Rose Solomonsen, psykologspesialist, Helse Nord RHF v/Salten DPS, Nordlandssykehuset HF
- Silje-Håvard Bolstad, psykologspesialist, Psykologforeningen v/Psykologfaglig nettverk for seksualitets- og kjønnsmangfold
- Siri Gunn Simonsen, styremedlem Stiftelsen Stensveen, Stensveen ressurssenter
- Sofie Brune, styremedlem, Forbundet for transpersoner i Norge (FTPN)
- Sonja Nilsen, leder for, Foreldre- og familieforeningen v/Harry Benjamin ressurssenter, (HBRS)
- Thomas M. Tønseth, fastlege, sexolog, Brynsenglegene, Oslo
- Thomas Schreiner, endokrinolog, NBTS-voksen, Helse Sør-Øst RHF v/Oslo universitetssykehus (OUS)
- Tone Bjørnson Aanderaa, helsesykepleier, Helsestasjon for kjønn og seksualitet (HKS), Oslo, Norsk sykepleierforbund (NSF) v/Landsgruppen av helsesykepleiere
- Tone Maria Hansen, daglig leder, Harry Benjamin ressurssenter (HBRS)
- Trond F. Aarre, avdelingssjef, psykiater, Helse Vest RHF v/Nordfjord psykiatrisenter, Helse Førde HF
- Trude Slettvold Lien, nestleder, psykiatrisk sykepleier, sexolog, Norsk forening for klinisk sexologi (NFKS)
Styringsgruppe
- Leder, divisjonsdirektør Geir Stene Larsen, Divisjon Kvalitet og forløp til 20.8.2019
- Leder, divisjonsdirektør Johan Georg Røstad Torgersen fra 20.8.2019
- Avdelingsdirektør Torunn Janbu, Avdeling for spesialisthelsetjeneste
- Avdelingsdirektør Ellen Margrethe Carlsen. Avdeling barne- og ungdomshelse
- Avdelingsdirektør Helga Katharina Haug, Avdeling kommunale helse- og omsorgstjenester
- Avdelingsdirektør Morten Græsli, Avdeling retningslinje og fagutvikling
Prosjektgruppe
- Prosjektleder, seniorrådgiver Brit Roland
- Seniorrådgiver Arild Johan Myrberg
- Seniorrådgiver Toril Kolås fra 30.2.2019
- Seniorrådgiver Cecilie Aasen til 30.3.2019
- Seniorrådgiver Karin Stubberud Stey til 30.5.2019
- Fagsjef Svein Lie til 1.9.2019
Referanser
- Barne- og likestillingsdepartementet. Regjeringens handlingsplan mot diskriminering på grunn av seksuell orientering, kjønnsidentitet og kjønnsuttrykk 2017–2020. Oslo: Barne- og likestillingsdepartementet; 2016.
- Helsedirektoratet. Rett til rett kjønn - helse til alle kjønn : utredning av vilkår for endring av juridisk kjønn og organisering av helsetjenester for personer som opplever kjønnsinkongruens og kjønnsdysfori. Oslo: Helsedirektoratet; 2015. IS-0496. Tilgjengelig fra: https://www.regjeringen.no/contentassets/d3a092a312624f8e88e63120bf886e1a/rapport_juridisk_kjonn_100415.pdf
- Lov om endring av juridisk kjønn. LOV-2002-06-07-19. Sist endret i: LOV-2016-06-17-46. Tilgjengelig fra: https://lovdata.no/dokument/NL/lov/2016-06-17-46
- Sandal S. "En særlig trang til å ville forandre sitt kjønn" Kjønnsskiftebehandling i Norge 1952-1982. Bergen: Universitetet i Bergen; 2017.
- Hembree WC, Cohen-Kettenis PT, Gooren L, Hannema SE, Meyer WJ, Murad MH, et al. Endocrine Treatment of Gender-Dysphoric/Gender-Incongruent Persons: An Endocrine Society* Clinical Practice Guideline. J Clin Endocrinol Metab 2017;102(11):3869-903.
- Coleman E, Bockting W, Botzer M, Cohen-Kettenis P, DeCuypere G, Feldman J, et al. Standarder for behandling og helseomsorg for transseksuelle, transpersoner og personer som ikke er kjønnsnormative. 7. utg. World Professional Association for Transgender Health; 2011. Tilgjengelig fra: https://www.wpath.org/media/cms/Documents/SOC%20v7/SOC%20V7_Norwegian.pdf
- Socialstyrelsen. God vård av vuxna med könsdysfori : nationellt kunskapsstöd. Stockholm: Socialstyrelsen; 2015. Tilgjengelig fra: https://www.socialstyrelsen.se/globalassets/sharepoint-dokument/artikelkatalog/kunskapsstod/2015-4-7.pdf
- Socialstyrelsen. God vård av barn och ungdomar med könsdysfori : nationellt kunskapsstöd. Stockholm: Socialstyrelsen; 2015. Tilgjengelig fra: https://www.socialstyrelsen.se/globalassets/sharepoint-dokument/artikelkatalog/kunskapsstod/2015-4-6.pdf
- Direktoratet for e-helse. Kodeverket ICD 10 (og 11) [nettressurs]. Oslo: Direktoratet for e-helse [oppdatert 26. mars 2020; lest 5. juni 2020]. Tilgjengelig fra: https://ehelse.no/kodeverk
- von Krafft-Ebing R. Psychopathia Sexualis. [s.l.]: Elsevier Science; 2013.
- Freud S. Three Essays on the Theory of Sexuality. London: Verso Books; 2016.
- Hirschfeld M. Die Transvestiten. Berlin, Tyskland: Pulvermacher; 1910-1912.
- Money J, Hampson JG, Hampson JL. An examination of some basic sexual concepts: the evidence of human hermaphroditism. Bull Johns Hopkins Hosp 1955;97(4):301-19.
- Helse- og omsorgsdepartementet. Verdier i pasientens helsetjeneste. Melding om prioritering. Meld. St. 34 (2015 - 2016). 2016.
- Helse- og omsorgsdepartementet. Representantforslag fra stortingsrepresentantene Sheida Sangtarash, Freddy André Øvstegård, Solveig Skaugvoll Foss og Solfrid Lerbrekk om å sikre alternative behandlingstilbud for transpersoner. 2019. Dokument 8:167 S (2018–2019).
- Helse- og omsorgsdepartementet. Oppdragsdokument til de regionale helseforetakene 2020. Oslo: Helse- og omsorgsdepartementet; 2019.
- Helsedirektoratet. Utvikling av kunnskapsbaserte retningslinjer, nasjonal veileder. Oslo: Helsedirektoratet; 2012. Tilgjengelig fra: https://www.helsedirektoratet.no/veiledere/utvikling-av-kunnskapsbaserte-retningslinjer
- Guyatt GH, Oxman AD, Vist GE, Kunz R, Falck-Ytter Y, Alonso-Coello P, et al. GRADE: an emerging consensus on rating quality of evidence and strength of recommendations. BMJ 2008;336(7650):924-6.
- OUS Stab fag, pasientsikkerhet og samhandling. Behandlingstilbud til personer med kjønnsinkongruens/kjønnsdysfori: rapport fra arbeidsgruppen. Oslo: Oslo Universitetssykehus; 2018. Tilgjengelig fra: https://www.helse-sorost.no/seksjon/nyheter/Documents/Kj%C3%B8nnsdysfori%20Rapport%20utkast%20til%20h%C3%B8ring%200503%202018.pdf
- Sundhedsstyrelsen. Sundhedsfaglig hjælp ved kønsidentitetsforhold. København: Sundhedsstyrelsen; 2018. Tilgjengelig fra: https://www.sst.dk/-/media/Udgivelser/2018/K%C3%B8nsidentitetsforhold/Vejledning-om-sundhedsfaglig-hj%C3%A6lp-ved-k%C3%B8nsidentitetsforhold.ashx?la=da&hash=3B9ACDB8D28D200B2E09F9111AD04C0E35487D9F
- Telfer MM, Tollit MA, Pace CC, Pang KC. Australian Standards of Care and Treatment Guidelines For trans and gender diverse children and adolescents. Melbourne, Australia: The Royal Children’s Hospital; 2018. Tilgjengelig fra: https://www.rch.org.au/uploadedFiles/Main/Content/adolescent-medicine/australian-standards-of-care-and-treatment-guidelines-for-trans-and-gender-diverse-children-and-adolescents.pdf
- World Health Organization. Sexual health, human rights and the law. Geneva, Switzerland: World Health Organization; 2015. Tilgjengelig fra: https://apps.who.int/iris/bitstream/handle/10665/175556/9789241564984_eng.pdf;jsessionid=15C7AEAC5F35C8261236427AE09BD3E8?sequence=1
- Socialstyrelsen. Utvecklingen av diagnosen könsdysfori. Förekomst, samtidiga psykiatriska diagnoser och dödlighet i suicid. Stockholm: Socialstyrelsen; 2020. Tilgjengelig fra: https://www.socialstyrelsen.se/globalassets/sharepoint-dokument/artikelkatalog/ovrigt/2020-2-6600.pdf
- Zhang Q, Goodman M, Adams N, Corneil T, Hashemi L, Kreukels B, et al. Epidemiological considerations in transgender health: A systematic review with focus on higher quality data. Int J Transgender Health 2020;21(2):125-37.
- Kaltiala R, Bergman H, Carmichael P, de Graaf NM, Egebjerg Rischel K, Frisén L, et al. Time trends in referrals to child and adolescent gender identity services: a study in four Nordic countries and in the UK. Nord J Psychiatry 2020;74(1):40-4.









