Nasjonal faglig retningslinje for screening av hørsel hos nyfødte
Metoder for å gjennomføre hørselsscreening av nyfødte
Alle nyfødte barn i Norge skal tilbys hørselsscreening
Alle nyfødte skal ha tilbud om screening av hørsel. Dette følger av Helse- og omsorgsdepartementets oppdragsbrev til de regionale helseforetakene for 2008.
Alle nyfødte > 34 ukers gestasjonsalder bør screenes i løpet av 24-72 timer etter fødsel pga. høy andel falske positiver første levedøgn. Størst andel godkjente responser oppnås ved testing etter 48 timer.
Personell ved barsel- og nyfødtintensiv avdeling har ansvar for gjennomføring av nyfødtscreeningen og videre henvisning av barn som ikke passerer screeningen. Ved ikke passert resultat på screeningen, skal barnet henvises til audiologisk utredning ved høresentral snarest, og de bør tilbys time innen 4 ukers alder.
Praktisk – slik kan anbefalingen følges
Ulike protokoller
Det anbefales ulike protokoller for friske nyfødte og nyfødte som har vært innlagt på Nyfødtintensiv avdeling 48 timer.
Risikofaktorer assosiert med medfødt hørselstap er:
- ICU > 48 timer
- Medfødte syndromer
- Tidlige hørselstap i nær familie
- Kraniofaciale anomalier
- Kongenitale infeksjoner
Ca. 50 % av alle diagnostiserte hørselstap er uten kjent risikofaktor, kun nyfødtscreening identifiserer disse hørselstapene
Tidlig hjemreise
Ved tidlig hjemreise kan barnet testes under 24 timer etter fødsel, med økt risiko for falske positive resultat. Alternativt kan testing/retesting utføres ved poliklinikk tilknyttet barselavdelingen etter 24-72 timer der dette er mulig.
- Barnet bør fortrinnsvis testes ved fødeinstitusjonen. Om dette ikke er praktisk gjennomførbart, ligger ansvar for testing og oppfølging hos mottakssykehus.
Dokumentasjon
- Skriftlig informasjon om hørselsscreening er utført og resultat skal dokumenteres i barnets journal.
- Helsestasjonen og fastlegen skal motta skriftlig informasjon om at hørselscreening er utført og resultatet.
- Avvik meldes til Medisinsk fødselsregister
Informasjon til foreldre
Personell ved barsel- eller nyfødtintensiv avdeling skal informere foreldrene om viktigheten av hørselsscreeningen og senere om resultatet. Ved behov for videre utredning av hørselen, bør foreldre forstå viktigheten av oppfølging ved høresentral.
Skriftlig informasjon bør utleveres av personell ved barsel- eller nyfødtintensiv avdeling.
Reservasjonsrett
Alle foreldre til nyfødte skal gis tilbud om å delta i nyfødtscreening av hørsel. Foreldrene skal gis tilstrekkelig informasjon for å kunne samtykke til screeningen. Foreldre har rett til å reservere seg mot screening, dette skal i tilfelle dokumenteres i barnets journal. Fødeinstitusjonen sender beskjed om reservasjon til helsestasjon og høresentral.
Overflytting til annet sykehus eller institusjon
Barnet bør fortrinnsvis testes ved fødeinstitusjonen. Om dette ikke er praktisk gjennomførbart, ligger ansvar for testing og oppfølging hos mottakssykehus. Skriftlig informasjon om at hørselsscreening er utført og eventuelt resultat skal følge barnet.
Ved godkjent resultat på begge ører følges barnet videre i primærhelsetjenesten.
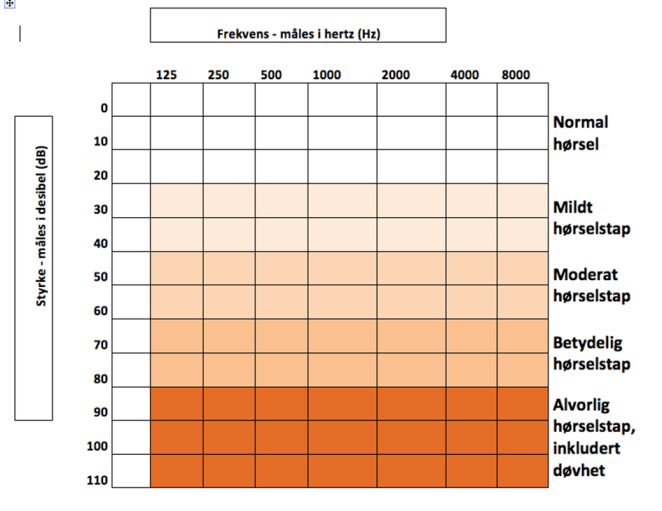
Mildt hørselstap
Milde hørselstap (20-35 dB HL) eller hørselstap som affiserer bassen, avdekkes ikke i nyfødtscreeningen. Hvis foreldre eller helsepersonell senere mistenker redusert hørsel eller forsinket språkutvikling, bør barnet henvises spesialisthelsetjeneste for utredning av språk og hørsel.
For informasjon om utredning av barn med milde hørselstap se anbefaling Barn med bilaterale milde hørselstap, bør tilbys tett oppfølging i Nasjonal faglig retningslinje for utredning og oppfølging av hørsel hos små barn (0-3 år).
Oversikt over grader av hørselstap
Begrunnelse – dette er anbefalingen basert på
De første fire leveår er en spesielt sensitiv periode for utvikling av språk. Et udiagnostisert og ubehandlet hørselstap gir økt risiko for redusert psykososial funksjon og forsinket kunnskaps-, tale- og språkutvikling.
Screening involverer testing av en asymptomatisk populasjon og identifisering av mulig hørselstap hos nyfødte som krever diagnostisk testing.
Målsetningen med nyfødtscreeningen er bedret utfall for hørselshemmede barn via tidlig identifisering, diagnostikk og intervensjon for hørselstap hos små barn.
- Moderat til alvorlig (> 40 dB HL) bilateralt hørselstap forekommer hos ca. 1,3 per 1000 nyfødte.
- Forekomsten av ensidige hørselstap (> 40 dB HL) er ca. 0,6 per 1000 nyfødte.
- Forekomsten av moderat til alvorlig bilaterale hørselstap stiger til ca. 1,51 per 1000 ved 6 års alder.
Auditiv stimulering
Auditiv stimulering i løpet av de 6 første levemåneder er kritisk for utvikling av tale og språk.
Tidlig diagnostikk og intervensjon for moderat - alvorlig hørselstap i løpet av de 6 første levemåneder gir barnet mulighet til optimal stimulering av tale og språk, kognitiv funksjon og sosial og emosjonell utvikling.
Innføring av nyfødtscreeningsprogrammer andre steder i verden har vist at alderen for diagnose og intervensjon har sunket vesentlig for alle grader av hørselstap. I fravær av nyfødtscreening av hørselen observerer foreldre barnet for uoppmerksomhet eller manglende reaksjon på lyd, noe som gir diagnostikk av hørselstap ved gjennomsnittlig 14 måneders alder.
Forskning har vist at fordelene ved tidlig diagnostikk av hørselstap gjennom nyfødtscreeningen oppveier ulemper og kostnader forbundet med programmet.
Referanser
1. Birthweight and the risk of childhood sensorineural hearing loss https://www.helsedirektoratet.no/referanse/0002-0013-184990
2. Year 2007 position statement: Principles and guidelines for early hearing detection and intervention programs https://www.helsedirektoratet.no/referanse/0002-0013-184991
3. Language ability after early detection of permanent childhood hearing impairment https://www.helsedirektoratet.no/referanse/0002-0013-184992
4. Epidemilology of permanent childhood hearing impairment in Trent Region https://www.helsedirektoratet.no/referanse/0002-0013-184993
5. The longitudinal follow-up of a neonatal hearing screen: the implications for confirming deafness in childhood https://www.helsedirektoratet.no/referanse/0002-0013-184994
6. Thirty years of The Annual Survey of Deaf and Hard-of-Hearing Children and Youth: a glance over the decades https://www.helsedirektoratet.no/referanse/0002-0013-184995
7. Reading and communication skills after universal newborn screening for permanent childhood hearing impairment https://www.helsedirektoratet.no/referanse/0002-0013-184996
8. Universal newborn hearing screening: summary of evidence https://www.helsedirektoratet.no/referanse/0002-0013-184997
9. Universal newborn screening for permanent childhood hearing impairment:an 8-year follow-up of a controlled trial https://www.helsedirektoratet.no/referanse/0002-0013-184998
10. Effectiveness of targeted surveillance to identify moderate to profound permanent childhood hearing impairment in babies with risk factors who pass newborn screening https://www.helsedirektoratet.no/referanse/0002-0013-184999
11. Otoacoustic emissions in newborn hearing screening https://www.helsedirektoratet.no/referanse/0002-0013-185000
12. Outcomes with OAE and AABR screening in the first 48h. Implications for newborn hearing screening in developing countries https://www.helsedirektoratet.no/referanse/0002-0013-185001
13. A comparison of automated auditory brainstem response and transiently evoked otoacoustic emissions for universal newborn hearing screening https://www.helsedirektoratet.no/referanse/0002-0013-185002
14. Trends in age of identification and intervention in infants with hearing loss https://www.helsedirektoratet.no/referanse/0002-0013-185003
15. Principles and guidelines for early intervention after confirmation that a child is deaf or hard of hearing https://www.helsedirektoratet.no/referanse/0002-0013-185004
16. National Framework for Neonatal Hearing Screening https://www.helsedirektoratet.no/referanse/0002-0013-185005
17. Prevalence of permanent childhood hearing impairmentin the united Kingdom and implications for universal neonatal hearing screening:questionnaire based ascertainment study https://www.helsedirektoratet.no/referanse/0002-0013-185006
18. Performance and characteristics of the Newborn hearing Screening programme in England: the first seven years https://www.helsedirektoratet.no/referanse/0002-0013-185007
19. Universal neonatal hearing screening moving from evidence to practice https://www.helsedirektoratet.no/referanse/0002-0013-185008
20. Predicting 3-year outcomes of early identified children with hearing impairment https://www.helsedirektoratet.no/referanse/0002-0013-185009
21. Fifteen years of early hearing screening in Flanders: impact of language and education https://www.helsedirektoratet.no/referanse/0002-0013-185010
22. Newborn and infant hearing loss: detection and intervention https://www.helsedirektoratet.no/referanse/0002-0013-185011
23. National study of newborn hearing screening: programme sensitivity and characteristics of undetected children https://www.helsedirektoratet.no/referanse/0002-0013-185012
24. Risk indicators for congenital and delayed-onset hearing loss. https://www.helsedirektoratet.no/referanse/0002-0013-185013
25. Newborn hearing screening on infants at risk https://www.helsedirektoratet.no/referanse/0002-0013-185014
26. Bilirubin and the auditory system https://www.helsedirektoratet.no/referanse/0002-0013-185015
27. Evaluating reporting and process quality of publications on UNHS: a systematic review of programmes https://www.helsedirektoratet.no/referanse/0002-0013-185016
28. Supplement to the JCIH 2007 Position Statement: Principles and Guidelines for Early Intervention after Confirmation that a Child is Deaf or Hard of Hearing https://www.helsedirektoratet.no/referanse/0002-0013-185017
29. Universal Newborn Hearing Screening: Systematic Review to Update the 2001 US Preventive Services Task Force Recommendations https://www.helsedirektoratet.no/referanse/0002-0013-185018
30. European Consensus Statement on Neonatal Hearing Screening. Finalised at the European Consensus development Conference on Neonatal Heaing Screening 15 - 16 May 1998, Milan https://www.helsedirektoratet.no/referanse/0002-0013-185019
31. https://www.helsedirektoratet.no/referanse/0002-0013-185020
32. The impact of universal newborn hearing screening on long-term literacy outcomes: a prospective cohort study https://www.helsedirektoratet.no/referanse/0002-0013-185021
33. The impact of early identification of permanent childhood hearing impairment on speech and language outcomes https://www.helsedirektoratet.no/referanse/0002-0013-185022
Sist faglig oppdatert: 23.01.2017
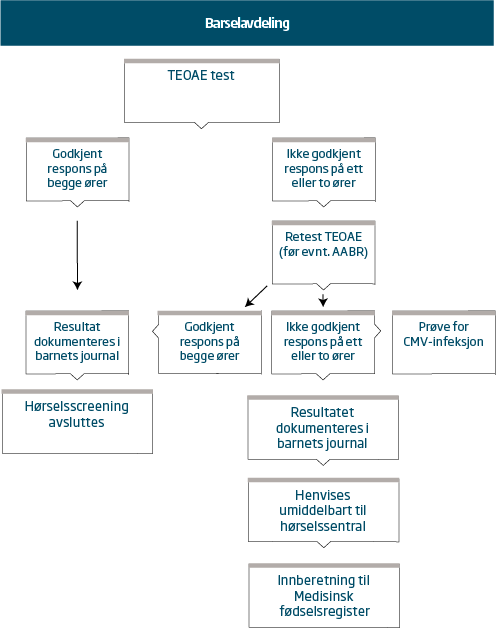
Nyfødte på barselavdeling bør hørselsscreenes med automatisk transient fremkalte otoakustiske emisjoner (TEOAE)
Den anbefalte metoden for hørselsscreening av friske nyfødte er automatisk transient fremkalte otoakustiske emisjoner (TEOAE).
Det anbefales å følge «The 2007 Joint Committe of Infant Hearing 1-3-6 Guidelines», som tilsier at hørselsscreeningen skal være gjennomført innen barnets første levemåned, diagnostisk testing gjennomført innen 3 mnd. alder og tiltak igangsatt innen 6 mnd. alder.
Hørselsscreening med TEOAE gjøres av barselpersonalet før hjemreise.
Praktisk – slik kan anbefalingen følges
Otoakustiske emisjoner (OAE) er akustisk energi produsert i det indre øret som kan måles i ytre øregang.
Det finnes flere ulike former for OAE. TEOAE er en av metodene for å måte dette.
Metoden er enkel å gjennomføre og egner seg til screening av store populasjoner.
TEOAE:
- reflekterer status t.o.m. de ytre hårcellene i det indre øret og tester den perifere hørsel
- de ytre hårcellene beveger seg og avgir energi som måles i øregang ved hjelp av en mikrofon plassert i en probe
- gir ikke informasjon om de sentrale auditive nervebaner
- gir ikke informasjon om hørsel i bassfrekvenser
- kan utføres første levedøgn, men optimalt resultat oppnås etter 48 timers alder
- bør gjentas etter minimum 2 timer ved ikke-passert resultat fra første måling
- skal ha status passert på begge ører før barnets hørsel følges videre gjennom basisprogrammet for helsestasjonene
- er sensitiv for støy fra omgivelser og barnet. For optimale testforhold er det ønskelig at barnet sover eller hviler, og at det ikke er forstyrrende støy i rommet
Screeningens sensitivitet og spesifisitet varierer, avhengig av undersøkelsestidspunkt etter fødsel.
Alle nyfødte > 34 ukers gestasjonsalder bør screenes i løpet av 24-72 timer etter fødsel pga. høy andel falske positiver og negativer første levedøgn. Størst andel godkjente responser oppnås ved testing etter 48 timer. TEOAE-testing > 48 timer etter fødsel viser reduksjon i andelen falske positiver fra 13.1 til 4,4%.
Mekaniske og cochleære hørselstap > 30-40 dB HL gir reduserte eller ingen emisjoner.
Forbigående forhold i øregang og mellomøre kan gi falske positive resultat og forhindre passert TEOAE til tross for normal hørsel. Resultatet påvirkes i størst grad de første 48 timene etter fødsel.
- debris i øregang
- sammenklappet øregang
- væske i øregang og mellomøre
Ved tidlig hjemreise kan barnet testes under 24 timer etter fødsel, med økt risiko for falske positive resultat. Alternativt kan testing/retesting utføres ved poliklinikk tilknyttet barselavdelingen etter 24-72 timer der dette er mulig.
Ved ikke-passert TEOAE
- kan AABR utføres ved barselavdelinger.Tilbud om TEOAE og evt. AABR foretatt ved barselavdelinger vil redusere engstelsen for hørselstap hos foreldre og redusere antall henvisninger til høresentral.
- bør man sikre prøve for CMV-infeksjon før hjemreise og innen barnet er 3 uker gammelt.
- skal barnet henvises til audiologisk utredning ved høresentral snarest og tilbys time innen 4 ukers alder.
- skal foreldrene informeres om utvidet hørselstesting ved høresentral, denne bør også utleveres i skriftlig form.
Resultatet skal dokumenteres i barnets journal.
Flytskjema for screening av hørsel hos nyfødte på barselavdeling
Begrunnelse – dette er anbefalingen basert på
Otoakustiske emisjoner (OAE) er en enkel non-invasiv testmetode for å screene hørsel i store populasjoner.
TEOAE avdekker moderate til alvorlige hørselstap.
Referanser
2. Year 2007 position statement: Principles and guidelines for early hearing detection and intervention programs https://www.helsedirektoratet.no/referanse/0002-0013-184991
8. Universal newborn hearing screening: summary of evidence https://www.helsedirektoratet.no/referanse/0002-0013-184997
9. Universal newborn screening for permanent childhood hearing impairment:an 8-year follow-up of a controlled trial https://www.helsedirektoratet.no/referanse/0002-0013-184998
13. A comparison of automated auditory brainstem response and transiently evoked otoacoustic emissions for universal newborn hearing screening https://www.helsedirektoratet.no/referanse/0002-0013-185002
15. Principles and guidelines for early intervention after confirmation that a child is deaf or hard of hearing https://www.helsedirektoratet.no/referanse/0002-0013-185004
16. National Framework for Neonatal Hearing Screening https://www.helsedirektoratet.no/referanse/0002-0013-185005
18. Performance and characteristics of the Newborn hearing Screening programme in England: the first seven years https://www.helsedirektoratet.no/referanse/0002-0013-185007
23. National study of newborn hearing screening: programme sensitivity and characteristics of undetected children https://www.helsedirektoratet.no/referanse/0002-0013-185012
29. Universal Newborn Hearing Screening: Systematic Review to Update the 2001 US Preventive Services Task Force Recommendations https://www.helsedirektoratet.no/referanse/0002-0013-185018
30. European Consensus Statement on Neonatal Hearing Screening. Finalised at the European Consensus development Conference on Neonatal Heaing Screening 15 - 16 May 1998, Milan https://www.helsedirektoratet.no/referanse/0002-0013-185019
31. https://www.helsedirektoratet.no/referanse/0002-0013-185020
Sist faglig oppdatert: 23.01.2017
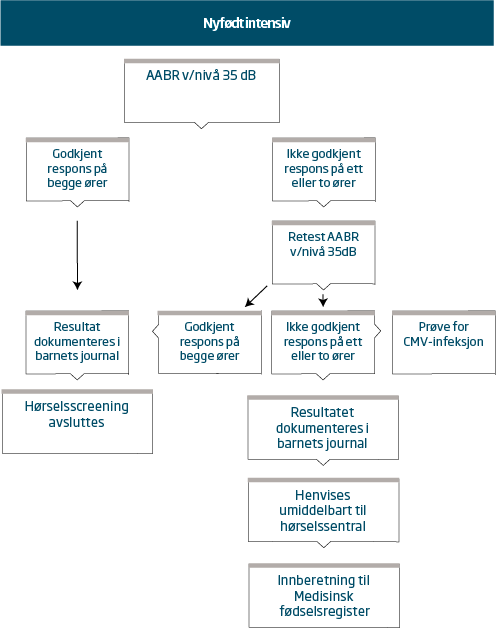
Nyfødte som har vært innlagt i nyfødtintensiv avdeling > 48 timer, bør utredes med automatisert hjernestammeaudiometri (AABR)
AABR bør utføres hos nyfødte 48 > timers opphold på nyfødtintensiv avdeling. Ved kortere opphold bør hørselen screenes ved barsel etter gjeldende anbefaling
AABR på premature < 34 uker er påvirket av umodenhet i de sentrale hørselsbaner og kan kreve høyere stimulusnivå for å gi sikre responser.
AABR er ikke validert for premature barn < 34 uker.
Hos premature bør korrigert alder tas hensyn til.
Nyfødte som passerer screening av hørsel med AABR, har ikke behov for ytterligere audiologisk oppfølging.
Hørselsscreening utføres av personalet på nyfødtintensiv avdeling før hjemreise.
Praktisk – slik kan anbefalingen følges
Automatisk hjernestammeaudiometri, AABR
- Overflateelektroder festes på barnets skalle, og lyd presenteres i insert- eller hodetelefoner.
- Det presenteres klikkelyder som stimuli.
- Testen gir informasjon om hørsel i frekvensområdet rundt 2-4 kHz.
- Avhengig av leverandør varierer nivå på respons fra 30-35 dB HL opptil 45 dB HL. Når AABR er eneste screeningmetode, bør testen være passert ved 30-35 dB HL for å regnes som godkjent.
- bør gjentas etter minimum 2 timer ved ikke-godkjent resultat i første måling.
- bør være godkjent på begge ører før barnet følges videre i primærhelsetjenesten.
- er mindre sensitiv for debris i øregangen og støy enn TEOAE og gir færre ikke-passerte resultat.
- For optimale testforhold, er det ønskelig at barnet sover eller hviler, og at forstyrrende støy i rommet reduseres.
AABR er en direkte måling av respons på lyd fra cochlea, via hørselsnerve til hjernestamme, og gir et mål på både perifer og sentral hørsel.
AABR er litt mer tidkrevende enn TEOAE men gir færre falske positive resultater enn TEOAE.
Ved lang liggetid bør hørselsscreening være gjennomført innen 3 uker etter fødsel der dette er mulig. Ved gestasjonsalder < 34 uker bør spyttprøve til CMV PCR vurderes, og AABR utsettes til 34 ukers korrigert alder. Barn som ikke passerer nyfødtscreening av hørselen bør ta prøve for saliva PCR innen 3 uker etter fødsel.
Ved ikke passert AABR
- bør man sikre prøve for CMV-infeksjon før hjemreise og innen barnet er 3 uker gammelt. Dette anbefales tatt som saliva PCR
- bør barnet henvises skriftlig og tildeles poliklinisk time ved høresentralen innen 4 uker
- skal foreldrene informeres om utvidet hørselstesting ved høresentral og skriftlig informasjon utleveres
Resultatet av hørselstesten skal dokumenteres i barnets journal.
Flytskjema for screening av hørsel hos nyfødte på nyfødtintensiv avdeling
Begrunnelse – dette er anbefalingen basert på
Barn med ulike former for perinatal sykelighet har økt risiko for medfødt hørselstap. Forekomsten av bilateralt hørselstap hos spedbarn innlagt på nyfødtintensiv avdeling er 1-3 %, dvs. 10 x høyere forekomst enn hos friske nyfødte.
Det anslås at ca. 10 % av barn med permanent hørselstap har auditiv nevropati (AN). Ved AN ses en redusert funksjon i hørselsnerven. Dette gir redusert taleforståelse og forsinket språkutvikling i tillegg til mulig redusert perifer hørsel. Det er en økt forekomst av AN blant barn som er innlagt ved nyfødtintensiv avdeling > 48 timer.
Hørselsscreening med TEOAE gir normale responser hos barn med AN. Risikogruppen bør screenes med AABR .
Barn som har hatt komplikasjoner under svangerskap eller fødsel, som er for tidlig født, har lav fødselsvekt, har gulsott, har fått dårlig surstofftilførsel eller medikamentell behandling, har økt risiko for medfødte hørselstap.
Auditiv nevropati (AN)
AN er en hørselsskade som affiserer overføringen av lyd i hørselsnerven; fra de indre hårceller til hjernestammen.
Lydbølgene når de ytre hårcellene som normalt, men feil kan oppstå i de indre hårceller i overføring av signaler fra det indre øret til hørselsnerven (i synapsen), eller i selve hørselsnerven (pga. umodenhet, demyelinisering eller en kombinasjon av disse).
- Eksakt skadested er vanskelig å påvise og kan variere. Tilstanden karakteriseres av normal funksjon i de ytre hårceller, men redusert eller manglende funksjon i indre hårceller og/eller hørselsnerven.
- AN gir varierende hørselstap ved testing med rene toner, redusert taleforståelse, spesielt i bakgrunnsstøy, og forsinket talespråkutvikling.
- 40 % av barn med medfødt AN har genetisk årsak (syndromal, non-syndromal eller mitokondrial faktor).
- Det er viktig med tidlig diagnostikk og intervensjon, og barnet bør så raskt som mulig henvises til øre-nese-halsavdeling for best mulig oppfølging.
Perinatale risikofaktorer for AN
- Fødselsvekt < 1500 g
- Prematuritet < uke 28
- Hyperbilirubinemi (> 420 umol/l)
- Sepsis
- Asfyksi
- CNS-infeksjoner
- Hjerneblødning
Referanser
2. Year 2007 position statement: Principles and guidelines for early hearing detection and intervention programs https://www.helsedirektoratet.no/referanse/0002-0013-184991
13. A comparison of automated auditory brainstem response and transiently evoked otoacoustic emissions for universal newborn hearing screening https://www.helsedirektoratet.no/referanse/0002-0013-185002
15. Principles and guidelines for early intervention after confirmation that a child is deaf or hard of hearing https://www.helsedirektoratet.no/referanse/0002-0013-185004
16. National Framework for Neonatal Hearing Screening https://www.helsedirektoratet.no/referanse/0002-0013-185005
23. National study of newborn hearing screening: programme sensitivity and characteristics of undetected children https://www.helsedirektoratet.no/referanse/0002-0013-185012
29. Universal Newborn Hearing Screening: Systematic Review to Update the 2001 US Preventive Services Task Force Recommendations https://www.helsedirektoratet.no/referanse/0002-0013-185018
30. European Consensus Statement on Neonatal Hearing Screening. Finalised at the European Consensus development Conference on Neonatal Heaing Screening 15 - 16 May 1998, Milan https://www.helsedirektoratet.no/referanse/0002-0013-185019
31. https://www.helsedirektoratet.no/referanse/0002-0013-185020
34. Auditory neuropathy: endo cochlear lesion or temporal processing impairment? Implications for diagnosis and management https://www.helsedirektoratet.no/referanse/0002-0013-185023
35. Binaural speech processing in individuals with auditory neuropathy https://www.helsedirektoratet.no/referanse/0002-0013-185024
36. Long-term hearing deficits after childhood middle ear disease https://www.helsedirektoratet.no/referanse/0002-0013-185025
37. Auditory neuropathy in childhood https://www.helsedirektoratet.no/referanse/0002-0013-185026
38. The genetic basis of auditory neuropathy spectrum disorder (ANSD) https://www.helsedirektoratet.no/referanse/0002-0013-185027
39. Auditory brainstem response in term and preterm infants with neonatal complications: the importance of sequential evaluation https://www.helsedirektoratet.no/referanse/0002-0013-185028
40. Methodological factors in neonatal screening using transient-evoked otoacustic emissions and automated auditory brainstem response testing https://www.helsedirektoratet.no/referanse/0002-0013-185029
41. Prevalence of auditory neuropathy (AN) among infants and young children with severe to profound hearing loss https://www.helsedirektoratet.no/referanse/0002-0013-185030
42. Auditory neuropathy/dys-synchrony and its perceptual consequences https://www.helsedirektoratet.no/referanse/0002-0013-185031
43. Auditory neuropathy in a low risk population: a review of the literature https://www.helsedirektoratet.no/referanse/0002-0013-185032
44. Prevalence and risk factors for auditory neuropathy spectrum disorder https://www.helsedirektoratet.no/referanse/0002-0013-185033
45. Risk factors for auditory neuropathyspectrum disorder in NICU infants compared to normal-hearing NICU controls https://www.helsedirektoratet.no/referanse/0002-0013-185034
46. Newborn hearing screening and early diagnostic in the NICU https://www.helsedirektoratet.no/referanse/0002-0013-185035
47. Auditory neuropathy: unexpectedly common in a screened newborn population https://www.helsedirektoratet.no/referanse/0002-0013-185036
48. Auditory neuropathy/dyssynchrony as a cause of failed neonatal hearing screening https://www.helsedirektoratet.no/referanse/0002-0013-185037
Sist faglig oppdatert: 23.01.2017
Ved fødsel utenfor sykehus skal barnet få tilbud om henvisning til screening av hørsel
Barn født utenfor sykehus skal tilbys henvisning til screening av hørsel umiddelbart etter fødsel. Alle barn skal ha likt tilbud om nyfødtscreening av hørsel.
Jordmor henviser til nyfødtscreening av hørsel. Time bør tildeles innen barnet er 4 uker gammelt.
Praktisk – slik kan anbefalingen følges
Alle foreldre til nyfødte skal gis tilbud om å delta i nyfødtscreening av hørsel. Foreldrene skal gis tilstrekkelig informasjon for å kunne samtykke til screeningen. Foreldre kan reservere seg mot hørselsscreening. Dette skal i tilfelle dokumenteres i barnets journal. Fødeinstitusjonen sender beskjed om reservasjon til helsestasjon og høresentral.
Begrunnelse – dette er anbefalingen basert på
Målsetningen med nyfødtscreeningen er bedret utfall for hørselshemmede barn ved tidlig identifisering, diagnostikk og intervensjon av hørselstap hos små barn.
Referanser
49. A 10-year prospective study of sensorineural hearing loss in children with congenital cytomegalovirus infection https://www.helsedirektoratet.no/referanse/0002-0013-185038
50. Congenital cytomegalovirus (CMV) infection and hearing deficit https://www.helsedirektoratet.no/referanse/0002-0013-185039
51. Longitudinal investigation of hearing disorders in children with congenital cytomegalovirus https://www.helsedirektoratet.no/referanse/0002-0013-185040
52. New estimates of the prevalence of neurological and sensory sequelae and mortality associated with congenital cytomegalovirus infection https://www.helsedirektoratet.no/referanse/0002-0013-185041
53. Hearing status in children with congenital cytomegalovirus: up-to-6-years audiological follow-up https://www.helsedirektoratet.no/referanse/0002-0013-185042
54. Congenital cytomegalovirus infection - a common cause of hearing loss of unknown aetiology https://www.helsedirektoratet.no/referanse/0002-0013-185043
55. Saliva polymerase-chain-reaction assay for cytomegalovirus screening in newborns https://www.helsedirektoratet.no/referanse/0002-0013-185044
56. Public health and laboratory considerations regarding newborn screening for cytomegalovirus https://www.helsedirektoratet.no/referanse/0002-0013-185045
57. Congenital CMV infection: prevalence in newborns and the impact on hearing deficit https://www.helsedirektoratet.no/referanse/0002-0013-185046
58. Congenital cytomegalovirus infection: treatment, sequela and follow-up https://www.helsedirektoratet.no/referanse/0002-0013-185047
59. Review and meta-analysis of the epidemiology of congenital cytomegalovirus (CMV) infection https://www.helsedirektoratet.no/referanse/0002-0013-185048
60. Cytomegalovirus seroconversion rates and risk factors: implications for congenital CMV https://www.helsedirektoratet.no/referanse/0002-0013-185049
61. Clinical manifestations and abnormal laboratory findings in pregnant women with primary cytomegalovirus infection https://www.helsedirektoratet.no/referanse/0002-0013-185050
62. Hearing loss in children with congenital cytomegalovirus infection born to mothers with preexisting immunity https://www.helsedirektoratet.no/referanse/0002-0013-185051
63. Valganciclovir for symptomaticcongenital cytomegalovirus disease https://www.helsedirektoratet.no/referanse/0002-0013-185052
64. Congenital cytomegalovirus infection as a cause of sensorineural hearing loss in a highly immune population https://www.helsedirektoratet.no/referanse/0002-0013-185053
65. Evaluating the feasibility of integrating salivary testing for congenital CMV into the Newborn Hearing Screening Programme in the UK https://www.helsedirektoratet.no/referanse/0002-0013-185054
66. Evidence based management guidelines for the detection and treatment of congenital CMV https://www.helsedirektoratet.no/referanse/0002-0013-185055
67. Clinically targeted screening for congenital CMV - potential for integration into the National Hearing Screening Programme https://www.helsedirektoratet.no/referanse/0002-0013-185056
68. Cost-benefit analysis of targeted hearing directed early testing for congenital cytomegalovirus infection https://www.helsedirektoratet.no/referanse/0002-0013-185057
69. Comparison of saliva PCR assay versus rapid culture for detection of congenital cytomegolovirus infection https://www.helsedirektoratet.no/referanse/0002-0013-185058
Sist faglig oppdatert: 23.01.2017
Barn som ikke passerer nyfødtscreening av hørselen, bør ta prøve for cytomegalovirus-infeksjon
Det anbefales testing for CMV-infeksjon hos alle nyfødte som ikke passerer nyfødtscreening av hørsel.
For å avgjøre om barnet har en medfødt CMV-infeksjon, må prøve tas innen barnet er 3 uker gammelt. Personalet ved barsel- eller nyfødtintensiv avdeling er ansvarlig for prøvetaking.
Personell ved barselavdeling/barneavdeling har ansvar for å dokumentere og evt. følge opp et positivt resultat. Barnet skal henvises til høresentral for AABR/utvidet audiologisk utredning.
Praktisk – slik kan anbefalingen følges
Virologiske og serologiske tester tatt senere skiller ikke mellom medfødt og ervervet infeksjon.
- Pga. kort tidsvindu for prøvetaking og evt. behandling, bør CMV PCR tas så snart utført hørselscreening ikke passerer.
- Hvis barselavdelingen ikke utfører AABR, bør CMV PCR tas så snart som mulig etter at TEOAE med retest ikke passerer.
- Hos nyfødte innlagt > 48 timer ved nyfødtintensiv avdeling vil ikke passert AABR med retest være tilstrekkelig indikasjon for CMV-prøvetaking.
Metode for prøvetaking
- PCR på spytt er egnet metode med høy sensitivitet og spesifisitet, respektive 100 og 99,9 % .
- Man samler spytt med prøvemedie for viral PCR.
- Pinnen for prøvemediet legges mellom kinnslimhinne og gomme i overkjeven og trekker spytt til den er fuktet. Det er ikke nødvendig med epitel.
- For å unngå kontaminering fra CMV-positiv morsmelk, bør prøve tas tidligst 1 time etter mating med morsmelk.
Samtykke foreldre
- Foreldre skal samtykke til testing for CMV-infeksjon.
- Samtykkeskjema bør utarbeides i hvert helseforetak.
- Samtykket journalføres.
Begrunnelse – dette er anbefalingen basert på
Medfødt cytomegalovirus-infeksjon (CMV-infeksjon) er den hyppigste ikke-genetiske årsaken til hørselstap og finnes hos ca. 10 % av barn som ikke passerer nyfødtscreening av hørsel. Majoriteten av infiserte barn er asymptomatiske, og CMV-infeksjon overses derfor lett.
Ved symptomatiske infeksjoner har antiviral behandling dokumentert effekt på hørselstap. Sekundærscreening av CMV-infeksjon hos barn som ikke passerer nyfødtscreening av hørsel vil kunne bidra til bedre medisinsk utredning av årsaksforhold til hørselstap og bedre audiologisk oppfølging.
CMV-infeksjon er den vanligste intra-uterine infeksjonen i industriland og forekommer i 0,6-0,7 % av alle levende fødte barn. Medfødt CMV-infeksjon er årsak til 15-20 % av alle hørselstap hos barn, uansett alder.
In Utero-transmisjon
Medfødt infeksjon skyldes in utero-transmisjon fra mor til foster og kan foregå på ulike måter:
- primær CMV-infeksjon hos mor i svangerskapet. Risiko for maternell smitte til barnet er ca. 30 %. Effekten på fosteret varierer med gestasjonsalder ved smitte.
- reaktivert CMV-infeksjon, med reaktivering av latent virus eller re-infeksjon med en annen viral stamme. Risiko for maternell smitte til barnet er ca. 1,4 %.
- den vanligste smittekilden for gravide kvinner er små barn.
CMV-infeksjon hos gravide er vanligvis asymptomatisk. Ca. 30 % av gravide med primærinfeksjon kan ha symptomer på en mononukleoselignende tilstand med bla. feber, fatigue, svelgsmerter, hovne lymfeknuter på halsen og hepatosplenomegali. Reaktivert CMV-infeksjon hos gravide gir symptomer hos kun 19 %.
Barn født med symptomer på CMV-infeksjon
Kun 10-15 % av barn med medfødt CMV-infeksjon har symptomer.
Typiske symptomer på medfødt CMV:
- Vekstretardasjon i svangerskapet
- Petekkier i huden
- Forstørret lever/milt
- Gulsott
- Mikrocephali
- Hørselstap
Av de symptomatiske barna vil ca. 40-58 % utvikle permanente sekveler, hvorav hørselstap er det vanligste.
Hørselstapet kan også debutere senere, med median alder 33 måneder.
Barn født uten sympromer på CMV-infeksjon
85-90 % av alle infiserte barn er asymptomatiske ved fødsel, og CMV-infeksjon overses derfor lett.
- Av de asymptomatiske barna vil 10-15 % utvikle hørselstap i løpet av de 6 første leveår.
- Hørselstapet kan være ensidig eller tosidig og er ofte progredierende.
- Debut av hørselstapet varierer avhengig av sykdomsgrad, med median debutalder 32-44 mnd.
Ved symptomatiske infeksjoner har antiviral behandling dokumentert effekt på hørselstap. Tidlig antiviral behandling startet første levemåned kan forbedre CMV-relatert hørselstap og nevrokognitivt utfall. Peroral antiviral behandling med valganciclovir i 6 uker har vist tilnærmet lik effekt på bedring av hørselen som 6 mnd. oral behandling (valganciclovir) og anses som et akseptert behandlingsalternativ til 6 ukers intravenøs behandling med ganciclovir.
Kost-nytte analyser av CMV-screening hos barn som ikke har passert en nyfødtscreening av hørsel, har vist kostnadsestimat på linje med andre screeningprogram.
Referanser
49. A 10-year prospective study of sensorineural hearing loss in children with congenital cytomegalovirus infection https://www.helsedirektoratet.no/referanse/0002-0013-185038
50. Congenital cytomegalovirus (CMV) infection and hearing deficit https://www.helsedirektoratet.no/referanse/0002-0013-185039
51. Longitudinal investigation of hearing disorders in children with congenital cytomegalovirus https://www.helsedirektoratet.no/referanse/0002-0013-185040
52. New estimates of the prevalence of neurological and sensory sequelae and mortality associated with congenital cytomegalovirus infection https://www.helsedirektoratet.no/referanse/0002-0013-185041
53. Hearing status in children with congenital cytomegalovirus: up-to-6-years audiological follow-up https://www.helsedirektoratet.no/referanse/0002-0013-185042
54. Congenital cytomegalovirus infection - a common cause of hearing loss of unknown aetiology https://www.helsedirektoratet.no/referanse/0002-0013-185043
55. Saliva polymerase-chain-reaction assay for cytomegalovirus screening in newborns https://www.helsedirektoratet.no/referanse/0002-0013-185044
56. Public health and laboratory considerations regarding newborn screening for cytomegalovirus https://www.helsedirektoratet.no/referanse/0002-0013-185045
57. Congenital CMV infection: prevalence in newborns and the impact on hearing deficit https://www.helsedirektoratet.no/referanse/0002-0013-185046
58. Congenital cytomegalovirus infection: treatment, sequela and follow-up https://www.helsedirektoratet.no/referanse/0002-0013-185047
59. Review and meta-analysis of the epidemiology of congenital cytomegalovirus (CMV) infection https://www.helsedirektoratet.no/referanse/0002-0013-185048
60. Cytomegalovirus seroconversion rates and risk factors: implications for congenital CMV https://www.helsedirektoratet.no/referanse/0002-0013-185049
61. Clinical manifestations and abnormal laboratory findings in pregnant women with primary cytomegalovirus infection https://www.helsedirektoratet.no/referanse/0002-0013-185050
62. Hearing loss in children with congenital cytomegalovirus infection born to mothers with preexisting immunity https://www.helsedirektoratet.no/referanse/0002-0013-185051
63. Valganciclovir for symptomaticcongenital cytomegalovirus disease https://www.helsedirektoratet.no/referanse/0002-0013-185052
64. Congenital cytomegalovirus infection as a cause of sensorineural hearing loss in a highly immune population https://www.helsedirektoratet.no/referanse/0002-0013-185053
65. Evaluating the feasibility of integrating salivary testing for congenital CMV into the Newborn Hearing Screening Programme in the UK https://www.helsedirektoratet.no/referanse/0002-0013-185054
66. Evidence based management guidelines for the detection and treatment of congenital CMV https://www.helsedirektoratet.no/referanse/0002-0013-185055
67. Clinically targeted screening for congenital CMV - potential for integration into the National Hearing Screening Programme https://www.helsedirektoratet.no/referanse/0002-0013-185056
68. Cost-benefit analysis of targeted hearing directed early testing for congenital cytomegalovirus infection https://www.helsedirektoratet.no/referanse/0002-0013-185057
69. Comparison of saliva PCR assay versus rapid culture for detection of congenital cytomegolovirus infection https://www.helsedirektoratet.no/referanse/0002-0013-185058
70. First Estimates of Potential Cost and Cost Saving of Protecting Childhood Hearing from Damage Caused by Congenital CMV Infection https://www.helsedirektoratet.no/referanse/0002-0013-185059
71. Feasibility and Acceptability of Targeted Screening for Congenital CMV-related Hearing Loss https://www.helsedirektoratet.no/referanse/0002-0013-185060
Sist faglig oppdatert: 23.01.2017
Nyfødte med behov for audiologisk utredning og oppfølging
Nyfødte med mikroti/atresi bør henvises direkte til øre-nese-halsavdeling for hørselsutredning
Barna bør utredes ved øre-nese-halsavdeling for sikker diagnostikk og oppfølging.
Barn med øregangsatresi/mikroti henvises skriftlig og tildeles poliklinisk time ved høresentralen innen 4 uker.
Praktisk – slik kan anbefalingen følges
Medfødt øregangsatresi
Medfødt øregangsatresi har ofte medfølgende mikroti av varierende grad, men kan også forekomme alene.
- forekommer hos 1 per 10 000-20 000 nyfødte
- 70 % av mikroti/atresi forekommer ensidig
Preaurikulære vedheng/fistler
Ved preaurikulære vedheng/fistler vil et hørselstap oppdages ved TEOAE-screening. Det anbefales ingen audiologisk oppfølging ved passert nyfødtscreening.
Begrunnelse – dette er anbefalingen basert på
Nyfødte med mikroti/atresi har ikke intakt ytre øregang, noe som vanskeliggjør screening av hørsel.
Medfødt øregangsatresi
Nyfødtundersøkelse foretatt av pediater vil avdekke barn født med mikroti/øregangsatresi. Nyfødtscreening av hørsel vil ikke gi passert resultat på atresiøret. Tilstanden kan være ensidig eller tosidig og gir et moderat til alvorlig mekanisk hørselstap.
Preaurikulære vedheng/fistler
Isolerte malformasjoner av det ytre øret, som preaurikulære vedheng og/eller fistler, er assosiert med en høyere forekomst av hørselstap.
Referanser
72. Management of conductive hearing loss in children https://www.helsedirektoratet.no/referanse/0002-0013-185061
2. Year 2007 position statement: Principles and guidelines for early hearing detection and intervention programs https://www.helsedirektoratet.no/referanse/0002-0013-184991
73. Preauricular skin tags and ear pits are associated with permanent hearing impairment in newborns https://www.helsedirektoratet.no/referanse/0002-0013-185062
74. Isolated preauricular pits and tags: is it necessary to investigate renal abnormalities and hearing impairment? https://www.helsedirektoratet.no/referanse/0002-0013-185063
16. National Framework for Neonatal Hearing Screening https://www.helsedirektoratet.no/referanse/0002-0013-185005
Sist faglig oppdatert: 23.01.2017
Barn som har passert nyfødtscreening, men har spesifikke neonatale risikofaktorer, bør henvises til videre audiologisk oppfølging
Nyfødte med risikofaktorer for hørselstap bør gjennomgå screening av hørsel og henvises til audiologisk oppfølging uansett utfall. Det er ansvarlig pediater sitt ansvar at barn med risiko for å utvikle hørseltap blir henvist til audiologisk oppfølging ved avdeling med barneaudiologisk kompetanse. Barnet bør deretter følges opp av øre-nese-halslege.
Alle barn med risikofaktorer for hørselstap bør få tilbud om audiologisk oppfølging.
Praktisk – slik kan anbefalingen følges
For informasjon om audiologisk utredning, se kapittelet Audiologisk oppfølging av barn som har økt risiko for å utvikle hørselstap i Nasjonal faglig retningslinje for utredning og oppfølging av hørsel hos små barn (0-3 år).
En rekke risikofaktorer er assosiert med medfødte, ervervede progressive og senere oppståtte hørselstap. De vanligste er:
- Familiære permanente hørselstap < 18 år
- Syndrom assosiert med hørselstap (inklusiv Downs syndrom)
- Kraniofaciale misdannelser (inklusiv leppe-kjeve-ganespalte)
- Medfødte infeksjoner: toxoplasmose, syfilis, rubella og cytomegalovirus(CMV)-infeksjon.
- Behandling med ekstrakorporal membranoksygenering (ECMO)
- Bakteriell meningitt og/eller meningokokksepsis
- Alvorlig ukonjugert hyperbilirubinemi
Familiære hørselstap
- Barn med familiehistorie på hørselstap bør henvises til audiologisk oppfølging. Familie regnes som: foreldre, besteforeldre eller søsken.
- Familien bør tilbys genetisk veiledning og evt. utredning.
Maternell intoksikasjon i svangerskapet
- Barn født med føtalt alkoholsyndrom anbefales henvist til audiologisk utredning. Barn født med føtalt alkoholsyndrom har økt forekomst av både sensorinevralt og konduktivt hørselstap. Maternell alkoholkonsumpsjon under svangerskap uten føtalt alkoholsyndrom er ikke en risikofaktor for hørselstap.
- Annet maternelt stoffmisbruk (kokain, heroin, metadon osv) er ikke assosiert med hørselstap.
Alvorlig hyperbilirubinemi
Hyperbilirubinemi er vanlig hos nyfødte. Det sentrale auditive nervesystem er sensitivt for ukonjugert bilirubin toxisitet. Totalt serumbilirubin-nivå er ikke en sensitiv indikator på auditiv skade. Ved alvorlig hyperbilirubinemi gis lysbehandling eller transfusjon. Dette kan gi risiko for hørselstap.
Det anbefales utvidet audiologisk utredning i neonatalperioden hos barn med
- hyperbilirubinemi før dag 2.
- intensiv behandlingkrevende hyperbilirubinemi uansett alder.
Det er bevisst ikke gitt anbefalinger basert på kliniske markører, men serum bilirubinnivå > 420 mmol/l er hos mange brukt som grense for utredning.
Ukonjugert bilirubin passerer blod-hjernebarrieren og kan gi skade på det sentrale auditive nervesystem. Variasjon i sekvele fra lavgradig affeksjon av taleforståelse til døvhet kan forekomme. Auditiv nevropati er den vanligste auditive skaden. Faktorer som prematuritet, sepsis og hypoksi kan forsterke bilirubins toksisitet.
Ekstrakorporal Membranoksygenering, ECMO
ECMO er en behandling brukt hos svært syke nyfødte. Utvidet audiologisk oppfølging i barneårene anbefales.
- Barna mottar annen medisinsk behandling som kan predisponere for hørselstap.
- Forekomsten av sensorinevrale hørselstap blant disse barna er høyere enn hos friske barn. 26 % av overlevende kan utvikle hørselstap.
- Hørselstapene kan være medfødte, progredierende og/eller ha senere debut.
Begrunnelse – dette er anbefalingen basert på
Til tross for et sensitivt nyfødtscreening program vil noen barn utvikle et hørselstap etter fødsel. Et godt system for tidlig identifisering av nyfødte med høy risiko for å utvikle senere debuterende hørselstap er viktig.
God hørsel er viktig for barns utvikling. Tidlig diagnostikk og rehabilitering ved hørselstap gir barnet større mulighet til å nå sitt maksimale potensiale.
Ved å bruke angitte kriterier for oppfølging reduseres andelen nyfødte som trenger målrettet audiologisk oppfølging fra 3 % til 0,25 %.
Syndromale hørselstap, kraniofaciale misdannelser og meningitt er omtalt i anbefalingene Barn med syndrom som er forbundet med hørselstap og barn med kraniofaciale misdannelser bør følges med egne audiologiske kontroller og Barn som har gjennomgått meningitt i nyfødtperioden bør henvises til audiologisk utredning.
Familiære hørselstap
- Ca. 50 % av alle hørselstap er arvelige.
- Familiehistorie med hørselstap gir en økt risiko for både medfødte og senere oppståtte hørselstap.
- Det anbefales audiologisk oppfølging av alle barn som har familiehistorie med hørselstap, til tross for godkjent hørselsscreening.
Medfødte infeksjoner
- Medfødt CMV-infeksjon er den hyppigste ikke-genetiske årsak til hørselstap hos barn, uavhengig av om infeksjonen er symptomatisk eller asymptomatisk ved fødsel. CMV-infeksjoner er omhandlet i egen anbefaling.
- Medfødt toxoplasmose, syfilis og rubella gir økt risiko for medfødt eller senere oppstått hørselstap.
- Medfødt herpes simplex infeksjon gir ikke økt risiko for medfødt hørselstap
Referanser
75. Hearing loss and congenital CMV infection: a systematic review https://www.helsedirektoratet.no/referanse/0002-0013-185064
76. Newborn hearing screening programme in Belgium: a consensus recommendation on risk factors https://www.helsedirektoratet.no/referanse/0002-0013-185065
77. Sensorineural hearing loss at 9-13 years of age in children with a history of neonatal extracorporeal membrane oxygenation https://www.helsedirektoratet.no/referanse/0002-0013-185066
78. Factors associated with sensorineural hearing loss among survivors of extracorporeal membrane oxygenation therapy https://www.helsedirektoratet.no/referanse/0002-0013-185067
79. Guidelines for surveillanceand audiological referral of infants and children following the newborn hearing screen https://www.helsedirektoratet.no/referanse/0002-0013-185068
80. The validity of family history as a risk factor in pediatric hearing loss https://www.helsedirektoratet.no/referanse/0002-0013-185069
10. Effectiveness of targeted surveillance to identify moderate to profound permanent childhood hearing impairment in babies with risk factors who pass newborn screening https://www.helsedirektoratet.no/referanse/0002-0013-184999
81. A systematic review of neonatal toxoplasmosis exposure and sensorineural hearing loss https://www.helsedirektoratet.no/referanse/0002-0013-185070
82. A systematic review of pediatric sensorineural hearing loss in congenital syphilis https://www.helsedirektoratet.no/referanse/0002-0013-185071
83. Systematic review of the manifestations of congenital rubella syndrome in children and characterization of disability adjusted life years (DALYs) https://www.helsedirektoratet.no/referanse/0002-0013-185072
84. Auditory impairment in infants at risk for bilirubininduced neurologic dysfunction. Seminars in Perinatology https://www.helsedirektoratet.no/referanse/0002-0013-185073
85. Bilirubin toxicity in the developing nervous system https://www.helsedirektoratet.no/referanse/0002-0013-185074
86. Audiologic impairment associated with bilirubin-induced neurologic damage https://www.helsedirektoratet.no/referanse/0002-0013-185075
87. Short- and long-term outcome of severe neonatalnonhemolytic hyperbilirubinemia https://www.helsedirektoratet.no/referanse/0002-0013-185076
88. Risk factors associated with hearing loss in term neonates with hyperbilirubinaemia https://www.helsedirektoratet.no/referanse/0002-0013-185077
25. Newborn hearing screening on infants at risk https://www.helsedirektoratet.no/referanse/0002-0013-185014
26. Bilirubin and the auditory system https://www.helsedirektoratet.no/referanse/0002-0013-185015
49. A 10-year prospective study of sensorineural hearing loss in children with congenital cytomegalovirus infection https://www.helsedirektoratet.no/referanse/0002-0013-185038
Sist faglig oppdatert: 23.01.2017
Nyfødte med syndrom forbundet med hørselstap og barn som har kraniofaciale misdannelser, bør følges med audiologiske kontroller
Nyfødte med syndrom forbundet med hørselstap og kraniofaciale anomalier bør etter gjennomført hørselsscreening henvises til audiologisk oppfølging ved øre-nese-halsavdeling. Dette gjelder uansett utfall av hørselsscreeningen.
Praktisk – slik kan anbefalingen følges
Det er identifisert mer enn 400 syndromale hørselstap. Kraniofaciale misdannelser kan være en del av noen syndromer.
Downs syndrom skyldes den vanligste kromosomfeilen blant nyfødte.
- Downs syndrom rammer ca. 1 per 700 fødte.
- Hørselstap er vanlig hos barn med Downs syndrom.
- 50-70 % har mekanisk hørselstap på grunn av sekretorisk otitt.
- 4-7 % har sensorinevrale hørselstap, dette kan være medfødt eller debutere senere.
Barn med leppe-kjeve-ganespalte har anatomisk dysfunksjon av ganens muskler.
- Dette gir dysfunksjon av tuba eustachi med økt forekomst av sekretorisk otitt med tilhørende mekanisk hørselstap.
- Barna har også økt forekomst av sensorinevrale hørselstap.
Begrunnelse – dette er anbefalingen basert på
Hørsel er viktig for talespråklig utvikling. Hørselstapene kan variere fra å være medfødte til å debutere senere. De kan være stabile eller progredierende.
Det er spesielt viktig at barn som kan ha tilleggsutfordringer, har god hørsel for å kunne utvikle sitt potensiale optimalt.
Referanser
2. Year 2007 position statement: Principles and guidelines for early hearing detection and intervention programs https://www.helsedirektoratet.no/referanse/0002-0013-184991
16. National Framework for Neonatal Hearing Screening https://www.helsedirektoratet.no/referanse/0002-0013-185005
89. Hearing Loss in Newborns with Cleft Lip and/or Palate https://www.helsedirektoratet.no/referanse/0002-0013-185078
90. Hereditary hearing loss and its syndromes, 2nd ed https://www.helsedirektoratet.no/referanse/0002-0013-185079
91. Hearing outcomes in children with cleft palate and referred newborn hearing screen https://www.helsedirektoratet.no/referanse/0002-0013-185080
92. The universality of otitis media in 50 infants with cleft palate https://www.helsedirektoratet.no/referanse/0002-0013-185081
93. Revisiting Down syndrome from the ENT perspective: review of literature and recommendations https://www.helsedirektoratet.no/referanse/0002-0013-185082
94. Grommets for otitis media with effusion in children with cleft palate: a systematic review https://www.helsedirektoratet.no/referanse/0002-0013-185083
95. Syndromic disorders in congenital hearing loss https://www.helsedirektoratet.no/referanse/0002-0013-185084
96. Ear malformations, hearing loss and hearing rehabilitation in children with Treacher Collins syndrome http://www.sciencedirect/science/article/pii/S00011651915000515
97. Identification of hearing loss in pediatric patients with Down syndrome https://www.helsedirektoratet.no/referanse/0002-0013-185086
98. Health supervision for children with Down syndrome https://www.helsedirektoratet.no/referanse/0002-0013-185087
99. Down syndrome: common otolaryngologic manifestations https://www.helsedirektoratet.no/referanse/0002-0013-185088
100. Hearing loss in children with Down syndrome https://www.helsedirektoratet.no/referanse/0002-0013-185089
31. https://www.helsedirektoratet.no/referanse/0002-0013-185020
Sist faglig oppdatert: 23.01.2017
Når nyfødte får ototoksiske medikamenter, bør man i utvalgte tilfeller henvise til audiologisk oppfølging.
Selv om mange ulike medikamentgrupper er ototoksiske (cytostatika, aminoglykosider, loopdiuretika og NSAIDS), vil det i praksis kun være aktuelt å monitorere ototoksisitet i forbindelse med aminoglykosider.
Ved mistanke om hørselstap ved bruk av ototoksiske medikamenter, er behandlende pediater ansvarlig for å henvise barnet til audiologisk oppfølging. Øre-nese-halslege er deretter ansvarlig for videre utredning.
Praktisk – slik kan anbefalingen følges
Aminoglykosider er en gruppe antibiotika som bl.a. benyttes i behandlingen av infeksjoner hos nyfødte. Risikoen for hørselstap ved aminoglykosider og evt. samtidig furosemid er lav ved behandling innenfor terapeutisk serumnivå.
- Utvidet audiologisk oppfølging i nyfødtperioden anbefales ved økt risiko for aminoglycosid-indusert hørselstap, for eksempel ved samtidig behandling med loop diuretika og aminoglykosider gitt i høye doser (utenfor terapeutisk nivå) eller mistenkt/påvist mitokondriemutasjon A1555G.
- Hørselstap etter bruk av ototoksiske medikamenter manifesterer seg først i de høye frekvensene og kan i noen tilfeller både progrediere og oppstå etter avsluttet behandling.
- Tidlig diagnose av et ototoksisk indusert hørseltap er viktig for å kunne vurdere alternative behandlingsprotokoller med medikamenter som er mindre ototoksiske.
- Det er viktig å diagnostisere behandlingskrevende hørselstap tidlig slik at rehabilitering kan iverksettes.
Begrunnelse – dette er anbefalingen basert på
- Aminoglykosider er hyppig brukt hos nyfødte og risikoen for hørseltap er lav.
- Langvarig behandling med aminoglykosider og høye blodnivåer utenfor terapeutisk serumnivå er assosiert med hørselstap. Samtidig behandling med furosemid kan gi økt risiko for utvikling av hørselstap.
- Serumspeil aminoglykosider < 2 mg/L anbefales ofte for å minimere potensielt toksiske effekter hos nyfødte (Pediatric Formulary Commitee- BNF for Children 2013).
- Noen pasienter kan ha en arvelig predisposisjon for ototoksisitet for aminoglykosider. Den vanligste årsaken til dette er mitokondriemutasjonen A1555G. Anamnese på hørselstap hos middelaldrende i familien er da vanlig, og forekomsten er vanligst i spanske og noen asiatiske populasjoner.
- TEOAE er en effektiv screeningmetode for å oppdage aminoglykosid-indusert hørselstap.
- Hvis ototoksisk medikament brukes alene (ikke med loop diuretica) og med serumspeil innenfor anbefalte nivåer, er risiko for hørselsskade ansett som lav.
Referanser
76. Newborn hearing screening programme in Belgium: a consensus recommendation on risk factors https://www.helsedirektoratet.no/referanse/0002-0013-185065
8. Universal newborn hearing screening: summary of evidence https://www.helsedirektoratet.no/referanse/0002-0013-184997
79. Guidelines for surveillanceand audiological referral of infants and children following the newborn hearing screen https://www.helsedirektoratet.no/referanse/0002-0013-185068
29. Universal Newborn Hearing Screening: Systematic Review to Update the 2001 US Preventive Services Task Force Recommendations https://www.helsedirektoratet.no/referanse/0002-0013-185018
101. Genetics of aminoglucoside-induced and prelingual non-syndromic mitochondrial hearing impairment: a review https://www.helsedirektoratet.no/referanse/0002-0013-185090
31. https://www.helsedirektoratet.no/referanse/0002-0013-185020
102. Patinum-induced ototoxicity in children: A consensus review on mecanisms, predisposition and protection, including a new international society of pediatric oncology Boston ototoxicity scale https://www.helsedirektoratet.no/referanse/0002-0013-185091
103. Human cochlear pathology in aminoglycoside ototoxicity https://www.helsedirektoratet.no/referanse/0002-0013-185092
104. Audiologic monitoring for ototoxicity https://www.helsedirektoratet.no/referanse/0002-0013-185093
105. High-dose gentamicin in newborn infants: is it safe? https://www.helsedirektoratet.no/referanse/0002-0013-185094
106. Lack of a relationship between the serum concentration of aminoglycosides and ototoxity in neonates https://www.helsedirektoratet.no/referanse/0002-0013-185095
107. Newborn hearing screening: tobramycin and vancomycin are not risk factors for hearing loss https://www.helsedirektoratet.no/referanse/0002-0013-185096
108. Genetic mutations and aminoclycoside-induced ototoxity in neonates https://www.helsedirektoratet.no/referanse/0002-0013-185097
109. Familial progressive sensorineural deafness is mainly due to the mtDNA A1555G mutation and is enhanced by treatment of aminoglycosides https://www.helsedirektoratet.no/referanse/0002-0013-185098
110. Ototoxic drugs and sensorineural hearing loss following severe neonatal respiratory failure https://www.helsedirektoratet.no/referanse/0002-0013-185099
111. Neonatal sensorineural hearing loss associated with furosemide: a case-control study https://www.helsedirektoratet.no/referanse/0002-0013-185100
Sist faglig oppdatert: 23.01.2017
Nyfødte som har hatt bakteriell meningitt og/eller meningokokksepsis i nyfødtperioden, bør henvises til audiologisk utredning
Alle barn som har hatt bakteriell meningitt og/eller meningokokksepsis, bør henvises til høresentral og tildeles time innen 4-6 uker etter påvist infeksjon.
Pediater har ansvar for å henvise pasienten til øre-nese-halsavdeling med kompetanse innen barneaudiologi så snart meningittdiagnosen er fastsatt.
Praktisk – slik kan anbefalingen følges
Det haster med utredning av hørsel etter meningitt.
Videre utredning og oppfølging er beskrevet i anbefalingen Barn som har hatt bakteriell meningitt og/eller meningokokksepsis, bør henvises til audiologisk utredning i Nasjonale faglige retningslinjer for utredning og oppfølging av hørsel hos små barn (0-3år).
Begrunnelse – dette er anbefalingen basert på
Referanser
10. Effectiveness of targeted surveillance to identify moderate to profound permanent childhood hearing impairment in babies with risk factors who pass newborn screening https://www.helsedirektoratet.no/referanse/0002-0013-184999
112. Hearing impairment after bacterial meningitis: a review https://www.helsedirektoratet.no/referanse/0002-0013-185101
113. Scala vestibuli cochlear implantation for labyrinthine ossification https://www.helsedirektoratet.no/referanse/0002-0013-185102
114. Epidemiology, diagnoses and antimicrobial treatment of acute bacterial meningitis https://www.helsedirektoratet.no/referanse/0002-0013-185103
115. Clinical features and prognostic factors in adults with bacterial meningitis https://www.helsedirektoratet.no/referanse/0002-0013-185104
116. Testing for hearing loss after meningitis https://www.helsedirektoratet.no/referanse/0002-0013-185105
117. Hearing loss during bacterial meningitis https://www.helsedirektoratet.no/referanse/0002-0013-185106
118. The clinical features and long-term sequelae of invasive meningococcal disease in children https://www.helsedirektoratet.no/referanse/0002-0013-185107
119. 2012 Guidelines for audiological follow-up of babies diagnosed with bacterial meningitis https://www.helsedirektoratet.no/referanse/0002-0013-185108
Sist faglig oppdatert: 23.01.2017
Nyfødte som har vært innlagt på intensiv avdeling > 5 dager og har andre risikofaktorer for hørselstap, bør følges opp med audiologiske undersøkelser
Nyfødte barn med akkumulert risiko for hørselstap bør tilbys screening etter retningslinjer for nyfødtscreening av hørsel.
Videre kan pediater vurdere henvisning til audiologisk utredning ved akkumulert risiko for hørselstap.
Begrunnelse – dette er anbefalingen basert på
Forekomsten av bilateralt hørselstap hos spedbarn innlagt på nyfødtintensiv avdeling er 1-3 %, noe som er 10 x høyere enn hos friske nyfødte. Barn som har ulike former for perinatal sykelighet, har økt risiko for å utvikle hørselstap.
Risikoen for å utvikle hørselstap etter fødsel anses for å være lav basert på kun liggetid i nyfødtintensivavdeling.
Syke nyfødte har ofte flere risikofaktorer for hørselstap:
- prematuritet (< 28 uker)
- lav fødselsvekt (< 1500g)
- hyperbilirubinemi (< 420 umol/l)
- respiratorbehandling/CPAP
- alvorlig asfyksi (Apgar score 0-3 ved 5 min.)
Samlet gir disse en akkumulert risiko for hørselstap.
Referanser
1. Birthweight and the risk of childhood sensorineural hearing loss https://www.helsedirektoratet.no/referanse/0002-0013-184990
76. Newborn hearing screening programme in Belgium: a consensus recommendation on risk factors https://www.helsedirektoratet.no/referanse/0002-0013-185065
84. Auditory impairment in infants at risk for bilirubininduced neurologic dysfunction. Seminars in Perinatology https://www.helsedirektoratet.no/referanse/0002-0013-185073
85. Bilirubin toxicity in the developing nervous system https://www.helsedirektoratet.no/referanse/0002-0013-185074
22. Newborn and infant hearing loss: detection and intervention https://www.helsedirektoratet.no/referanse/0002-0013-185011
24. Risk indicators for congenital and delayed-onset hearing loss. https://www.helsedirektoratet.no/referanse/0002-0013-185013
26. Bilirubin and the auditory system https://www.helsedirektoratet.no/referanse/0002-0013-185015
Sist faglig oppdatert: 23.01.2017
Krav til personell, utstyr og registrering ved hørselsscreening av nyfødte
De ansatte ved barsel- og nyfødtintensivavdelinger skal ha kompetanse i bruk av aktuelt screeningutstyr
Ansvar for utstyr og utføring av hørselsscreening av nyfødte ligger på barsel- og nyfødtintensiv avdeling. Personalet på disse avdelingene har i utgangspunktet ikke audiologisk kompetanse. Tilhørende øre-nese-halsavdeling bør derfor tilby audiologisk undervisning og veiledning.
Praktisk – slik kan anbefalingen følges
Aktuelle leverandører og tilgjengelig utstyr kan stadig endres. Ved anskaffelse av utstyr er det nødvendig å vurdere at det faktisk avdekker hørselstap > 40 dB HL i tillegg til å begrense antall falske positive resultater.
- Audiologisk utstyr til hørselsscreening tilhører den enkelte avdeling (barsel/nyfødt intensiv), utgifter til utstyr og engangsmateriale belastes avdelingen.
- Kalibrering gjennomføres etter leverandørens anbefalinger, i tillegg bør utstyret regelmessig kontrolleres subjektivt.
- Avdelingsledelsen ved barsel- og nyfødtintensiv avdeling har ansvar for å kvalitetssikre at personalet har hatt opplæring og utfører nødvendig kalibrering og vedlikehold av utstyret.
- Leverandør er ansvarlig for opplæring i bruk av screeningapparatur.
- Lokal hørselssentral kan bistå med grunnleggende teoretisk opplæring
- For å vedlikeholde nødvendig kompetanse, kan det være hensiktsmessig at det opprettes en ressursgruppe på avdelingsnivå.
Begrunnelse – dette er anbefalingen basert på
Nødvendig opplæring i bruk av screeningverktøy gir sikrere diagnostikk og forhindrer feil håndtering av utstyr.
Kontinuerlig audiologisk opplæring er avgjørende for at helsepersonell har oppdatert kunnskap og kompetanse, og det gir i tillegg motivasjon til arbeidet.
Når resultat av hørselsscreening ikke er passert, vil personalet på barsel- og nyfødtintensiv avdeling være de første som informerer foreldrene. Grunnleggende kunnskap om audiologi og kjennskap til utstyr er nødvendig for å gi korrekt informasjon.
Sist faglig oppdatert: 23.01.2017
Ved ikke-passert hørselsscreening skal resultatet registreres i Medisinsk fødselsregister
Sykdommer og avvikende screeningresultater i løpet av barnas første leveår skal registreres.
Ikke-passert hørselsscreening av nyfødte skal meldes til Medisinsk fødselsregister. Når hørselsscreening ikke er passert (på ett eller to ører), og barnet henvises til høresentralen for videre testing, er de ansatte på barsel- og nyfødtintensiv avdeling ansvarlige for å rapportere dette.
Praktisk – slik kan anbefalingen følges
Medisinsk fødselsregister registrerer alle fødte i Norge. Data som skal registreres:
- hvilket øre som ikke er passert
- antall forsøk på retesting
- testmetode
- TEOAE
- AABR
Registeringen gjøres elektronisk.
Begrunnelse – dette er anbefalingen basert på
Måling av screeningresultater vil bidra til å sikre høy kvalitet og kostnadseffektivitet. Innsamling av helseopplysninger i Medisinsk fødselsregister gjør det mulig å samle data som kan bidra til kvalitetssikring og forskning på området.
Informasjon om hvor mange som ikke har fått passert resultat på barsel- eller nyfødtintensiv avdeling, og hvor mange av disse som senere får påvist hørselstap, gir informasjon som kan brukes på flere områder.
Ved å registrere alle diagnostiserte hørselstap i et nasjonalt register sikres datainnsamling uavhengig av geografiske forhold.
Ved å måle andel falsk positive resultater ved barsel- og nyfødtintensiv avdeling kan man få informasjon om ressursbruk og mulige feilkilder ved testing.
Sist faglig oppdatert: 23.01.2017
Metode og prosess
Sist faglig oppdatert: 23.01.2017
På oppdrag fra Helse- og omsorgsdepartementet ble Helsedirektoratet i brev av 14.8.14 bedt om å følge opp rapporten «CI – og hva så?»
Oppdraget innebar blant annet å utforme retningslinjer som skal sikre at screening av hørsel hos nyfødte foregår optimalt og på samme måte på barselavdelinger og intensivavdelinger for nyfødte, slik at diagnostisering og videre oppfølging kan komme raskt i gang.
I prosessen har man diskutert hvor grensesnittet mellom Nasjonal faglig retningslinje for screening av hørsel hos nyfødte og Nasjonal faglig retningslinje for utredning og oppfølging av hørsel hos små barn (0–3 år) skulle være. Det ble naturlig å la grensesnittet gå der hvor nyfødte med mistenkt hørselstap på ett eller begge ører blir henvist til utredning og eventuelt videre oppfølging ved hørselssentral.
I retningslinjen inkluderes utredning av årsaker til hørselstap, da disse kan si noe om hørselstapets forløp og ha innvirkning på hvilken behandling som kan være aktuell og om det er økt sannsynlighet for at hørselstap vil oppstå i tidlig barnealder.
Det gis egne anbefalinger for barn som utredes med hensyn medfødt cytomegalovirusinfeksjon og til nyfødte i risikogrupper som har forlenget liggetid i nyfødtintensivavdelinger.
Mandat
Mandatet for denne retningslinjen er å utvikle anbefalinger som bygger på anerkjente og kunnskapsbaserte tiltak og metoder. Med retningslinjen skal det settes en faglig, felles standard for å styrke kvaliteten og hindre uønsket variasjon.
Målgruppe og mål for retningslinjen
Målgruppen for denne nasjonale faglige retningslinjen er helsepersonell i barselavdelinger og nyfødt intensivavdelinger.
- Overordnet mål: sikre kvalifisert screening av hørsel hos alle nyfødte.
- Resultatmål: Skaffe til veie et grunnlag for å vurdere, planlegge og iverksette tiltak og virkemidler i denne delen av helsetjenesten til nyfødte barn.
- Effektmål: Sikre presise metoder for å tilgodese effektive og likeverdige tjenester som minimaliserer falske +/-.
Målsetningen med hørselscreeningen er tidlig identifisering av moderat til alvorlige hørselstap hos nyfødte slik at tidlig diagnostikk og intervensjon muliggjøres.
Definisjon av hørselstap
- Et mekanisk (konduktivt) hørselstap er lokalisert til det ytre øret og/eller mellomøret. Et ledningshinder gjør at lydsignalet ikke ledes på normal måte til det indre øret.
- Et sensorinevralt hørselstap er lokalisert til sneglehuset (cochlea), hørselsnerven eller i de sentrale auditive nervebaner (CANS).
Kunnskapsgrunnlag
En nasjonal faglig retningslinje skal bygge på kunnskapsbasert praksis. Det innebærer at forskning, klinisk erfaring og brukererfaring skal vurderes samlet opp mot ønskede og uønskede konsekvenser av foreslåtte tiltak. Disse skal ses i lys av verdier, ressursbruk, prioriteringskriterier, lover og forskrifter (Veileder for utvikling av kunnskapsbaserte retningslinjer, 2012, s. 10).
Fagområdet har begrenset forskningsbasert kunnskap som er presentert i systematiske oversiktsartikler eller i randomiserte kontrollerte studier (RCT). Arbeidsgruppemedlemmer har foretatt søk i 2015 og tidlig 2016 og inkludert både guidelines fra andre land, review-artikler og de studier som har størst evidens. En stor del av anbefalingene i retningslinjen er basert på forskning, klinisk erfaring, brukerkunnskap og brukermedvirkning.
Retningslinjene er basert på etablerte og oppdaterte nyfødtscreeningprogram av hørsel i andre industriland og nyere evidensbasert forskning. Dette dokumentet anbefaler ulik screeningmetodikk ut fra den nyfødtes helsetilstand og risiko for hørselstap.
Modale hjelpeverb graderer anbefalingene
Styrken på hver anbefaling er gradert ved bruk av de modale hjelpeverbene skal og bør.
Skal eller må, er forbeholdt anbefalinger som er lov- eller regelfestet, eller så klart faglig forankret at det sjelden vil være forsvarlig ikke å gjøre som anbefalt.
Bør er benyttet ved sterke anbefalinger. Implikasjonen av en sterk anbefaling er at helsepersonell vil mene at de fleste pasienter bør få det anbefalte tiltaket og de fleste pasienter vil ønske tiltaket. Beslutningstakere vil mene at anbefalingen kan tilpasses som rutine i de fleste situasjoner og at mål på om anbefalingen følges, bør brukes som kvalitetsindikator. Det oppnås flere fordeler enn ulemper ved å følge anbefalingen.
Arbeidsmetode
Arbeidsgruppen har vært en av to arbeidsgrupper som ble oppnevnt av regionale helseforetak i forbindelse med oppfølging av rapporten «CI – og hva så?». Den andre gruppen har utarbeidet Nasjonal faglig retningslinje for utredning og oppfølging av hørsel hos små barn (0-3 år). Arbeidet startet i februar 2015.
Sommeren 2015 ble det oppnevnt skrivegrupper med 2 og 3 representanter fra hver av arbeidsgruppene. De har hatt hovedansvar for endelig utforming og digitalisering av retningslinjene. Tidsfristen for oppdraget har vært kort, og jobben med å skrive utkastet til retningslinjer er gjort etter at siste arbeidsgruppemøte var avsluttet.
Brukerorganisasjonene har hatt eget møte med Helsedirektoratet med mulighet for direkte innspill til retningslinjen forut for ekstern høring. De var også inkludert som høringsinstanser.
Oppdraget omfatter screening av hørsel hos nyfødte, og barn med økt risiko for å utvikle hørselstap i tidlig alder er også tatt med i retningslinjene. Utredning av årsaker til hørselstap i retningslinjene er inkludert, da disse kan si noe om hørselstapets forløp og ha innvirkning på hvilken behandling som kan være aktuell.
Arbeidsgruppens medlemmer
Arbeidsgruppen som de regionale helseforetakene oppnevnte til å utarbeide nasjonal faglig retningslinje for screening av hørsel hos nyfødte bestod av:
- Nelly Bakken, barnepleier ved St. Olavs Hospital
- Gudrun Eggestad, sykepleier ved Oslo universitetssykehus
- Tina Flanes, sykepleier ved Oslo universitetssykehus
- Kristin Lindtvedt, audiograf ved Vestre Viken
- Eli Cathrin Lorentsen, barnepleier ved Nordlandssykehuset
- Tone Stokkereit Mattsson, øre-nese-halslege ved Ålesund sykehus
- Inger Johanne Silgjerd Monstad, jordmor ved Haukeland universitetssykehus
- Anita Helene Olsen, audiograf ved St. Olavs Hospital
- Wenche Undheim, spesialhjelpepleier ved Stavanger universitetssykehus
- Snefrid Vik, hjelpepleier ved Finnmarssykehuset
- Lisbeth Wingaard, audiograf ved Oslo universitetssykehus
Arbeidsgruppen har drøftet seg frem til grunnlaget for Nasjonal faglig retningslinje for screening av hørsel hos nyfødte, mens Tone Stokkereit Mattsson og Kristin Lindtvedt har utgjort en skrivegruppe som har sluttført skrivearbeidet.
Fra Helsedirektoratet har seniorrådgiver Bodil Stokke og seniorrådgiver Elin Østli bidratt.
Arbeidsgruppen har hatt utstrakt samarbeid med arbeidsgruppen som har utarbeidet Nasjonal faglig retningslinje for utredning og oppfølging av hørsel hos små barn (0-3 år).









