Pakkeforløp for blærekreft
Introduksjon til pakkeforløp for blærekreft
Sist faglig oppdatert: 29.08.2016
Generelt om blærekreft
I den videre beskrivelse omfatter betegnelsen blærekreft også uroteliale kreftsvulster i urinleder og nyrebekken. Det diagnostiseres omkring 1350 nye pasienter med svulster i blæren, urinleder eller urinrør i Norge i året. Hos majoriteten av disse pasientene (rundt 1260) er svulsten i blæren, og så godt som alle disse svulstene er kreft. Blærekreft er hyppigere hos menn enn hos kvinner (ratio 3:1).
Det er to hovedgrupper av blærekreft. Skillet mellom disse gruppene går mellom de som ikke vokser inn i blæreveggens muskellag og de som vokser inn i dette laget. Ikke-muskelinvasive svulster (NMIBC) utgjør rundt 75 prosent av blærekreftpasientene, mens de resterende er muskelinvasive (MIBC).
De ikke-muskelinvasive svulstene har forholdsvis liten tendens til spredning. Derimot vil opptil 70 prosent av pasienter med slike svulster få en eller flere episoder med tilbakefall, hvorav et mindretall med hissige celleforandringer (høygradige). Muskelinvasive svulster representerer en alvorlig sykdom på grunn av potensiale for lokalavansert vekst og fjernspredning, og det anbefales vanligvis en omfattende behandling med kurativ hensikt (radikalbehandling).
Nasjonalt handlingsprogram
Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølgning av blærekreft utgis av Helsedirektoratet.
Forløpskoordinering
Koordinering av pasientforløpet skal sikre et effektivt forløp fra henvisning er mottatt i spesialisthelsetjenesten til oppstart behandling eller avsluttet pakkeforløp, uten unødvendig forsinkelse og med tett samarbeid mellom alle involverte avdelinger og spesialister. Alle sykehus som utreder og behandler kreft skal ha forløpskoordinatorer som har tett og løpende kontakt med pasient og involverte instanser.
Det multidisiplinære/tverrfaglige team (MDT)
Utredning av urologiske kreftsykdommer gjøres som hovedregel i urologiske avdelinger. I MDT-møter vil beslutning om radikal behandling og vanskelige vurderinger av pasienter med spredning gjøres. I noen tilfeller vil beslutninger kunne tas utenom MDT-møtet.
Informasjon og dialog med pasienten
Målet er at pasient og pårørende opplever god informasjon, involvering, medvirkning og dialog gjennom hele forløpet. Pasient og ansvarlig lege treffer i fellesskap beslutning om det videre forløpet. Hvis pasienten ikke er i stand til å medvirke, involveres pårørende eller utpekt verge.
Kommunikasjonen med pasient og pårørende skal i alle sammenhenger baseres på respekt og empati. Informasjon og dialog skal skje på en hensynsfull måte og være tilpasset mottakerens individuelle forutsetninger som for eksempel alder, sosiale situasjon, språk, uttrykte ønsker og behov. Videre bør kommunikasjon med pasienten inkludere avklaring vedrørende forventninger om forløpet, inkludert medvirkning av pasient og pårørende.
I den utstrekning pasienten ønsker det skal pårørende involveres gjennom hele pasientforløpet. Samtidig skal helsepersonellet være oppmerksomme på at pårørende også kan ha selvstendige behov som skal ivaretas og tas hensyn til.
Kommunikasjon og informasjon skal være konsistent og koordinert. Som en del av kommunikasjonen skal pasient og eventuelt pårørende løpende involveres og informeres om undersøkelsesresultater og neste trinn i pakkeforløpet. Tolketjeneste benyttes ved behov.
Sykehusene skal, i samarbeid med aktuelle pasientforeninger, legge til rette for samtaler med godkjente likepersoner dersom kreftpasienter og/eller deres pårørende ønsker dette.
Pakkeforløp hjem for pasienter med kreft
Pakkeforløp hjem består av et tilbud om samtaler for å avdekke pasientens behov for tjenester og oppfølging som går utover selve kreftbehandlingen. Alle som får en kreftdiagnose inkluderes i Pakkeforløp hjem for pasienter med kreft.
Pakkeforløp hjem for pasienter med kreft innebærer en utdypning av hvordan pasientene bør følges opp etter klinisk beslutning og påbegynt kreftbehandling, og en utdyping av hvordan tjenestenivåene bør samhandle for å avdekke og følge opp pasientens behov for tjenester utover selve kreftbehandlingen. Alle kreftpasienter skal inkluderes i Pakkeforløp hjem når de har fått en kreftdiagnose, uavhengig av om de allerede er i et pakkeforløp for kreft eller ikke, og uavhengig av om behandlingsforløpet har en kurativ eller palliativ intensjon. Pasienter som får tilbakefall inkluderes i Pakkeforløp hjem, selv om de ikke inkluderes i pakkeforløpene for kreft.
Flytskjema
Omfatter også urinleder- og nyrebekkenkreft
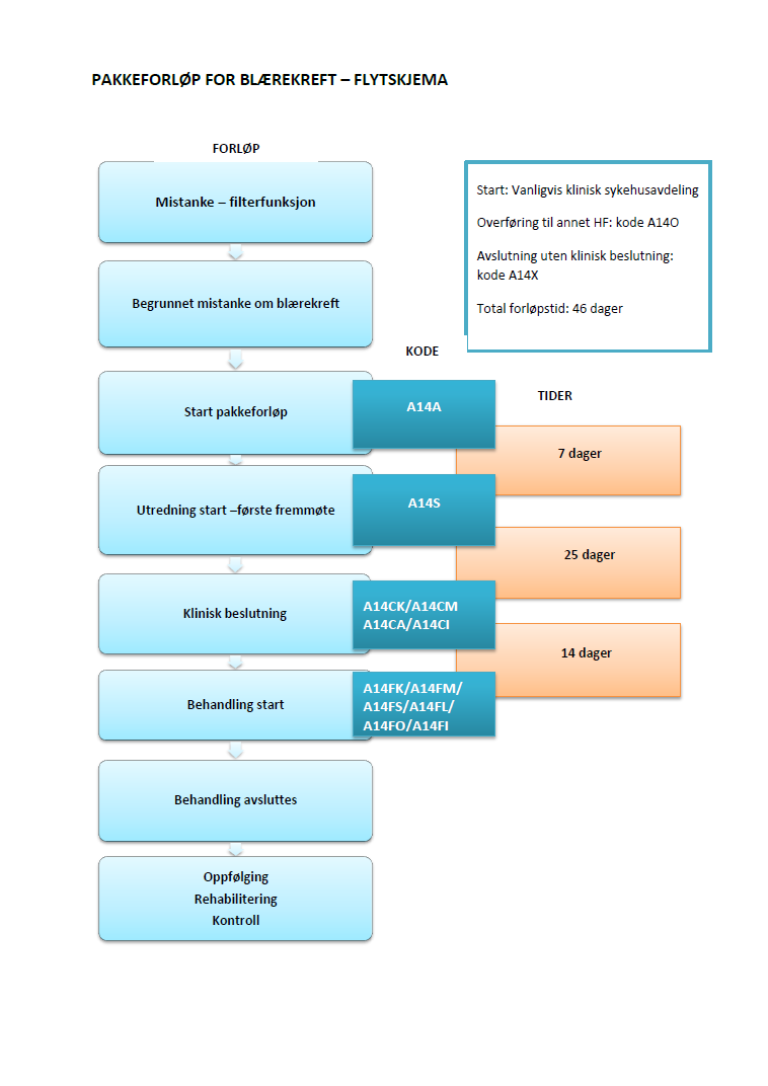
Inngang til pakkeforløp for blærekreft
Risikogrupper
Sist faglig oppdatert: 14.04.2015
Røyking og arbeid med aromatiske aminer og benzenderivater gir økt risiko for blærekreft.
Mistanke
Sist faglig oppdatert: 15.04.2015
Klinisk mistanke om kreft i blære oppstår ved følgende symptomer alene eller i kombinasjon:
- Blod i urinen
- Smerter i blæreregionen
- Palpabel oppfylling i mage
Risiko for kreft i blæren ved synlig blod i urinen er mellom 10–34 prosent avhengig av alder og andre symptomer. Synlig blod i urinen er et symptom hos 80–90 prosent av alle nyoppdagede tilfeller av kreft i blæren. Ikke-synlig blod i urinen er ikke forbundet med samme risiko for kreft i blæren. Ved ikke-synlig blod i urinen sammen med smerter i blæreregionen og/eller vannlatingsplager, er risikoen for kreft i urinveiene rundt 10 prosent hos pasienter over 40 år. I disse tilfeller foreligger begrunnet mistanke om kreft i blæren.
Filterfunksjon
Sist faglig oppdatert: 14.04.2015
Pasienter som oppfyller kriteriene for mistanke om blærekreft kan utredes hos fastlegen i samarbeid med bildediagnostisk avdeling og eventuelt praktiserende spesialist i urologi eller på urologisk avdeling med CT-urografi og cystoskopi. Denne utredningen inngår da i filterfunksjonen før eventuell inklusjon i pakkeforløp.
Begrunnet mistanke - kriterier for henvisning til pakkeforløp
Sist faglig oppdatert: 29.08.2016
Begrunnet mistanke om blærekreft oppstår ved:
Makroskopisk hematuri: Ved makroskopisk hematuri skal pasienten undersøkes i pakkeforløp med henblikk på blæresvulst med følgende unntak:
- Klinisk cystitt hos kvinner <50 år, der hematuri opphører innen 4 uker etter antibakteriell behandling.
- Klinisk steinsykdom der stein bekreftes radiologisk og hematurien opphører etter steinbehandling.
- Blødning i direkte tilslutning til manipulering av urinveiskateter.
Pasienter med bildediagnostisk funn i nyrebekken, urinleder eller blære, eller der urincytologi gir mistanke om malignitet, skal utredes i pakkeforløp.
Mikroskopisk hematuri gir ikke begrunnet mistanke om kreft og utredes ikke i Pakkeforløp for kreft.
Mikroskopisk hematuri er her definert som minimum 2+ på urinstix på 3 prøver med 1 mnd. mellomrom eller funn av > 2 røde blodceller pr synsfelt ved stor forstørrelse i mikroskop.
Henvisning til pakkeforløp
Sist faglig oppdatert: 14.04.2015
Av henvisningen skal det fremgå tydelig hva som utløser den begrunnede mistanken om kreft samt eventuelt biopsisvar.
Henvisningen skal tydelig merkes «Pakkeforløp for blærekreft» og sendes elektronisk (klart å foretrekke) eller gjøres telefonisk (unntaksvis) etterfulgt av henvisning på papir (faks eller post).
Beslutning om henvisning ved begrunnet mistanke
Sist faglig oppdatert: 15.04.2015
Når kriteriene for henvisning til Pakkeforløp for blærekreft er oppfylt henviser fastlege, praktiserende spesialist, annen helsefaglig person med henvisningsrett eller sykehusavdeling til relevant urologisk avdeling for videre utredning eventuell behandling i pakkeforløp.
Informasjon og dialog med pasienten
Sist faglig oppdatert: 15.04.2015
Fastlege eller annen henvisende instans skal ved henvisning til pakkeforløp informere pasienten om:
- Den begrunnede mistanken om blærekreft
- Hva henvisning til pakkeforløp innebærer
Ansvarlig for henvisning
Sist faglig oppdatert: 15.04.2015
Fastlege/primærhelsetjenesten, avtalespesialist, enheter/avdelinger i eget helseforetak/sykehus, annet helseforetak, eller øvrige virksomheter kan henvise pasienter til Pakkeforløp for blærekreft i spesialisthelsetjenesten. Alle henvisninger skal sendes offentlig sykehus.
Registrering
Sist faglig oppdatert: 11.07.2016
Kode for start av Pakkeforløp for blærekreft skal registreres på dato når:
- Henvisning merket "Pakkeforløp" mottas i spesialisthelsetjenesten.
- Henvisning som oppfyller kravene til pakkeforløp, men ikke er merket "Pakkeforløp", er mottatt i spesialisthelsetjenesten.
- Begrunnet mistanke om kreft oppstår eller det påvises kreft i spesialisthelsetjenesten, og dette dokumenteres i journalen til pasienten.
Registreringen skal skje i offentlig sykehus, inkludert private ideelle sykehus. Det er vanligvis den kliniske sykehusavdeling som koder start pakkeforløp. Det skal løpende dokumenteres i pasientens journal at pasienten er inkludert i Pakkeforløp for blærekreft.
Det skal registreres:
| Kode | Kodebeskrivelse |
| A14A | Start pakkeforløp - henvisning mottatt |
Forløpstid
Sist faglig oppdatert: 30.07.2015
| Forløp | Maksimal forløpstid |
| Fra henvisning mottatt til første fremmøte utredende avdeling | 7 kalenderdager |
Risikogrupper
Sist faglig oppdatert: 14.04.2015
Røyking og arbeid med aromatiske aminer og benzenderivater gir økt risiko for blærekreft.
Mistanke
Sist faglig oppdatert: 15.04.2015
Klinisk mistanke om kreft i blære oppstår ved følgende symptomer alene eller i kombinasjon:
- Blod i urinen
- Smerter i blæreregionen
- Palpabel oppfylling i mage
Risiko for kreft i blæren ved synlig blod i urinen er mellom 10–34 prosent avhengig av alder og andre symptomer. Synlig blod i urinen er et symptom hos 80–90 prosent av alle nyoppdagede tilfeller av kreft i blæren. Ikke-synlig blod i urinen er ikke forbundet med samme risiko for kreft i blæren. Ved ikke-synlig blod i urinen sammen med smerter i blæreregionen og/eller vannlatingsplager, er risikoen for kreft i urinveiene rundt 10 prosent hos pasienter over 40 år. I disse tilfeller foreligger begrunnet mistanke om kreft i blæren.
Filterfunksjon
Sist faglig oppdatert: 14.04.2015
Pasienter som oppfyller kriteriene for mistanke om blærekreft kan utredes hos fastlegen i samarbeid med bildediagnostisk avdeling og eventuelt praktiserende spesialist i urologi eller på urologisk avdeling med CT-urografi og cystoskopi. Denne utredningen inngår da i filterfunksjonen før eventuell inklusjon i pakkeforløp.
Begrunnet mistanke - kriterier for henvisning til pakkeforløp
Sist faglig oppdatert: 29.08.2016
Begrunnet mistanke om blærekreft oppstår ved:
Makroskopisk hematuri: Ved makroskopisk hematuri skal pasienten undersøkes i pakkeforløp med henblikk på blæresvulst med følgende unntak:
- Klinisk cystitt hos kvinner <50 år, der hematuri opphører innen 4 uker etter antibakteriell behandling.
- Klinisk steinsykdom der stein bekreftes radiologisk og hematurien opphører etter steinbehandling.
- Blødning i direkte tilslutning til manipulering av urinveiskateter.
Pasienter med bildediagnostisk funn i nyrebekken, urinleder eller blære, eller der urincytologi gir mistanke om malignitet, skal utredes i pakkeforløp.
Mikroskopisk hematuri gir ikke begrunnet mistanke om kreft og utredes ikke i Pakkeforløp for kreft.
Mikroskopisk hematuri er her definert som minimum 2+ på urinstix på 3 prøver med 1 mnd. mellomrom eller funn av > 2 røde blodceller pr synsfelt ved stor forstørrelse i mikroskop.
Henvisning til pakkeforløp
Sist faglig oppdatert: 14.04.2015
Av henvisningen skal det fremgå tydelig hva som utløser den begrunnede mistanken om kreft samt eventuelt biopsisvar.
Henvisningen skal tydelig merkes «Pakkeforløp for blærekreft» og sendes elektronisk (klart å foretrekke) eller gjøres telefonisk (unntaksvis) etterfulgt av henvisning på papir (faks eller post).
Beslutning om henvisning ved begrunnet mistanke
Sist faglig oppdatert: 15.04.2015
Når kriteriene for henvisning til Pakkeforløp for blærekreft er oppfylt henviser fastlege, praktiserende spesialist, annen helsefaglig person med henvisningsrett eller sykehusavdeling til relevant urologisk avdeling for videre utredning eventuell behandling i pakkeforløp.
Informasjon og dialog med pasienten
Sist faglig oppdatert: 15.04.2015
Fastlege eller annen henvisende instans skal ved henvisning til pakkeforløp informere pasienten om:
- Den begrunnede mistanken om blærekreft
- Hva henvisning til pakkeforløp innebærer
Ansvarlig for henvisning
Sist faglig oppdatert: 15.04.2015
Fastlege/primærhelsetjenesten, avtalespesialist, enheter/avdelinger i eget helseforetak/sykehus, annet helseforetak, eller øvrige virksomheter kan henvise pasienter til Pakkeforløp for blærekreft i spesialisthelsetjenesten. Alle henvisninger skal sendes offentlig sykehus.
Registrering
Sist faglig oppdatert: 11.07.2016
Kode for start av Pakkeforløp for blærekreft skal registreres på dato når:
- Henvisning merket "Pakkeforløp" mottas i spesialisthelsetjenesten.
- Henvisning som oppfyller kravene til pakkeforløp, men ikke er merket "Pakkeforløp", er mottatt i spesialisthelsetjenesten.
- Begrunnet mistanke om kreft oppstår eller det påvises kreft i spesialisthelsetjenesten, og dette dokumenteres i journalen til pasienten.
Registreringen skal skje i offentlig sykehus, inkludert private ideelle sykehus. Det er vanligvis den kliniske sykehusavdeling som koder start pakkeforløp. Det skal løpende dokumenteres i pasientens journal at pasienten er inkludert i Pakkeforløp for blærekreft.
Det skal registreres:
| Kode | Kodebeskrivelse |
| A14A | Start pakkeforløp - henvisning mottatt |
Forløpstid
Sist faglig oppdatert: 30.07.2015
| Forløp | Maksimal forløpstid |
| Fra henvisning mottatt til første fremmøte utredende avdeling | 7 kalenderdager |
Utredning av blærekreft
Utredning
Sist faglig oppdatert: 29.08.2016
Utredningsprogrammet ved begrunnet mistanke om blærekreft omfatter:
- Kartlegging av annen relevant sykehistorie, med medikament-anamnese
- Cystoskopi
- Eventuelt CT-undersøkelse av urinveier og eventuelt av lunger og abdomen
Ved innkalling til utredning i Pakkeforløp for blærekreft bookes pasienten til poliklinisk konsultasjon med cystoskopi.
Resultatet av poliklinisk cystoskopi avgjør videre forløp:
- Funn av tumor i blæren eller inkonklusiv cystoskopi: Pasienten planlegges for operasjon TUR-B/ cystoskopi i bedøvelse med fjernelse/biopsi av tumor og det tas stilling til videre bildediagnostikk.
Radiologisk undersøkelse:
- Ved klinisk aggressiv tumor tas CT-thorax-abdomen-bekken med senserie (CT-urografi) av øvre urinveier. Ved kontraindikasjoner mot CT med kontrast eller mistanke om nedvekst i urinrør overveies MR. Bildediagnostikk bør være utført før TURB.
- Ved klinisk lite aggressiv tumor (singel, <2cm og stilket tumor) tas CT med kontrast vurderes. Ved kontraindikasjoner mot CT med kontrast avventes bildediagnostikk.
- Normal cystoskopi: Det tas CT-urografi med kontrast for å utelukke sykdom i øvre urinveier og pasienten får ny avtale for å få svar på undersøkelsen og eventuelt avslutning av pakkeforløp
- Ved patologisk funn, som ikke er kreft i blæren (eksempel kreft i nyre, nyrestein, blærestein) ved bildediagnostikk og/eller cystoskopi, planlegges det videre forløp for den individuelle pasient. Pakkeforløpet avsluttes hvis det ikke påvises kreft.
Fastsettelse av diagnose og stadieinndeling
Sist faglig oppdatert: 29.08.2016
Når histologisvar foreligger og hvis det er påvist kreft i urinblære, skal diagnose og stadium basert på histologi avklares. Ytterligere utredning utføres, CT thorax-abdomen-bekken for pasienter med høygradige og infiltrerende svulster, og eventuelt CT med kontrast for pasienter med lavgradige ikke-infiltrerende svulster. Endelig samlet klinisk stadium for svulsten fastsettes etter sammenstilling av all informasjon. Dette danner grunnlag for anbefalt videre behandling.
Ved henvisning til spesialavdeling ved for eksempel regionssykehus kan stadium og anbefalt behandling bli revidert etter ny vurdering i MDT-møte og eventuelt nye supplerende undersøkelser bli rekvirert.
Støttebehandling og sykepleie
Sist faglig oppdatert: 16.04.2015
Det gis kompletterende informasjon om undersøkelser og behandling, gjerne skriftlig. Sykepleier forestår forberedelsessamtale i avdelingen om planlagt pasientforløp, ernæring, tidlig mobilisering, smertebehandling, samt samtale ved utskriving fra sykehuset med plan for oppfølging.
Informasjon og dialog med pasienten
Pasienten skal ha samtale om planlagt behandling med lege etter at utredning er ferdig og klinisk beslutning om behandling tatt. Anbefaling om videre behandling fattes ofte, men ikke alltid i MDT-møte.
- Ved lavgradig og ikke infiltrerende (<cT1) tumor gis anbefaling om behandling av opererende/ konsulterende kirurg, eventuelt etter kollegial konsultasjon. Unntak er ved raskt tilbakevendende lavgradige forandringer som ikke responderer på instillasjonsbehandling eller ved palliative problemstillinger, der behandling bør diskuteres i MDT-møte.
- Ved høygradig og infiltrerende (≥cT1) svulst, vurderes anbefalt videre behandling i MDT-møte. Alle avdelinger eller spesialister som driver utredning av blærekreft skal være tilknyttet et tverrfaglig møte. Krever videre behandling henvisning til annet sykehus, vil denne avdeling gi endelig anbefaling etter fornyet vurdering i MDT.
Pasienten tilbys også en samtale med en behovskartlegging som går utover selve kreftbehandlingen, jf. Pakkeforløp hjem for pasienter med kreft.
Klinisk beslutning
Sist faglig oppdatert: 28.02.2017
Beslutning om anbefalt behandling tas primært i et tverrfaglig møte/MDT-møte, men kan unntaksvis tas uten et slikt tverrfaglig møte. Endelig beslutning om behandling tas i samråd med pasienten. Pasient og fastlege eller annen henvisende lege skal informeres om beslutningen.
Ansvarlig
Sist faglig oppdatert: 15.04.2015
Ansvaret for endelig beslutning om behandling tas av behandlende lege i samråd med pasienten. I hele forløpet tilstrebes kontinuitet i kontakt med forløpskoordinator, lege og annet helsepersonell.
Registrering
Sist faglig oppdatert: 28.02.2017
Utredning start
Pasientens første fremmøte til utredning i Pakkeforløp for blærekreft skal registreres i pasientadministrativt system. Første fremmøte kan være:
a. sykehus (poliklinikk, innleggelse eller bildediagnostisk undersøkelse)
b. oppmøte hos avtalespesialist
Hvis avtalespesialist er gitt en rolle i utredning og eventuell behandling av pasientene i dette pakkeforløpet, må tilsvarende registrering og rapportering til NPR gjøres. Sykehuset har ansvar for at denne kodingen skjer.
Det skal registreres:
| Kode | Kodebeskrivelse |
| A14S | Utredning start – første fremmøte |
Overføring til annet helseforetak/sykehus
Er en pasient i pakkeforløp og overføres til et annet helseforetak/sykehus for videre utredning eller start av behandling, kodes:
| Kode | Kodebeskrivelse |
| A14O | Overført til et annet helseforetak/sykehus |
Koden brukes når ansvaret for pasienten overføres mellom sykehusene. Koding for overføring av pasient mellom helseforetak/sykehus registreres på dagen henvisning (brev, faks, telefon, elektronisk) oversendes. Koden skal ikke brukes hvis pasienten kun henvises til en spesiell undersøkelse, eller for å innhente et råd, uten at behandlingsansvaret overføres mellom helseforetak/sykehus.
Klinisk beslutning
Når utredningen er ferdig, og det er tatt beslutning om sykdomstilstand og om pasientens behandling (i de tilfeller det er påvist kreft i blære eller overveiende sannsynlig kreft i blære), skal avdelingen registrere en av følgende koder:
| Kode | Kodebeskrivelse |
| A14CK | Klinisk beslutning - Påvist kreft i blære eller overveiende sannsynlig kreft i blære og behandling besluttet |
| A14CM | Klinisk beslutning - Påvist eller mistanke om annen kreftsykdom |
| A14CA | Klinisk beslutning - Påvist eller mistanke om annen sykdom enn kreft |
| A14CI | Klinisk beslutning - Ikke påvist sykdom |
Registrering skjer fortrinnsvis når endelig beslutning om behandling tas i samråd med pasienten.
Forløpstid
Sist faglig oppdatert: 30.04.2015
| Forløp | Maksimal forløpstid |
| Fra første fremmøte i utredende avdeling til avsluttet utredning (beslutning tas) | 25 kalenderdager |
Utredning
Sist faglig oppdatert: 29.08.2016
Utredningsprogrammet ved begrunnet mistanke om blærekreft omfatter:
- Kartlegging av annen relevant sykehistorie, med medikament-anamnese
- Cystoskopi
- Eventuelt CT-undersøkelse av urinveier og eventuelt av lunger og abdomen
Ved innkalling til utredning i Pakkeforløp for blærekreft bookes pasienten til poliklinisk konsultasjon med cystoskopi.
Resultatet av poliklinisk cystoskopi avgjør videre forløp:
- Funn av tumor i blæren eller inkonklusiv cystoskopi: Pasienten planlegges for operasjon TUR-B/ cystoskopi i bedøvelse med fjernelse/biopsi av tumor og det tas stilling til videre bildediagnostikk.
Radiologisk undersøkelse:
- Ved klinisk aggressiv tumor tas CT-thorax-abdomen-bekken med senserie (CT-urografi) av øvre urinveier. Ved kontraindikasjoner mot CT med kontrast eller mistanke om nedvekst i urinrør overveies MR. Bildediagnostikk bør være utført før TURB.
- Ved klinisk lite aggressiv tumor (singel, <2cm og stilket tumor) tas CT med kontrast vurderes. Ved kontraindikasjoner mot CT med kontrast avventes bildediagnostikk.
- Normal cystoskopi: Det tas CT-urografi med kontrast for å utelukke sykdom i øvre urinveier og pasienten får ny avtale for å få svar på undersøkelsen og eventuelt avslutning av pakkeforløp
- Ved patologisk funn, som ikke er kreft i blæren (eksempel kreft i nyre, nyrestein, blærestein) ved bildediagnostikk og/eller cystoskopi, planlegges det videre forløp for den individuelle pasient. Pakkeforløpet avsluttes hvis det ikke påvises kreft.
Fastsettelse av diagnose og stadieinndeling
Sist faglig oppdatert: 29.08.2016
Når histologisvar foreligger og hvis det er påvist kreft i urinblære, skal diagnose og stadium basert på histologi avklares. Ytterligere utredning utføres, CT thorax-abdomen-bekken for pasienter med høygradige og infiltrerende svulster, og eventuelt CT med kontrast for pasienter med lavgradige ikke-infiltrerende svulster. Endelig samlet klinisk stadium for svulsten fastsettes etter sammenstilling av all informasjon. Dette danner grunnlag for anbefalt videre behandling.
Ved henvisning til spesialavdeling ved for eksempel regionssykehus kan stadium og anbefalt behandling bli revidert etter ny vurdering i MDT-møte og eventuelt nye supplerende undersøkelser bli rekvirert.
Støttebehandling og sykepleie
Sist faglig oppdatert: 16.04.2015
Det gis kompletterende informasjon om undersøkelser og behandling, gjerne skriftlig. Sykepleier forestår forberedelsessamtale i avdelingen om planlagt pasientforløp, ernæring, tidlig mobilisering, smertebehandling, samt samtale ved utskriving fra sykehuset med plan for oppfølging.
Informasjon og dialog med pasienten
Pasienten skal ha samtale om planlagt behandling med lege etter at utredning er ferdig og klinisk beslutning om behandling tatt. Anbefaling om videre behandling fattes ofte, men ikke alltid i MDT-møte.
- Ved lavgradig og ikke infiltrerende (<cT1) tumor gis anbefaling om behandling av opererende/ konsulterende kirurg, eventuelt etter kollegial konsultasjon. Unntak er ved raskt tilbakevendende lavgradige forandringer som ikke responderer på instillasjonsbehandling eller ved palliative problemstillinger, der behandling bør diskuteres i MDT-møte.
- Ved høygradig og infiltrerende (≥cT1) svulst, vurderes anbefalt videre behandling i MDT-møte. Alle avdelinger eller spesialister som driver utredning av blærekreft skal være tilknyttet et tverrfaglig møte. Krever videre behandling henvisning til annet sykehus, vil denne avdeling gi endelig anbefaling etter fornyet vurdering i MDT.
Pasienten tilbys også en samtale med en behovskartlegging som går utover selve kreftbehandlingen, jf. Pakkeforløp hjem for pasienter med kreft.
Klinisk beslutning
Sist faglig oppdatert: 28.02.2017
Beslutning om anbefalt behandling tas primært i et tverrfaglig møte/MDT-møte, men kan unntaksvis tas uten et slikt tverrfaglig møte. Endelig beslutning om behandling tas i samråd med pasienten. Pasient og fastlege eller annen henvisende lege skal informeres om beslutningen.
Ansvarlig
Sist faglig oppdatert: 15.04.2015
Ansvaret for endelig beslutning om behandling tas av behandlende lege i samråd med pasienten. I hele forløpet tilstrebes kontinuitet i kontakt med forløpskoordinator, lege og annet helsepersonell.
Registrering
Sist faglig oppdatert: 28.02.2017
Utredning start
Pasientens første fremmøte til utredning i Pakkeforløp for blærekreft skal registreres i pasientadministrativt system. Første fremmøte kan være:
a. sykehus (poliklinikk, innleggelse eller bildediagnostisk undersøkelse)
b. oppmøte hos avtalespesialist
Hvis avtalespesialist er gitt en rolle i utredning og eventuell behandling av pasientene i dette pakkeforløpet, må tilsvarende registrering og rapportering til NPR gjøres. Sykehuset har ansvar for at denne kodingen skjer.
Det skal registreres:
| Kode | Kodebeskrivelse |
| A14S | Utredning start – første fremmøte |
Overføring til annet helseforetak/sykehus
Er en pasient i pakkeforløp og overføres til et annet helseforetak/sykehus for videre utredning eller start av behandling, kodes:
| Kode | Kodebeskrivelse |
| A14O | Overført til et annet helseforetak/sykehus |
Koden brukes når ansvaret for pasienten overføres mellom sykehusene. Koding for overføring av pasient mellom helseforetak/sykehus registreres på dagen henvisning (brev, faks, telefon, elektronisk) oversendes. Koden skal ikke brukes hvis pasienten kun henvises til en spesiell undersøkelse, eller for å innhente et råd, uten at behandlingsansvaret overføres mellom helseforetak/sykehus.
Klinisk beslutning
Når utredningen er ferdig, og det er tatt beslutning om sykdomstilstand og om pasientens behandling (i de tilfeller det er påvist kreft i blære eller overveiende sannsynlig kreft i blære), skal avdelingen registrere en av følgende koder:
| Kode | Kodebeskrivelse |
| A14CK | Klinisk beslutning - Påvist kreft i blære eller overveiende sannsynlig kreft i blære og behandling besluttet |
| A14CM | Klinisk beslutning - Påvist eller mistanke om annen kreftsykdom |
| A14CA | Klinisk beslutning - Påvist eller mistanke om annen sykdom enn kreft |
| A14CI | Klinisk beslutning - Ikke påvist sykdom |
Registrering skjer fortrinnsvis når endelig beslutning om behandling tas i samråd med pasienten.
Forløpstid
Sist faglig oppdatert: 30.04.2015
| Forløp | Maksimal forløpstid |
| Fra første fremmøte i utredende avdeling til avsluttet utredning (beslutning tas) | 25 kalenderdager |
Behandling av blærekreft
Hovedgruppet av behandlingsforløp
Sist faglig oppdatert: 15.04.2015
I dette avsnittet omtales behandling av kreft i blæren med opprinnelse i blærens slimhinne (urotheliale tumorer). Disse utgjør over 95 prosent av alle svulster i blæren. Retningslinjene er hentet fra Nasjonalt handlingsprogram for diagnostikk, behandling og oppfølging av blærekreft som finnes på Helsedirektoratets nettsider. Svulster av annen opprinnelse i blæren behandles etter nasjonalt handlingsprogram og ved sjeldne former etter beste dokumenterte praksis.
Pasienter med ikke-invasive svulster i blæren vil i rundt 85–90 prosent av tilfellene være ferdigbehandlet etter TUR-B (TransUrethral Reseksjon av Blære). Pasienten vil deretter følge et kontrollforløp med gjentatte cystoskopier og eventuelt skyllebehandlinger med cellegift for å forebygge tilbakefall. De resterende 10–15 prosent av pasientene med CIS (carcinoma in situ – flate kreftforstadier i slimhinnen) og Ta høygradige svulster, behandles primært med intravesikal skylling med BCG (Bacillus Calmette Guerin – tuberkulosevaksine). Noen få pasienter skal bare observeres.
Også pasienter som kun har overfladisk invasive svulster i bindevevet (cT1) kan være ferdigbehandlet uten radikal kirurgi. Det vil hos disse pasientene som regel være indisert med en ny planlagt TUR-B etter rundt 2–6 uker, samt skyllebehandling. Pasienter som har gjennomgått TUR-B, påbegynner behandling med mitomycin eller BCG rundt fire uker etter TUR-B. Tidligere start øker risiko for infeksjon og bivirkningene er betydelige.
Det antas at mer enn halvparten av pasientene med blærekreft ikke er ferdigbehandlet etter første TUR-B. De fleste vil kun trenge fornyet TUR-B på grunn av ikke-infiltrerende tilbakefall. Noen pasienter ved behandlingssvikt på BCG og pasienter med muskelinfiltrerende sykdom vil trenge radikal cystektomi, stråleterapi eller kjemoterapi. For en del av pasientene vil det ikke være mulig å tilby en potensiell kurativ behandling, men livsforlengende og lindrende behandling. Dette dreier seg om medikamentell behandling med cytostatika og/eller strålebehandling. Forøvrig vises det til handlingsprogrammet.
De hyppigst oppståtte komplikasjoner
Sist faglig oppdatert: 15.04.2015
Komplikasjoner ved TUR-B
- Blæreperforasjon med nødvendig kortvarig kateterbehandling etter prosedyren eller åpen operasjon
- Postoperativ blødning med akutt fornyet transurethral operasjon for å stanse blødningen
- Blærebetennelse med behov for antibiotikabehandling
Komplikasjoner ved BCG-behandling
- Lokale cystittsymptomer i form av dysuri, pollakisuri og blod i urinen
- Generell sykdomsfølelse
- Influensalignende symptomer på behandlingsdagen
- Temperatur > 38,5 ses hos de fleste etter 2–3 behandlinger
Symptomene forsvinner spontant etter et par døgn, men kan i noen tilfeller nødvendiggjøre innleggelse i sykehus.
Komplikasjoner ved Mitomycin intravesikalt
- Svie ved vannlating og hyppig vannlating, går som regel over i løpet av 1–2 dager
- Utslett i håndflatene og omkring kjønnsorganene
Komplikasjoner ved cystektomi
- Mortaliteten ved inngrepet er under to prosent
- Rundt 70 prosent av komplikasjonene er knyttet til urinavledningen
- Mer enn halvparten av pasientene opplever komplikasjoner, mest vanlig er infeksjoner som kan behandles medikamentelt
- Reoperasjon kan være nødvendig i det postoperative forløp og ved senfølger og problemer med urinavledningen
- Senfølger kan være metaboliske eller funksjonelle problemer. Reoperasjon kan bli nødvendig
- Komplikasjoner og senfølger avhenger delvis av type urinavledning. Spesifikt for urostomi er blant annet lekkasje, bandasjeringsproblemer, parastomihernie og hudproblemer. Spesifikt for neoblære er blant annet retensjon, striktur ved urethra-anastomosen og inkontinens
- En stor andel av pasientene opplever problemer med tretthet, ernæring, seksualitet og endret kroppsbilde i det postoperative forløp
Komplikasjoner ved stråleterapi
- Svie ved vannlatning
- Hyppig vannlatning
- Smerter i blæren
- Irritasjon i endetarmen
- Diare
- Magesmerter
- Problemer med å holde på avføringen
- Rødme av huden
- Kvalme
- Tretthet og vekttap
Bivirkningene oppstår tidligst en til to uker etter start av stråleterapi og avtar som oftest to til fire uker etter avsluttet behandling. Bivirkningene kan som regel behandles tilfredsstillende med medisiner.
Komplikasjoner ved kjemoterapi
- Trettet
- Nedsatt appetitt
- Nedsatt immunforsvar
- Påvirkning av antall av blodplater
- Hårtap
- Påvirkning av følenerver
- Påvirkning av nyrefunksjon
De første dager etter kjemoterapibehandling er pasienten som regel påvirket av behandlingen. I den resterende tiden mellom behandlingene er plagene for mange mindre og de kan leve tilnærmet som normalt.
Støttebehandling og sykepleie
Sist faglig oppdatert: 26.07.2016
TUR-kirurgi skal foregå i avdeling hvor det også er pleiekompetanse på postoperativt skyllekateter og instillasjonsbehandling.
Radikal cystektomi med urinavledning er et omfattende kirurgisk inngrep med >60 prosent mindre alvorlige og >15 prosent mer alvorlige komplikasjoner. Inngrepet stiller derfor strenge krav til tverrfaglig kompetanse med kliniske spesialister, uroterapeut, stomisykepleier og fysioterapeut, samt skriftlige prosedyrer og rutiner. Det vil også tidvis være behov for samarbeidende medisinske spesialiteter, blant annet infeksjonsmedisin, intervensjonsradiologi og intensivmedisin.
Pårørendes behov for informasjon skal også imøtekommes og nødvendige tiltak iverksettes.
Rehabilitering
Sist faglig oppdatert: 15.04.2015
Behandlende lege skal vurdere den enkelte pasients behov for rehabilitering og oppfølging så tidlig som mulig i behandlingsforløpet. Ved behov for rehabilitering skal behandlende lege sammen med pasienten vurdere aktuelle tiltak og hvor tiltaket best kan iverksettes. Fastlegen skal informeres om denne vurderingen.
Rehabilitering etter cystektomi foregår i all hovedsak i hjemmet og i primærhelsetjenesten.
Informasjon og dialog med pasienten
Når alle undersøkelsessvar foreligger og disse er vurdert, skal det gjennomføres en samtale med pasienten og eventuelt pårørende om behandlingsmuligheter og behandlingstilbud. Videre drøftes tidsperspektivet i behandlingstilbudet, mulige bivirkninger, risiko for komplikasjoner og konsekvenser hvis pasienten ikke ønsker den anbefalte behandlingen. I samtalen avklares pasientens forventninger til forløpet, og pasientens livssituasjon, eventuell engstelse, ressurser, behov og ønsker avdekkes. Pasienten oppfordres til å ha en pårørende/ledsager med til samtalen.
Radikal kirurgi ved blærekreft er omfattende behandling med potensielt store livskvalitetsmessige konsekvenser, blant annet fare for lekkasje, impotens og endret kroppsbilde. Dette må veies mot belastning ved langvarig oppfølging og risiko for progresjon av sykdommen under konservativ oppfølging. Grundig informasjon og god dialog med pasienten er derfor vesentlig ved valg av behandling, særlig der det ikke er påvist muskelinfiltrasjon, men progresjonsrisiko er klart økt.
Pasienten tilbys også en samtale med en behovskartlegging som går utover selve kreftbehandlingen, jf. Pakkeforløp hjem for pasienter med kreft.
Ansvarlig
Sist faglig oppdatert: 15.04.2015
Behandling med TUR-B bør skje i avdeling med spesialist i urologi, og knyttet til et tverrfaglig team med nødvendige spesialister innen patologi og radiologi.
Endelig beslutning om radikal behandling krever at det i MDT-møtet også inngår onkolog i tillegg til urolog, radiolog, patolog og forløpskoordinator.
Registrering
Sist faglig oppdatert: 28.02.2017
Når beslutning om behandling er tatt, skal pasienten settes opp til behandling innen de angitte forløpstider. På første behandlingsdag skal kode for behandling registreres. Dette gjelder både om behandlingen regnes som hovedbehandling, eller som neoadjuvant behandling. Ved overvåking uten behandling eller ingen behandling, skal registreringen av denne beslutningen kodes på dato for samtale med pasienten. Følgende koder skal benyttes:
| Kode | Kodebeskrivelse |
| A14FK | Behandling start – Kirurgisk behandling |
| A14FM | Behandling start – Medikamentell behandling |
| A14FS | Behandling start – Strålebehandling |
| A14FL | Behandling start – Symptomlindrende behandling |
| A14FO | Behandling start – Overvåking uten behandling |
| A14FI | Behandling start – Ingen behandling |
Kode for kirurgisk behandling benyttes ved radikal kirurgisk primærbehandling, enten dette er TUR-B eller cystektomi.
Dersom pakkeforløp avbrytes ved at pasienten ikke ønsker ytterligere utredning eller behandling/utredning eller behandling ønskes i utlandet eller ved privat klinikk (når denne ikke er en definert del av pakkeforløpet)/eller ved død skal avdelingen registrere:
| Kode | Kodebeskrivelse |
| A14X | Avslutning av pakkeforløp |
Koden registreres når det tas beslutning om at Pakkeforløp for blærekreft avbrytes.
Forløpstid
Sist faglig oppdatert: 23.07.2015
| Forløpsbeskrivelse | Behandling | Forløpstid |
| Fra avsluttet utredning til start behandling | Kirurgisk behandling | 14 kalenderdager |
| Fra avsluttet utredning til start behandling | Medikamentell behandling | 14 kalenderdager |
| Fra avsluttet utredning til start behandling | Strålebehandling | 14 kalenderdager |
Hovedgruppet av behandlingsforløp
Sist faglig oppdatert: 15.04.2015
I dette avsnittet omtales behandling av kreft i blæren med opprinnelse i blærens slimhinne (urotheliale tumorer). Disse utgjør over 95 prosent av alle svulster i blæren. Retningslinjene er hentet fra Nasjonalt handlingsprogram for diagnostikk, behandling og oppfølging av blærekreft som finnes på Helsedirektoratets nettsider. Svulster av annen opprinnelse i blæren behandles etter nasjonalt handlingsprogram og ved sjeldne former etter beste dokumenterte praksis.
Pasienter med ikke-invasive svulster i blæren vil i rundt 85–90 prosent av tilfellene være ferdigbehandlet etter TUR-B (TransUrethral Reseksjon av Blære). Pasienten vil deretter følge et kontrollforløp med gjentatte cystoskopier og eventuelt skyllebehandlinger med cellegift for å forebygge tilbakefall. De resterende 10–15 prosent av pasientene med CIS (carcinoma in situ – flate kreftforstadier i slimhinnen) og Ta høygradige svulster, behandles primært med intravesikal skylling med BCG (Bacillus Calmette Guerin – tuberkulosevaksine). Noen få pasienter skal bare observeres.
Også pasienter som kun har overfladisk invasive svulster i bindevevet (cT1) kan være ferdigbehandlet uten radikal kirurgi. Det vil hos disse pasientene som regel være indisert med en ny planlagt TUR-B etter rundt 2–6 uker, samt skyllebehandling. Pasienter som har gjennomgått TUR-B, påbegynner behandling med mitomycin eller BCG rundt fire uker etter TUR-B. Tidligere start øker risiko for infeksjon og bivirkningene er betydelige.
Det antas at mer enn halvparten av pasientene med blærekreft ikke er ferdigbehandlet etter første TUR-B. De fleste vil kun trenge fornyet TUR-B på grunn av ikke-infiltrerende tilbakefall. Noen pasienter ved behandlingssvikt på BCG og pasienter med muskelinfiltrerende sykdom vil trenge radikal cystektomi, stråleterapi eller kjemoterapi. For en del av pasientene vil det ikke være mulig å tilby en potensiell kurativ behandling, men livsforlengende og lindrende behandling. Dette dreier seg om medikamentell behandling med cytostatika og/eller strålebehandling. Forøvrig vises det til handlingsprogrammet.
De hyppigst oppståtte komplikasjoner
Sist faglig oppdatert: 15.04.2015
Komplikasjoner ved TUR-B
- Blæreperforasjon med nødvendig kortvarig kateterbehandling etter prosedyren eller åpen operasjon
- Postoperativ blødning med akutt fornyet transurethral operasjon for å stanse blødningen
- Blærebetennelse med behov for antibiotikabehandling
Komplikasjoner ved BCG-behandling
- Lokale cystittsymptomer i form av dysuri, pollakisuri og blod i urinen
- Generell sykdomsfølelse
- Influensalignende symptomer på behandlingsdagen
- Temperatur > 38,5 ses hos de fleste etter 2–3 behandlinger
Symptomene forsvinner spontant etter et par døgn, men kan i noen tilfeller nødvendiggjøre innleggelse i sykehus.
Komplikasjoner ved Mitomycin intravesikalt
- Svie ved vannlating og hyppig vannlating, går som regel over i løpet av 1–2 dager
- Utslett i håndflatene og omkring kjønnsorganene
Komplikasjoner ved cystektomi
- Mortaliteten ved inngrepet er under to prosent
- Rundt 70 prosent av komplikasjonene er knyttet til urinavledningen
- Mer enn halvparten av pasientene opplever komplikasjoner, mest vanlig er infeksjoner som kan behandles medikamentelt
- Reoperasjon kan være nødvendig i det postoperative forløp og ved senfølger og problemer med urinavledningen
- Senfølger kan være metaboliske eller funksjonelle problemer. Reoperasjon kan bli nødvendig
- Komplikasjoner og senfølger avhenger delvis av type urinavledning. Spesifikt for urostomi er blant annet lekkasje, bandasjeringsproblemer, parastomihernie og hudproblemer. Spesifikt for neoblære er blant annet retensjon, striktur ved urethra-anastomosen og inkontinens
- En stor andel av pasientene opplever problemer med tretthet, ernæring, seksualitet og endret kroppsbilde i det postoperative forløp
Komplikasjoner ved stråleterapi
- Svie ved vannlatning
- Hyppig vannlatning
- Smerter i blæren
- Irritasjon i endetarmen
- Diare
- Magesmerter
- Problemer med å holde på avføringen
- Rødme av huden
- Kvalme
- Tretthet og vekttap
Bivirkningene oppstår tidligst en til to uker etter start av stråleterapi og avtar som oftest to til fire uker etter avsluttet behandling. Bivirkningene kan som regel behandles tilfredsstillende med medisiner.
Komplikasjoner ved kjemoterapi
- Trettet
- Nedsatt appetitt
- Nedsatt immunforsvar
- Påvirkning av antall av blodplater
- Hårtap
- Påvirkning av følenerver
- Påvirkning av nyrefunksjon
De første dager etter kjemoterapibehandling er pasienten som regel påvirket av behandlingen. I den resterende tiden mellom behandlingene er plagene for mange mindre og de kan leve tilnærmet som normalt.
Støttebehandling og sykepleie
Sist faglig oppdatert: 26.07.2016
TUR-kirurgi skal foregå i avdeling hvor det også er pleiekompetanse på postoperativt skyllekateter og instillasjonsbehandling.
Radikal cystektomi med urinavledning er et omfattende kirurgisk inngrep med >60 prosent mindre alvorlige og >15 prosent mer alvorlige komplikasjoner. Inngrepet stiller derfor strenge krav til tverrfaglig kompetanse med kliniske spesialister, uroterapeut, stomisykepleier og fysioterapeut, samt skriftlige prosedyrer og rutiner. Det vil også tidvis være behov for samarbeidende medisinske spesialiteter, blant annet infeksjonsmedisin, intervensjonsradiologi og intensivmedisin.
Pårørendes behov for informasjon skal også imøtekommes og nødvendige tiltak iverksettes.
Rehabilitering
Sist faglig oppdatert: 15.04.2015
Behandlende lege skal vurdere den enkelte pasients behov for rehabilitering og oppfølging så tidlig som mulig i behandlingsforløpet. Ved behov for rehabilitering skal behandlende lege sammen med pasienten vurdere aktuelle tiltak og hvor tiltaket best kan iverksettes. Fastlegen skal informeres om denne vurderingen.
Rehabilitering etter cystektomi foregår i all hovedsak i hjemmet og i primærhelsetjenesten.
Informasjon og dialog med pasienten
Når alle undersøkelsessvar foreligger og disse er vurdert, skal det gjennomføres en samtale med pasienten og eventuelt pårørende om behandlingsmuligheter og behandlingstilbud. Videre drøftes tidsperspektivet i behandlingstilbudet, mulige bivirkninger, risiko for komplikasjoner og konsekvenser hvis pasienten ikke ønsker den anbefalte behandlingen. I samtalen avklares pasientens forventninger til forløpet, og pasientens livssituasjon, eventuell engstelse, ressurser, behov og ønsker avdekkes. Pasienten oppfordres til å ha en pårørende/ledsager med til samtalen.
Radikal kirurgi ved blærekreft er omfattende behandling med potensielt store livskvalitetsmessige konsekvenser, blant annet fare for lekkasje, impotens og endret kroppsbilde. Dette må veies mot belastning ved langvarig oppfølging og risiko for progresjon av sykdommen under konservativ oppfølging. Grundig informasjon og god dialog med pasienten er derfor vesentlig ved valg av behandling, særlig der det ikke er påvist muskelinfiltrasjon, men progresjonsrisiko er klart økt.
Pasienten tilbys også en samtale med en behovskartlegging som går utover selve kreftbehandlingen, jf. Pakkeforløp hjem for pasienter med kreft.
Ansvarlig
Sist faglig oppdatert: 15.04.2015
Behandling med TUR-B bør skje i avdeling med spesialist i urologi, og knyttet til et tverrfaglig team med nødvendige spesialister innen patologi og radiologi.
Endelig beslutning om radikal behandling krever at det i MDT-møtet også inngår onkolog i tillegg til urolog, radiolog, patolog og forløpskoordinator.
Registrering
Sist faglig oppdatert: 28.02.2017
Når beslutning om behandling er tatt, skal pasienten settes opp til behandling innen de angitte forløpstider. På første behandlingsdag skal kode for behandling registreres. Dette gjelder både om behandlingen regnes som hovedbehandling, eller som neoadjuvant behandling. Ved overvåking uten behandling eller ingen behandling, skal registreringen av denne beslutningen kodes på dato for samtale med pasienten. Følgende koder skal benyttes:
| Kode | Kodebeskrivelse |
| A14FK | Behandling start – Kirurgisk behandling |
| A14FM | Behandling start – Medikamentell behandling |
| A14FS | Behandling start – Strålebehandling |
| A14FL | Behandling start – Symptomlindrende behandling |
| A14FO | Behandling start – Overvåking uten behandling |
| A14FI | Behandling start – Ingen behandling |
Kode for kirurgisk behandling benyttes ved radikal kirurgisk primærbehandling, enten dette er TUR-B eller cystektomi.
Dersom pakkeforløp avbrytes ved at pasienten ikke ønsker ytterligere utredning eller behandling/utredning eller behandling ønskes i utlandet eller ved privat klinikk (når denne ikke er en definert del av pakkeforløpet)/eller ved død skal avdelingen registrere:
| Kode | Kodebeskrivelse |
| A14X | Avslutning av pakkeforløp |
Koden registreres når det tas beslutning om at Pakkeforløp for blærekreft avbrytes.
Forløpstid
Sist faglig oppdatert: 23.07.2015
| Forløpsbeskrivelse | Behandling | Forløpstid |
| Fra avsluttet utredning til start behandling | Kirurgisk behandling | 14 kalenderdager |
| Fra avsluttet utredning til start behandling | Medikamentell behandling | 14 kalenderdager |
| Fra avsluttet utredning til start behandling | Strålebehandling | 14 kalenderdager |
Oppfølging og kontroll av blærekreft
Kontroll
Sist faglig oppdatert: 15.04.2015
Kontrollopplegget for pasienter som kun får utført TUR-B, eventuelt supplert med instillasjonsbehandling med cytostatika- eller BCG-skylling, avhenger av sykdommens risiko for tilbakefall og progresjon. Kontrollene består av cystoskopi, som kan suppleres med cytologi og CT-urografi. Frekvensen for de ulike risikogruppene er beskrevet i Nasjonalt handlingsprogram for diagnostikk, behandling og oppfølging av blærekreft. Alle TUR-B-pasienter med positiv histologi kontrolleres med cystoskopi etter tre måneder for å avdekke eventuell resttumor.
Også pasienter som er behandlet med blæresparende radikal-behandling som stråling og/eller kjemoterapi skal følges med cystoskopier.
Pasienter som er radikalbehandlet følges opp med tanke på tilbakefall i operasjonsområdet, spredning og nye svulster i resterende slimhinne i nyrebekken, urinleder, og urinrør. Oppfølgingen vil i all hovedsak være klinisk undersøkelse, bildediagnostikk med CT og eventuelt MR, PET-CT og cytologi. Blodprøver inngår blant annet med kontroll av nyrefunksjon.
Pasienter som har fått nytt avløp for urin må følges opp av urolog, uroterapeut, og stomisykepleier. Palliative pasienter med utbredt sykdom eller spredning vil som oftest trenge oppfølging av onkolog.
Anbefalt kontrollopplegg for de ulike pasientgruppene fremgår av Nasjonalt handlingsprogram for diagnostikk, behandling og oppfølging av blærekreft.
Ansvarlig
Sist faglig oppdatert: 01.08.2016
Pasienter som ikke har gjennomgått radikal behandling skal normalt følges opp ved lokal urologisk avdeling, eventuelt hos praktiserende spesialist. Behandlende spesialavdeling har ansvar for å legge opp oppfølgingsprogrammet for radikalt behandlede pasienter, eventuelt med involvering av samarbeidende lokal avdeling. Oppfølgingen vil avhenge noe av risiko for residiv og type urinavledning.
Informasjon og dialog med pasienten
Sist faglig oppdatert: 01.08.2016
Ved utskrivningssamtale med pasient og eventuelt pårørende forberedes pasienten på hva han/hun kan forvente seg etter utskrivelsen, og det informeres om hvor pasienten kan henvende seg ved eventuelle problemer. Pasient og pårørende orienteres om kontrollopplegg, hensikt, hvilke undersøkelser som gjøres og tidsforløp.
Videre bør pasienten informeres om vanlige fysiske og eventuelt psykiske reaksjoner som kan oppstå etter kreftbehandling.
Fastlegen har en koordinerende og sentral rolle etter at pasienten er skrevet ut fra sykehus og mellom sykehusopphold.
Ved mistanke om tilbakefall hos pasient som har gjennomgått kurativ behandling skal pasienten informeres om dette, samt hvordan videre utredning planlegges. Ansvaret for informasjon til pasienten og for start av relevant utredning vil være den instans/avdeling som har ansvaret for pasienten på dette tidspunkt.
Støttebehandling og sykepleie
Sist faglig oppdatert: 01.08.2016
Pasientens sykdomsspesifikke problemer skal vurderes individuelt og tiltak iverksettes for å ivareta konsekvenser av sykdom og behandling som har innvirkning på grunnleggende behov. Pårørendes behov for informasjon skal også imøtekommes og nødvendige tiltak iverksettes.
Håndtering av tilbakefall
Sist faglig oppdatert: 29.08.2016
Ved tilbakefall av kreftsykdom (lokalt eller regionalt residiv, eller fjernmetastaser) etter tidligere avsluttet behandling henvises pasienten ikke til nytt pakkeforløp. Imidlertid må pasienten ivaretas etter de samme prinsipper som er i pakkeforløpene. Ved mistanke om nyoppstått kreft skal derimot pasienten henvises til nytt pakkeforløp.
Mistanke om tilbakefall av sykdom etter tidligere gjennomført kurativ behandling kan oppstå både ved kontroll på sykehus og ved oppfølging/kontakt hos fastlege. Er det svært usikkert om tilbakefall/metastaser kommer fra tidligere blærekreft, kan pasienten henvises Pakkeforløp for metastaser med ukjent utgangspunkt. Sykehuset skal iverksette utredning og behandling etter retningslinjer skissert i de nasjonale handlingsprogram og med de tidsfrister som er beskrevet i det aktuelle Pakkeforløp for kreft.
Rehabilitering
Sist faglig oppdatert: 26.07.2016
Tilbud om informasjon fra ernæringsfysiolog, fysioterapeut, sexolog eller andre relevante fagpersoner vurderes individuelt.
Palliasjon
Sist faglig oppdatert: 26.07.2016
Palliative tiltak er sentrale for en del pasienter. Den palliative innsats retter seg mot belastende symptomer på grunn av sykdom eller behandling.
Kontroll
Sist faglig oppdatert: 15.04.2015
Kontrollopplegget for pasienter som kun får utført TUR-B, eventuelt supplert med instillasjonsbehandling med cytostatika- eller BCG-skylling, avhenger av sykdommens risiko for tilbakefall og progresjon. Kontrollene består av cystoskopi, som kan suppleres med cytologi og CT-urografi. Frekvensen for de ulike risikogruppene er beskrevet i Nasjonalt handlingsprogram for diagnostikk, behandling og oppfølging av blærekreft. Alle TUR-B-pasienter med positiv histologi kontrolleres med cystoskopi etter tre måneder for å avdekke eventuell resttumor.
Også pasienter som er behandlet med blæresparende radikal-behandling som stråling og/eller kjemoterapi skal følges med cystoskopier.
Pasienter som er radikalbehandlet følges opp med tanke på tilbakefall i operasjonsområdet, spredning og nye svulster i resterende slimhinne i nyrebekken, urinleder, og urinrør. Oppfølgingen vil i all hovedsak være klinisk undersøkelse, bildediagnostikk med CT og eventuelt MR, PET-CT og cytologi. Blodprøver inngår blant annet med kontroll av nyrefunksjon.
Pasienter som har fått nytt avløp for urin må følges opp av urolog, uroterapeut, og stomisykepleier. Palliative pasienter med utbredt sykdom eller spredning vil som oftest trenge oppfølging av onkolog.
Anbefalt kontrollopplegg for de ulike pasientgruppene fremgår av Nasjonalt handlingsprogram for diagnostikk, behandling og oppfølging av blærekreft.
Ansvarlig
Sist faglig oppdatert: 01.08.2016
Pasienter som ikke har gjennomgått radikal behandling skal normalt følges opp ved lokal urologisk avdeling, eventuelt hos praktiserende spesialist. Behandlende spesialavdeling har ansvar for å legge opp oppfølgingsprogrammet for radikalt behandlede pasienter, eventuelt med involvering av samarbeidende lokal avdeling. Oppfølgingen vil avhenge noe av risiko for residiv og type urinavledning.
Informasjon og dialog med pasienten
Sist faglig oppdatert: 01.08.2016
Ved utskrivningssamtale med pasient og eventuelt pårørende forberedes pasienten på hva han/hun kan forvente seg etter utskrivelsen, og det informeres om hvor pasienten kan henvende seg ved eventuelle problemer. Pasient og pårørende orienteres om kontrollopplegg, hensikt, hvilke undersøkelser som gjøres og tidsforløp.
Videre bør pasienten informeres om vanlige fysiske og eventuelt psykiske reaksjoner som kan oppstå etter kreftbehandling.
Fastlegen har en koordinerende og sentral rolle etter at pasienten er skrevet ut fra sykehus og mellom sykehusopphold.
Ved mistanke om tilbakefall hos pasient som har gjennomgått kurativ behandling skal pasienten informeres om dette, samt hvordan videre utredning planlegges. Ansvaret for informasjon til pasienten og for start av relevant utredning vil være den instans/avdeling som har ansvaret for pasienten på dette tidspunkt.
Støttebehandling og sykepleie
Sist faglig oppdatert: 01.08.2016
Pasientens sykdomsspesifikke problemer skal vurderes individuelt og tiltak iverksettes for å ivareta konsekvenser av sykdom og behandling som har innvirkning på grunnleggende behov. Pårørendes behov for informasjon skal også imøtekommes og nødvendige tiltak iverksettes.
Håndtering av tilbakefall
Sist faglig oppdatert: 29.08.2016
Ved tilbakefall av kreftsykdom (lokalt eller regionalt residiv, eller fjernmetastaser) etter tidligere avsluttet behandling henvises pasienten ikke til nytt pakkeforløp. Imidlertid må pasienten ivaretas etter de samme prinsipper som er i pakkeforløpene. Ved mistanke om nyoppstått kreft skal derimot pasienten henvises til nytt pakkeforløp.
Mistanke om tilbakefall av sykdom etter tidligere gjennomført kurativ behandling kan oppstå både ved kontroll på sykehus og ved oppfølging/kontakt hos fastlege. Er det svært usikkert om tilbakefall/metastaser kommer fra tidligere blærekreft, kan pasienten henvises Pakkeforløp for metastaser med ukjent utgangspunkt. Sykehuset skal iverksette utredning og behandling etter retningslinjer skissert i de nasjonale handlingsprogram og med de tidsfrister som er beskrevet i det aktuelle Pakkeforløp for kreft.
Rehabilitering
Sist faglig oppdatert: 26.07.2016
Tilbud om informasjon fra ernæringsfysiolog, fysioterapeut, sexolog eller andre relevante fagpersoner vurderes individuelt.
Palliasjon
Sist faglig oppdatert: 26.07.2016
Palliative tiltak er sentrale for en del pasienter. Den palliative innsats retter seg mot belastende symptomer på grunn av sykdom eller behandling.
Forløpstider i pakkeforløp for blærekreft
Sist faglig oppdatert: 09.07.2015
Tabellen viser forløpstidene i pakkeforløpet.
Forløpstidene er en rettesnor. Fortsatt er det lovmessige grunnlaget pasientrettighetsloven § 2-2 og forskrift om prioritering av helsetjenester.
| Forløpsbeskrivelse | Forløpstid | |
| Fra henvisning mottatt til første fremmøte utredende avdeling | 7 kalenderdager | |
| Fra første fremmøte i utredende avdeling til avsluttet utredning (beslutning tas) | 25 kalenderdager | |
| Fra avsluttet utredning til start behandling | Kirurgisk behandling | 14 kalenderdager |
| Fra avsluttet utredning til start behandling | Medikamentell behandling | 14 kalenderdager |
| Fra avsluttet utredning til start behandling | Strålebehandling | 14 kalenderdager |
| Fra henvisning mottatt til start behandling | Kirurgisk behandling | 46 kalenderdager |
| Fra henvisning mottatt til start behandling | Medikamentell behandling | 46 kalenderdager |
| Fra henvisning mottatt til start behandling | Strålebehandling | 46 kalenderdager |
Registrering av koder i pakkeforløp for blærekreft
Pakkeforløp start
Sist faglig oppdatert: 26.07.2016
Kode for start av Pakkeforløp for blærekreft skal registreres på dato når:
- Henvisning merket "Pakkeforløp" mottas i spesialisthelsetjenesten.
- Henvisning som oppfyller kravene til pakkeforløp, men ikke er merket "Pakkeforløp", er mottatt i spesialisthelsetjenesten.
- Begrunnet mistanke om kreft oppstår eller det påvises kreft i spesialisthelsetjenesten, og dette dokumenteres i journalen til pasienten.
Registreringen skal skje i offentlig sykehus, inkludert private ideelle sykehus. Det er vanligvis den kliniske sykehusavdeling som koder start pakkeforløp. Det skal løpende dokumenteres i pasientens journal at pasienten er inkludert i Pakkeforløp for blærekreft.
Det skal registreres:
| Kode | Kodebeskrivelse |
| A14A | Start pakkeforløp - henvisning mottatt |
Utredning start
Sist faglig oppdatert: 26.07.2016
Pasientens første fremmøte til utredning i Pakkeforløp for blærekreft skal registreres i pasientadministrativt system. Første fremmøte kan være:
a. sykehus (poliklinikk, innleggelse eller bildediagnostisk undersøkelse)
b. oppmøte hos avtalespesialist
Hvis avtalespesialist er gitt en rolle i utredning og eventuell behandling av pasientene i dette pakkeforløpet, må tilsvarende registrering og rapportering til NPR gjøres. Sykehuset har ansvar for at denne kodingen skjer.
Det skal registreres:
| Kode | Kodebeskrivelse |
| A14S | Utredning start – første fremmøte |
Overføring til annet helseforetak/sykehus
Sist faglig oppdatert: 26.07.2016
Er en pasient i pakkeforløp og overføres til et annet helseforetak/sykehus for videre utredning eller start av behandling, kodes:
| Kode | Kodebeskrivelse |
| A14O | Overført til et annet helseforetak/sykehus |
Koden brukes når ansvaret for pasienten overføres mellom sykehusene. Koding for overføring av pasient mellom helseforetak/sykehus registreres på dagen henvisning (brev, faks, telefon, elektronisk) oversendes. Koden skal ikke brukes hvis pasienten kun henvises til en spesiell undersøkelse, eller for å innhente et råd, uten at behandlingsansvaret overføres mellom helseforetak/sykehus.
Klinisk beslutning
Sist faglig oppdatert: 28.02.2017
Når utredningen er ferdig, og det er tatt beslutning om sykdomstilstand og om pasientens behandling (i de tilfeller det er påvist kreft i blære eller overveiende sannsynlig kreft i blære), skal avdelingen registrere en av følgende koder:
| Kode | Kodebeskrivelse |
| A14CK | Klinisk beslutning - Påvist kreft i blære eller overveiende sannsynlig kreft i blære og behandling besluttet |
| A14CM | Klinisk beslutning - Påvist eller mistanke om annen kreftsykdom |
| A14CA | Klinisk beslutning - Påvist eller mistanke om annen sykdom enn kreft |
| A14CI | Klinisk beslutning - Ikke påvist sykdom |
Registrering skjer fortrinnsvis når endelig beslutning om behandling tas i samråd med pasienten.
Behandling start
Sist faglig oppdatert: 29.08.2016
Når beslutning om behandling er tatt, skal pasienten settes opp til behandling innen de angitte forløpstider. På første behandlingsdag skal kode for behandling registreres. Dette gjelder både om behandlingen regnes som hovedbehandling, eller som neoadjuvant behandling. Hvis det dreier seg om overvåking uten behandling eller ingen behandling, skal registreringen av denne beslutningen kodes på dato for samtale med pasienten.
Følgende koder skal benyttes:
| Kode | Kodebeskrivelse |
| A14FK | Behandling start - Kirurgisk behandling |
| A14FM | Behandling start - Medikamentell behandling |
| A14FS | Behandling start - Strålebehandling |
| A14FL | Behandling start - Symptomlindrende behandling |
| A14FO | Behandling start - Overvåking uten behandling |
| A14FI | Behandling start - Ingen behandling |
Kode for kirurgisk behandling benyttes ved radikal kirurgisk primærbehandling, enten dette er TUR-B eller cystektomi.
Pakkeforløp slutt
Sist faglig oppdatert: 28.02.2017
Dersom pakkeforløp avbrytes ved at pasienten ikke ønsker ytterligere utredning eller behandling/utredning eller behandling ønskes i utlandet eller ved privat klinikk (når denne ikke er en definert del av pakkeforløpet)/eller ved død skal avdelingen registrere:
| Kode | Kodebeskrivelse |
| A14X | Avslutning av pakkeforløp |
Koden registreres når det tas beslutning om at Pakkeforløp for blærekreft avbrytes.
Pakkeforløp start
Sist faglig oppdatert: 26.07.2016
Kode for start av Pakkeforløp for blærekreft skal registreres på dato når:
- Henvisning merket "Pakkeforløp" mottas i spesialisthelsetjenesten.
- Henvisning som oppfyller kravene til pakkeforløp, men ikke er merket "Pakkeforløp", er mottatt i spesialisthelsetjenesten.
- Begrunnet mistanke om kreft oppstår eller det påvises kreft i spesialisthelsetjenesten, og dette dokumenteres i journalen til pasienten.
Registreringen skal skje i offentlig sykehus, inkludert private ideelle sykehus. Det er vanligvis den kliniske sykehusavdeling som koder start pakkeforløp. Det skal løpende dokumenteres i pasientens journal at pasienten er inkludert i Pakkeforløp for blærekreft.
Det skal registreres:
| Kode | Kodebeskrivelse |
| A14A | Start pakkeforløp - henvisning mottatt |
Utredning start
Sist faglig oppdatert: 26.07.2016
Pasientens første fremmøte til utredning i Pakkeforløp for blærekreft skal registreres i pasientadministrativt system. Første fremmøte kan være:
a. sykehus (poliklinikk, innleggelse eller bildediagnostisk undersøkelse)
b. oppmøte hos avtalespesialist
Hvis avtalespesialist er gitt en rolle i utredning og eventuell behandling av pasientene i dette pakkeforløpet, må tilsvarende registrering og rapportering til NPR gjøres. Sykehuset har ansvar for at denne kodingen skjer.
Det skal registreres:
| Kode | Kodebeskrivelse |
| A14S | Utredning start – første fremmøte |
Overføring til annet helseforetak/sykehus
Sist faglig oppdatert: 26.07.2016
Er en pasient i pakkeforløp og overføres til et annet helseforetak/sykehus for videre utredning eller start av behandling, kodes:
| Kode | Kodebeskrivelse |
| A14O | Overført til et annet helseforetak/sykehus |
Koden brukes når ansvaret for pasienten overføres mellom sykehusene. Koding for overføring av pasient mellom helseforetak/sykehus registreres på dagen henvisning (brev, faks, telefon, elektronisk) oversendes. Koden skal ikke brukes hvis pasienten kun henvises til en spesiell undersøkelse, eller for å innhente et råd, uten at behandlingsansvaret overføres mellom helseforetak/sykehus.
Klinisk beslutning
Sist faglig oppdatert: 28.02.2017
Når utredningen er ferdig, og det er tatt beslutning om sykdomstilstand og om pasientens behandling (i de tilfeller det er påvist kreft i blære eller overveiende sannsynlig kreft i blære), skal avdelingen registrere en av følgende koder:
| Kode | Kodebeskrivelse |
| A14CK | Klinisk beslutning - Påvist kreft i blære eller overveiende sannsynlig kreft i blære og behandling besluttet |
| A14CM | Klinisk beslutning - Påvist eller mistanke om annen kreftsykdom |
| A14CA | Klinisk beslutning - Påvist eller mistanke om annen sykdom enn kreft |
| A14CI | Klinisk beslutning - Ikke påvist sykdom |
Registrering skjer fortrinnsvis når endelig beslutning om behandling tas i samråd med pasienten.
Behandling start
Sist faglig oppdatert: 29.08.2016
Når beslutning om behandling er tatt, skal pasienten settes opp til behandling innen de angitte forløpstider. På første behandlingsdag skal kode for behandling registreres. Dette gjelder både om behandlingen regnes som hovedbehandling, eller som neoadjuvant behandling. Hvis det dreier seg om overvåking uten behandling eller ingen behandling, skal registreringen av denne beslutningen kodes på dato for samtale med pasienten.
Følgende koder skal benyttes:
| Kode | Kodebeskrivelse |
| A14FK | Behandling start - Kirurgisk behandling |
| A14FM | Behandling start - Medikamentell behandling |
| A14FS | Behandling start - Strålebehandling |
| A14FL | Behandling start - Symptomlindrende behandling |
| A14FO | Behandling start - Overvåking uten behandling |
| A14FI | Behandling start - Ingen behandling |
Kode for kirurgisk behandling benyttes ved radikal kirurgisk primærbehandling, enten dette er TUR-B eller cystektomi.
Pakkeforløp slutt
Sist faglig oppdatert: 28.02.2017
Dersom pakkeforløp avbrytes ved at pasienten ikke ønsker ytterligere utredning eller behandling/utredning eller behandling ønskes i utlandet eller ved privat klinikk (når denne ikke er en definert del av pakkeforløpet)/eller ved død skal avdelingen registrere:
| Kode | Kodebeskrivelse |
| A14X | Avslutning av pakkeforløp |
Koden registreres når det tas beslutning om at Pakkeforløp for blærekreft avbrytes.
Om pakkeforløpet
Sist faglig oppdatert: 28.09.2016
Nasjonal kreftstrategi 2013-2017 er ett av fem hovedmål for kreftomsorgen: «Norge skal bli et foregangsland for gode pasientforløp». Standardiserte pasientforløp, Pakkeforløp for kreft, skal bidra til å heve kvaliteten på norsk kreftomsorg og legge grunnlaget for mer forutsigbarhet for pasientene.
Videre er målet å bedre samhandling mellom fastlegene og spesialisthelsetjenesten, mellom helseforetakene og internt i det enkelte foretak. Innføring av Pakkeforløp for kreft skal bidra til rask diagnostikk og behandling uten ikke-medisinsk begrunnet ventetid slik at pasientene opplever et helhetlig, godt organisert og forutsigbart forløp.
Helsedirektoratet fikk i februar 2014 i oppdrag fra Helse- og omsorgsdepartementet å utarbeide Pakkeforløp for kreft og diagnoseveiledere for fastlegene etter modell fra Danmark. Helsedirektoratet har i samarbeid med 21 arbeidsgrupper med til sammen rundt 200 fagpersoner fra helseforetakene, fastleger og brukere utarbeidet 28 pakkeforløp for kreft , diagnoseveiledere, kodeveiledere og pasientinformasjon. Pakkeforløpsbeskrivelser, diagnoseveiledere, kodeveiledere og pasientinformasjon er gjennomgått og revidert i 2016 av Helsedirektoratet, i samarbeid med fagmiljøene og pasientorganisasjoner.
Pakkeforløpene er nasjonale standardiserte pasientforløp som er faglig baserte og normgivende. Pakkeforløpene er basert på de nasjonale handlingsprogrammene med retningslinjer for diagnostikk, behandling og oppfølging av kreft.
Med utgangspunkt i pakkeforløpet skal et individuelt forløp for hver enkelt pasient tilrettelegges. Målgruppen for beskrivelsene av pakkeforløp er primært helsepersonell, ledere, administratorer og beslutningstakere på ulike nivåer i helsetjenesten, og eventuelt andre.
Helsedirektoratet vil takke alle som har bidratt i arbeidet.
Bjørn Guldvog
Helsedirektør
Arbeidsgruppens sammensetning
- Christian Beisland (leder), urolog, Helse Bergen
- Daniel Heinrich, onkolog, Akershus universitetssykehus
- David Thomas Davidsson, urolog, Helse Bergen
- Erik Skaaheim Haug, urolog, Sykehuset i Vestfold
- Lars Reiseter, radiolog, Helse Bergen
- Rolf Wahlqvist, urolog, Oslo universitetssykehus
- Sverre Langørgen, radiolog, St. Olavs Hospital
- Nicolai Wessel, urolog, Oslo universitetssykehus
- Samer Al-Saad, patolog, Universitetssykehuset Nord-Norge
- Elin Wahlberg Hjellset, sykepleier/koordinator, Helse Stavanger
- Bodil Aasvang Olsen, allmennpraktiker/fastlege
- Tore Johan Brevik, brukerrepresentant, blærekreftforeningen
- Audun Grotterød, brukerrepresentant, nyrekreftforeningen









