Hjerneslag
Introduksjon til pakkeforløp hjerneslag
Sist faglig oppdatert: 17.03.2022
Generelt om hjerneslag
I Norge rammes ca. 12 000 mennesker av hjerneslag hvert år. Nasjonal faglig retningslinje for behandling og rehabilitering av hjerneslag blir utgitt av Helsedirektoratet og denne retningslinjen danner kunnskapsgrunnlaget for pakkeforløpet. Retningslinjen ble utgitt for første gang i 2010, og en delvis revidert utgave ble publisert i desember 2017.
Generelt om pakkeforløp hjerneslag
Pakkeforløp hjerneslag fase 1 ble etablert fra februar 2018 og inkluderte målepunkt fram til ankomst slagenheten og eventuell henvisning til spesialisert rehabilitering. Pakkeforløp hjerneslag fase 2 ble publisert november 2019. Resultatet blir et mer komplett pakkeforløp som starter ved debut av hjerneslaget og følger forløpet både i spesialisthelsetjenesten og den kommunale helse- og omsorgstjenesten med registrering av sentrale målepunkt fram til 3 måneder etter hjerneslaget.
Prehospitalt forløp, akutt innleggelse og utredning bør skje raskt og ikke forsinkes av innregistreringer i pakkeforløpet. Innregistrering skjer foreløpig manuelt, og derfor først når pasienten er ankommet slagenheten og den initiale utredning/vurdering konkluderer med sannsynlig hjerneslag. På dette tidspunktet innhentes de aktuelle målepunktene fra de prehospitale tjenesters kontakt med pasienten og fra sykehusets initiale kontakt med og utredning av pasienten. Det videre forløpet planlegges ut ifra pasientens status og de målepunktene som finnes i oppfølgingen fram til kontrollen ca. 3 måneder etter debut.
En av de store utfordringene for å tilby slagrammede et godt pasientforløp er å identifisere det tilbudet som er til størst nytte etter utskrivning fra slagenheten, og at pasienten får tilbudet raskt etter at videre forløp er bestemt. En forutsetning for å gjøre gode valg for det videre forløpet er å gjennomføre en grundig tverrfaglig vurdering i slagenheten. Det er utarbeidet hjelpemidler/skjemaer som bør brukes i denne tverrfaglige vurderingen og en tabell som kan veilede I valget mellom de ulike forløp og rehabiliteringstilbud. Målet er å identifisere de pasientene som sannsynligvis vil ha forventet nytte av rehabiliteringstiltak og de som etter den initiale tverrfaglige vurderingen ikke har behov for eller ikke forventes å ha nytte av rehabiliteringen.
I pakkeforløpet har vi valgt fortrinnsvis å bruke begrepet "forventet nytte av rehabilitering" fremfor "rehabiliteringspotensial".
Hovedforløpene er:
- Oppfølging uten forventet nytte av rehabilitering, gjelder pasientene med store funksjonsnedsettelser
- Oppfølging uten i initialt rehabiliteringsbehov eller forventet nytte av rehabilitering, gjelder pasienter med små funksjonsnedsettelser.
- Oppfølging med rehabiliteringstilbud i spesialisthelsetjenesten
- Oppfølging med rehabiliteringstilbud i samarbeid mellom spesialist og kommune helsetjenesten via et tidlig støttet utskrivningsteam
- Oppfølging med rehabilitering i den kommunal helse- og omsorgstjenesten.
Med utgangspunkt i pakkeforløpet skal et individuelt forløp for hver enkelt pasient tilrettelegges. I tillegg til en konkret medisinskfaglig vurdering av behovet for utredning og behandling, skal det tas hensyn til pasientens ønsker og individuelle situasjon, som for eksempel alder, komorbiditet og komplikasjoner.
Det skjematiske pakkeforløpet viser at det kan være aktuelt og ofte er aktuelt med overgang fra et hovedforløp til et annet. For eksempel vil de fleste pasienter som initialt mottar rehabilitering i spesialisthelsetjenesten, senere ha behov for kommunal rehabilitering og/eller oppfølging. Det må også presiseres at pasienter som initialt vurderes til ikke å ha et rehabiliteringsbehov eller en forventet nytte av rehabilitering bør revurderes av fastlege eller tilsynslege i forløpet, ofte i samarbeid med annet rehabiliteringspersonell i kommunens helse- og omsorgstjeneste, og eventuelt henvises til spesialisthelsetjenesten for en ny vurdering.
Pakkeforløpet avsluttes som hovedregel ved en 3 måneders kontroll i spesialisthelsetjenesten der det er anbefalt en grundig vurdering og, ved behov, en bred tverrfaglig vurdering, for å gi et grunnlag for den videre oppfølgingen som vanligvis vil finne sted i den kommunale helse- og omsorgstjenesten.
Målsetningen med pakkeforløp hjerneslag
- Godt organiserte, helhetlige og forutsigbare pasientforløp
- Unngå unødige ikke- medisinsk begrunnede forsinkelser i utredning, diagnostikk, behandling og rehabilitering
- Likeverdig tilbud til pasienter og pårørende uavhengig av hvor i landet de bor
- God informasjon og økt brukermedvirkning og brukertilfredshet
Forløpet skal være individuelt tilpasset pasientens totale situasjon og behov. God informasjon og forutsigbarhet for pasient og pårørende skal sikres gjennom hele forløpet.
Hvem som skal inkluderes i pakkeforløp hjerneslag
Alle pasienter som etter den initiale diagnostiske evaluering i slagenhet vurderes til å ha et akutt hjerneslag eller sterk mistanke om akutt hjerneslag, er aktuelle for inklusjon i pakkeforløpet. For de få sykehus som ikke har noen definert slagenhet, bør den avdeling som behandler pasienter med akutt hjerneslag, utføre de oppgaver som i dette pakkeforløpet er tildelt slagenheten.
Når pasienten skal inkluderes i pakkeforløp hjerneslag
På det tidspunktet i slagenheten når den initiale diagnostiske evalueringen har konkludert med akutt hjerneslag eller sterk mistanke om akutt hjerneslag, skal pasienten innregistreres i første del av det elektroniske skjema til Norsk hjerneslagregister som omhandler pakkeforløp. Med dette er de inkludert i pakkeforløpet. Dette var operativt fra februar 2018. Innregistrering av prehospitale målepunkter og målepunkter under slagenhetsbehandling, bør skje så raskt som mulig og senest innen utskriving eller 7 kalenderdager etter innleggelse i slagenhet. Målepunktene skal registreres inn i Norsk hjerneslagregister der alle disse aktuelle variablene er merket med "Pakkeforløp".
Alle aktuelle målepunkt i pakkeforløpet skal fylles ut. Ikke alle målepunktene vil være aktuelle for alle pasienter.
For pasienter med symptomvarighet over 24 timer ved innleggelse sykehus, er det ikke hensiktsmessig å registrere inn målepunkter før ankomst slagenheten bortsett fra to tidspunkter:
- symptomdebut
- "innleggelsestidspunkt i sykehus"
Den videre innregistrering for disse pasientene vil være fra og med målepunktet "ankomst slagenhet", og deretter er det neste aktuelle målepunkt for disse pasientene være «tverrfaglig funksjonsvurdering for å avgjøre/beslutte videre forløp (med eller uten rehabilitering)».
Hvilke pasienter som senere skal ekskluderes fra pakkeforløpet
Pasienter hvor hjerneslagdiagnosen senere blir avkreftet skal ekskluderes fra pakkeforløpet. Dette gjøres ved en avkrysning i elektronisk skjema for pakkeforløp i Norsk Hjerneslagregister.
Pakkeforløp hjerneslag – akutt fase
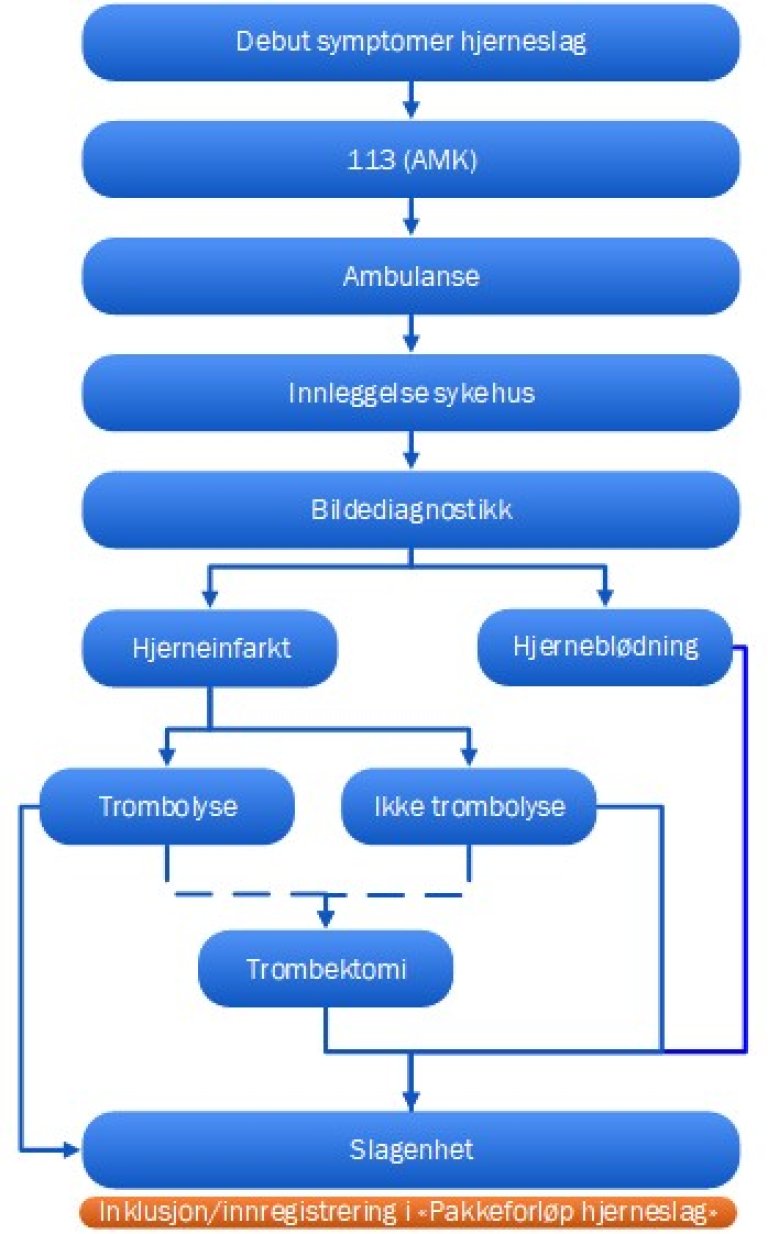
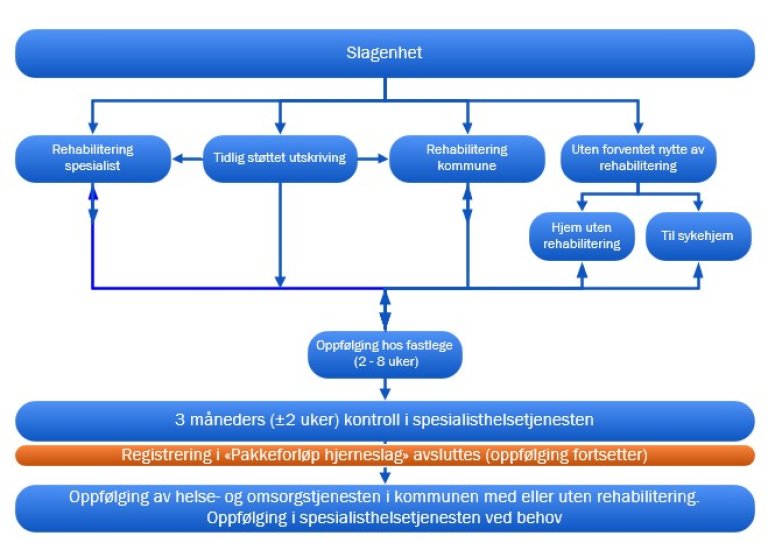
Pakkeforløp hjerneslag – oppfølging og rehabilitering
Innregistrering av målepunkter i det akutte forløpet, skjer i hovedsak skje via Norsk hjerneslagregister, men i samarbeid med NPR. En del av de prehospitale målepunkter og målepunkter etter utskrivning fra slagenheten forutsetter bruk av data fra Akutt medisinsk informasjonssystem (AMIS) og det nye Kommunalt pasient register (KPR), og det arbeides med å utvikle gode løsninger her.
Innregistreringen er obligatorisk og det forutsettes at sykehusene og kommunale aktører prioriterer ressurser til dette.
Helsepersonell, ledere/administratorer og beslutningstakere både i sykehus og i de regionale helseforetak og kommuner vil fortløpende kunne ta ut egne åpne on-line rapporter med resultater på tider og måloppnåelse fra NHR på deres hjemmeside, i tillegg til fra helsenorge.no. Rapportene ligger åpne og vil dermed også være tilgjengelig for pasienter, pårørende og andre interesserte.
Innregistrering av målepunktene i det videre forløpet skjer ved bruk av administrative koder, diagnose koder og prosedyrekoder i spesialisthelsetjeneste i tillegg til IPLOS koder (Individbasert helse- og omsorgsstatistikk) og KUHR (Kontroll og utbetaling av helserefusjoner) opplysninger fra kommunen. Foreløpig vil resultater fra 2020 og 2021 publiseres i en årlig rapport fra Norsk pasientregister (NPR) som vil gjøre en sammenstilling av de ulike data som tjenesten registrerer inn i NPR, KPR og Norsk hjerneslagregister
Koordinering i pakkeforløp – en balansegang mellom standardisering og individuell tilrettelegging
Det legges til grunn at en god del pasienter som får oppfølging gjennom pakkeforløp hjerneslag har "behov for langvarige og koordinerte tjenester". Oppfølgingen gjennom pakkeforløp vil dermed også understøttes av lovbestemmelsene om individuell plan og koordinator. Disse bestemmelsene klargjør rettigheter for pasientene og gir samtidig rammer for tjenestenes arbeid med å sikre et helhetlig, koordinert og individuelt tilpasset tjenestetilbud. Oppfølging gjennom pakkeforløp må ivareta balansen mellom standardisering og individuell tilrettelegging.
I veileder om rehabilitering og habilitering, individuell plan og koordinator og i veileder om oppfølging av personer med store og sammensatte behov beskrives koordinatorrollen. Ved utdyping av denne rollen for pasienter som følges opp gjennom pakkeforløp, kan det være nødvendig å tilføye elementer i det standardiserte pasientforløpet. Det kan eksempelvis være nødvendig å avklare roller og ansvar knyttet til registreringer samt logistikk i overgangen mellom spesialisthelsetjenesten og kommunene.
Helse- og omsorgsdepartementet har gitt føringer for forholdet mellom pakkeforløpskoordinering og bestemmelsene om individuell plan og koordinator både i høringsnotat og Innst. 49L (2015-2016) om kontaktlege i sykehus og i et notat om "Pakkeforløp hjem" av 23.mai 2018. Ut fra disse dokumentene legges følgende til grunn:
- Utvikling av pakkeforløp bør i størst mulig grad bygge på eksisterende regelverk, strukturer og pågående utviklingsarbeid. Primærhelsetjenesten vektlegger diagnoseuavhengig tilnærming, men de første måneder etter et hjerneslag, er det dokumentasjon for at pasienter med hjerneslag bør ha en diagnosespesifikk tilnærming. Dette fordi slagpasienter har spesielle behov når det gjelder rehabilitering, forhindring av komplikasjoner og sekundærforebygging. Derfor er pakkeforløp hjerneslag etablert som en diagnosespesifikk tilnærming frem til 3 mnd. For videre oppfølging, vil primærhelsetjenestens tilnærming være mer adekvat. herunder primærhelsetjenestemeldingens vektlegging av diagnoseuavhengig tilnærming.
- For pasienter og brukere med behov for langvarige og koordinerte tjenester må koordinering i pakkeforløp oppfylle rettigheter og plikter i regelverk for individuell plan og koordinator.
Eksempler på relevante krav er:
- Pasient og brukers samtykke
- Èn av pasientens/brukerens tjenesteytere oppnevnes som koordinator. Pasientens/brukerens ønske skal vektlegges ved valg av koordinator.
- Sikre helhetlig tilnærming.
- Innhold og funksjon i koordinatorrollen er i samsvar med lov, forskrift og veileder.
- Sikre samarbeid og brukermedvirkning.
Koordinerende enhet – både i helseforetak og kommuner - har lovpålagt overordnet ansvar for individuell plan og for oppnevning, opplæring og veiledning av koordinator, og bør være en viktig aktør i utvikling av rutiner for pakkeforløp både internt og på tvers av tjenestenivåene.
Retningslinjer for samarbeidet mellom nivåene skal beskrives i delavtale 2 i de lovpålagte samarbeidsavtalene.
Det må etableres samarbeid med fastlegen, som har det medisinskfaglige koordineringsansvaret for pasienter på sin liste.
Overgangen fra slagenhet til rehabilitering, og koordineringen av aktørene under kommunal rehabilitering, er områder der god koordinering er spesielt viktig og der det trolig er store mangler per i dag. Slagenheter med godt samarbeid med oppfølgende instanser ev. ved bruk av tydelige koordinatorfunksjoner, har som regel gode og forutsigbare forløp. For pasienter hvor det er aktuelt med rehabilitering i hjemmet eller dagtilbud, er koordinering gjennom et tidlig støttet utskrivningsteam det best dokumenterte tilbud.
Pasientinformasjon
Sist faglig oppdatert: 19.10.2022
Helse- og omsorgstjenesten har som oppgave å gi pasienter som rammes av hjerneslag behandling, rehabilitering og oppfølging i henhold til Nasjonal retningslinje for behandling og rehabilitering ved hjerneslag. For å sikre at slagrammede får gode helsetjenester basert på anbefalingene i denne retningslinjen, har Helsedirektoratet utarbeidet et pasientforløp ved hjerneslag kalt «Pakkeforløp hjerneslag». Pakkeforløpet som bygger på de nasjonale retningslinje for behandling og rehabilitering ved akutt hjerneslag, baserer seg på kunnskap for aldersgruppen over 18 år.
Målet for Pakkeforløp hjerneslag
Målet for Pakkeforløp hjerneslag er å tilby et standardisert pasientforløp med en plan for diagnostikk, utredning og behandling til riktig tid, samt definere hvem som har ansvaret for de ulike deler av forløpet fra symptomdebut og fram til tre måneder etter hjerneslaget. Med utgangspunkt i dette standardiserte opplegget gjøres individuelle tilpasninger for den enkelte pasient.
Hvis du har fått et akutt hjerneslag skal du i henhold til pakkeforløpet:
- Få diagnostikk, behandling, rehabilitering og oppfølging basert på anbefalingene i Nasjonal retningslinje for behandling og rehabilitering ved hjerneslag
- Unngå å oppleve unødige forsinkelser i utredning, diagnostikk, behandling og rehabilitering
- Oppleve et likeverdig tilbud uavhengig av hvor i landet du bor
- Få god informasjon og forutsigbarhet når det gjelder hva som skal skje både i akuttfasen og etter utskrivning, inkludert etterkontrollene hos fastlege og i spesialisthelsetjenesten (sykehuset)
Informasjon om pakkeforløpet
Hvis du blir rammet av et akutt hjerneslag vil du møte pakkeforløpet før innleggelse i sykehus. Pakkeforløpet starter ved kontakt med nødtelefonen 113, eller ved annen kontakt med helsetjenesten. Deretter følger diagnostikk og akuttbehandling i ambulansetjenesten og akuttmottaket før innleggelse i slagavdelingen/slagenheten i sykehuset.
I slagenheten vil det i løpet av første uke, og alltid før utskrivning, bli gjort en grundig tverrfaglig vurdering ut fra din situasjon, for å finne det beste behandlingstilbudet for deg i det videre forløpet.
Vurderingen skal gjøres systematisk og på en standardisert måte i alle landets slagenheter for å sikre lik og god praksis. Viktige punkter vil være dine ønsker og mål, sammen med blant annet ditt funksjonsnivå før slaget, slagets alvorlighet og eventuelle komplikasjoner.
Du vil bli grundig informert om resultatet fra vurderingen av slagenheten, og om det kan forventes nytte av rehabilitering i den første tidlige fasen etter hjerneslaget. Sammen med deg vil så det videre pakkeforløpet planlegges fram til 3 måneder etter hjerneslaget.
Kartlegging/registrering av om pakkeforløpets mål oppfylles
I pakkeforløpet er det innført målepunkter for å kartlegge/registrere om behandlingstilbudene gis til riktig tid i de ulike fasene av forløpet.
Både helse- og omsorgstjenesten og du som pasient kan få informasjon om i hvilken grad pakkeforløpets krav oppfylles når det gjelder tidspunkt for ulike behandlingstilbud.
Helse- og omsorgstjenesten bør iverksette forbedringer der det er store avvik fra anbefalte behandlingstidspunkt. Du kan forvente at forløpstidene følges, men pakkeforløpets krav representerer ingen juridisk rettighet.
Pakkeforløpet avsluttes 3 måneder etter hjerneslaget
Pakkeforløp hjerneslag avsluttes 3 måneder etter hjerneslaget, og for de fleste pasienter skjer dette ved en poliklinisk kontroll i sykehuset/spesialisthelsetjenesten.
Her skal det, i samarbeid med deg, kartlegges hvilke følgetilstander slaget eventuelt har gitt, hva som kan være nyttig når det gjelder forebygging for å unngå nye hjerneslag, og i hvilken grad det eventuelt er behov for videre oppfølging, hjelpetilbud eller rehabilitering. Planer for videre tiltak skal utarbeides sammen med deg. Fastlegen din og eventuelt den kommunale helse- og omsorgstjenesten, vil få informasjon om dette. De har hovedansvaret for langtidsoppfølgingen, men ved behov kan du alltid henvises tilbake til spesialisthelsetjenesten.
Ofte vil det være nyttig at dine pårørende også er informert om pakkeforløpet og får tilgang til denne informasjonsbrosjyren i forståelse med deg.
Du kan skaffe deg mer informasjon om Pakkeforløp hjerneslag via Helsedirektoratets hjemmesider Introduksjon til pakkeforløp hjerneslag - Helsedirektoratet og om forsløpstidene på Norsk hjerneslagsregister sine hjemmesider Norsk hjerneslagregister - St. Olavs hospital (stolav.no) under "Interaktive resultater for pakkeforløp".
Pakkeforløpets ulike aktører og behandlere har også som oppgave å gi deg informasjon. Du oppfordres til å spørre hvis du lurer på noe.
Pakkeforløpet og de ulike behandlingstilbud som inngår i forløpet er framstilt i figurene 1 og 2, og alle ledd har tidskrav til tilbudene de har ansvaret for.

Figur 1. Pakkeforløp fra symptomdebut og til slagenheten

Skjematisk oversikt
Skjematisk oversikt over pakkeforløp hjerneslag
Sist faglig oppdatert: 17.03.2022
Figur 1: Pakkeforløp fra symptomdebut til innlagt slagenhet

Figur 2: Pakkeforløp fra utskrivning fra slagenhet og til 3 måneders oppfølging

Oversikt over målepunkt i akuttfasen ved hjerneslag
Forløpstider – akuttfasen
Oversikt over forløpstider – akuttfasen
Sist faglig oppdatert: 17.03.2022
Tabellen under er også tilgjengelig i PDF.
| MÅLEPUNKT | TIDSPUNKT |
|
| 1. Tidspunkt for symptomdebut | Klokkeslett/Dato ukjent debut/sist sett frisk (oppvåkningsslag) |
|
| 2A. Tidspunkt for varsling til AMK | Klokkeslett/Dato varsling AMK | Helsetjenesten bør være kontaktet innen 15 min fra symptomdebut Mål: 50% |
| 2B. Tidspunkt ambulanse - fremme hos pasient | Klokkeslett/Dato | Ambulansen bør være fremme hos pasienten innen 25 minutter etter varsling Mål: 80% |
| 2C. Tidspunkt ambulanse – avreise med pasient til sykehus | Klokkeslett/Dato | Ambulansen bør være dratt med pasienten innen 25 minutter etter ankomst hendelsessted Mål: 80% |
| 3. Tidspunkt for innleggelse sykehus | Klokkeslett/Dato | Tid fra symptomdebut til innlagt sykehus bør være innen 4 timer fra debut Mål: 60% |
| 4. Tidspunkt for bildediagnostikk | Klokkeslett/Dato på CT/MR bilde | Tid fra ankomst sykehus til bildediagnostikk bør være innen 15 minutter. Gjelder pasienter som ankommer sykehuset innen 4 timer Mål: 60% |
| 5. Tidspunkt for trombolytisk behandling | Klokkeslett/Dato start trombolyse | Tid fra ankomst sykehus til trombolyse bør være under 40 minutter for pasienter som skal få slik behandling Mål: 60% |
| 6A. Trombektomi – innlagt intervensjonssenter overflyttet fra primærsykehus (første sykehus | Klokkeslett/Dato | Tid fra symptomdebut til pasienten blir innlagt på intervensjonssenter. Mål: Forløpstid og andel registreres, men foreløpig ingen måltall |
| 6B. Trombektomi: Tidspunkt for start trombektomi (arteriepunksjon) | Klokkeslett/Dato start trombectomi | Tid fra innleggelse i trombektomi-senter til intervensjon (punksjon av arterien) bør være:
|
| 6C. Trombektomi: tidspunkt for reperfusjon, grad TICI 2 eller 3 er oppnådd | Klokkeslett/Dato reperfusjon | Tid fra start trombektomi til reperfusjon Mål: 80% av pasientene som starter trombektomi er rekanalisert innen 90 minutter. |
| 7. Tidspunkt for innlagt slagenhet | Klokkeslett/Dato | Tid fra ankomst sykehus til innlagt slagenhet (evt. intensivavdeling dersom den medisinske tilstanden tilsier), bør være under 3 timer Mål: 80% |
| 8A. Tidspunkt for kartlegging av mulig carotis stenose | Dato | Tid fra innleggelse i sykehus til vurderingen er gjennomført bør være innen 3 døgn Mål: 60% |
| 8B. Tidspunkt for carotis operasjon | Dato | Tid fra symptomdebut til operasjon bør være innen 14 dager Mål: 80% |
| 9. Tverrfaglig funksjonsvurdering i slagenhet inkludert beslutning om videre forløp, med eller uten rehabilitering | Dato | Tid fra innlagt slagenhet til gjennomført tverrfaglig funksjonsvurdering og beslutning om videre forløp med eller uten rehabilitering bør være innen 7 kalenderdager og alltid før utskrivning. Mål: 80 % |
| 10. Tidspunkt for når pasienten defineres som klar for overføring/utskrivning fra slagenhet | Dato | Målepunkt 10 benyttes for å beregne tid fra pasienten er definert klar for overføring fra slagenhet til mottak i aktuell oppfølgende instans/ rehabiliteringsinstitusjon |
Debut symptomer
Debut symptomer
Sist faglig oppdatert: 17.03.2022
Målepunkt 1
Tidspunkt for symptomdebut. Dette tidspunktet registreres for alle med mistenkt hjerneslag definert som pasienter som under oppholdet i sykehuset får en akutt slagdiagnose.
Dersom pasienten våknet med symptomer, angis siste tidspunkt uten symptom. For eksempel ved leggetid.
Tidspunkt
Registreres som klokkeslett/timer/minutter og dato.
Forløpstid
Målepunkt 1 benyttes som utgangspunkt for å beregne de etterfølgende forløpstider.
Informasjon
Dersom pasienten våknet med symptomer, angis siste tidspunkt uten symptom. For eksempel ved leggetid. Dersom pasienten er inneliggende i sykehus når symptomer på hjerneslag oppstår, angis tidspunkt for symptomdebut i sykehuset.
Hvordan skal dette målepunktet registreres?
Dette målepunktet registreres på vanlig måte i Norsk hjerneslagsregister (NHR)
Se også:
113 (AMK)
Varsling 113 (AMK)
Sist faglig oppdatert: 17.03.2022
Målepunkt 2A
Tidspunkt for varsling til 113 (AMK).
Tidspunkt
Registreres som klokkeslett/timer/minutter og dato.
Forløpstid
Målepunkt 2A benyttes for å beregne tid fra symptomdebut (MP 1) til varsling 113 (AMK) (MP 2A). (MP 2A til MP 1).
Mål
Helsetjenesten er kontaktet umiddelbart ved gjenkjennelse av symptomer på hjerneslag, og 50 % av pasienter med symptomer på akutt hjerneslag, bør ha kontaktet 113 (AMK) innen 15 min (som oftest av personer som er nær pasienten som har fått symptomer)
- Teller: Antall pasienter hvor 113 er kontaktet innen 15 minutter.
- Nevner: Antall pasienter som kontakter AMK og innlegges i sykehus innen 24 timer etter symptomdebut.
Informasjon
Både teller og nevner beregnes ut fra pasienter som under sykehusoppholdet får en akutt slagdiagnose.
Dersom det er vanskelig å identifisere korrekt tidspunkt for varsling av AMK, krysses det av på ukjent dato og tidspunkt. I analysene vil pasienter med oppvåkningsslag ikke inngå i beregningen av denne forløpstiden.
Hvordan skal dette målepunktet registreres?
Dette målepunktet registreres på vanlig måte i Norsk hjerneslagsregister (NHR).
Se også
- nasjonal kampanje for hjerneslag
- nasjonal retningslinje for behandling og rehabilitering ved hjerneslag,
Anbefaling
Ambulanse fremme hos pasient på hendelsessted
Sist faglig oppdatert: 17.03.2022
Målepunkt 2B
Tidspunkt for når ambulanse er fremme hos pasient på hendelsessted.
Tidspunkt
Registreres som klokkeslett/timer/minutter og dato.
Forløpstid
Målepunkt 2B benyttes for å beregne tid fra varsling 113 (AMK) til ambulanse er fremme hos pasient på hendelsessted (Pasienter som kan nå sykehus innen 4 timer etter symptomdebut).
Mål
For 80 % av pasientene som kan nå sykehuset innen 4 timer etter symptomdebut, er ambulansen fremme hos pasienten innen 25 minutter. Måltallet blir beregnet ut fra andel pasienter som kan nå sykehuset innen 4 timer.
Andel beregnes ut fra følgende:
- Teller: Antall pasienter hvor ambulansen er fremme hos pasient (hendelsessted) innen 25 minutter.
- Nevner: Antall pasienter innlagt innen 4 timer og der ambulanse blir brukt som transportmetode.
Informasjon
Måltallet beregnes ut fra pasienter som innlegges i sykehus innen 4 timer etter symptomdebut.
Både teller og nevner beregnes ut fra pasienter som under sykehusoppholdet får en akutt slagdiagnose
Pasienter som overflyttes til annet sykehus senere i forløpet tilskrives det sykehus de ankommer først.
Når en får mer erfaring om aktuelle tider, vil dette målet kunne bli justert.
Hvordan skal dette målepunktet registreres?
Dette målepunktet registreres på vanlig måte i Norsk hjerneslagsregister (NHR)
Referanser
Ambulanse avreise med pasient til sykehus
Sist faglig oppdatert: 17.03.2022
Målepunkt 2C
Tidspunkt for når ambulanse reiser fra hendelsessted til sykehus.
Tidspunkt
Registreres som klokkeslett/timer/minutter og dato.
Forløpstid
Målepunkt 2C benyttes for å beregne tid fra ambulanse er fremme hos pasient til avreise med pasient.
Mål
For 80 % av pasientene som innlegges sykehuset innen 4 timer etter symptomdebut, bør transport til sykehuset starte innen 25 minutter fra ambulansen har ankommet pasienten.
Andel beregnes ut fra følgende:
- Teller: Antall pasienter som transporteres fra hendelsessted innen 25 minutter fra ankomst.
- Nevner: Antall pasienter som innlegges i sykehus innen 4 timer fra symptomdebut og der ambulanse blir brukt som transportmetode.
Informasjon
Både teller og nevner beregnes ut fra pasienter som under sykehusoppholdet får en akutt slagdiagnose. Måltallet beregnes ut fra pasienter som kan nå sykehuset innen 4 timer etter symptomdebut.
Pasienter som overflyttes til annet sykehus senere i forløpet tilskrives det sykehus de ankommer først.
Når en får mer erfaring om aktuelle tider, vil dette målet kunne bli justert.
Hvordan skal dette målepunktet registreres?
Dette målepunktet registreres på vanlig måte i Norsk hjerneslagsregister (NHR).
Innleggelse i sykehus
Innleggelse i sykehus
Sist faglig oppdatert: 17.03.2022
Målepunkt 3
Tidspunkt for innleggelse i sykehus. (For pasienter som overflyttes mellom flere sykehus, er dette målepunktet innleggelsestidspunkt i første sykehus).
Tidspunkt
Registreres som klokkeslett/timer/minutter og dato.
Forløpstid
Målepunkt 3 benyttes for å beregne:
- Tid fra symptomdebut (MP 1) til innleggelse sykehus (MP 3). (MP 3 - MP 1). Tid fra varsling AMK (MP 2A) til innleggelse sykehus (MP 3). (MP 3 - MP 2A).
Mål
60 % av pasientene er innlagt i sykehus innen 4 timer fra kjent tidspunkt for symptomdebut. Begrunnelse for 4 timer er for at pasienten skal kunne være aktuell for trombolytisk behandling. Når det gjelder trombektomi, vil noen pasienter være aktuelle også i et utvidet tidsvindu, men effekten av trombektomi er klart størst dersom pasientene kan komme innen 4 timer, derfor er måltallet 60 % også aktuelt selv om trombektomi hos noen kan utføres på et senere tidspunkt.
Andel beregnes ut fra følgende:
- Teller: Antall pasienter innlagt i sykehus innen 4 timer.
- Nevner: Alle pasienter som får diagnosen akutt hjerneslag og innlegges sykehus innen 24 timer etter symptomdebut.
Informasjon
Prosentandelen regnes av alle pasienter som er innlagt innen 24 timer etter symptomdebut., Pasienter som våkner med hjerneslag (oppvåkningsslag) er ekskludert Tid fra symptomdebut til innleggelse for pasienter som er rapportert med ukjent symptomdebut defineres som over fire timer.
Pasienter som overflyttes til annet sykehus senere i forløpet tilskrives det sykehus de ankommer først.
For pasienter som får sitt hjerneslag under innleggelse, skal dato og tidspunkt for innleggelse alltid være lik dato og tidspunkt for første innleggelse. Symptomdebut for hjerneslaget. blir for disse etter innleggelsesdato, forenlig med det tidspunkt pasienten fikk symptomer på hjerneslag i sykehuset.
Mål for tid fra varsling til AMK er foreløpig ikke fastsatt da det i stor grad vil avhenge av geografiske avstander og infrastruktur.
Målepunktet benyttes også for å beregne tid fra innleggelse til start trombektomi dersom pasienten innlegges direkte på intervensjonssenter på samme sykehus som akuttinnleggelse.
Måltallet representerer en høyere ambisjon enn det som fremgår av praksis i 2018 fra Norsk Hjerneslagsregister, hvor 46,4 % ankom sykehuset innen 4 timer.
Men med satsing på informasjonskampanjen og fokus på betydning av rask behandling, håper en gradvis å nå målet.
Hvordan skal dette målepunktet registreres?
Dette målepunktet registreres på vanlig måte i Norsk hjerneslagsregister (NHR)
Se også:
Anbefaling:
Bildeundersøkelse
Bildeundersøkelse
Sist faglig oppdatert: 17.03.2022
Målepunkt 4
Tidspunkt for bildeundersøkelse.
Tidspunkt
Registreres som klokkeslett/timer/minutter og dato når CT/MR undersøkelse er startet.
Forløpstid
Målepunkt 4 benyttes for å beregne tid fra innleggelse i sykehus (MP 3) til bildeundersøkelse er startet (CT/MR) (MP 4). (MP 4 - MP3).
Mål
60 % av pasientene som ankommer sykehuset innen 4 timer etter symptomdebut har startet bildeundersøkelse innen 15 minutter.
Andel beregnes ut fra følgende:
- Teller: Antall pasienter som starter bildeundersøkelse innen 15 minutter.
- Nevner: Antall pasienter med hjerneslag som innlegges sjukehus innen 4 timer etter symptomdebut.
Informasjon
Tid for bildeundersøkelse skal registreres på alle, men måltallet om 15 minutter gjelder bare for pasienter som ankommer sykehuset innen 4 timer etter symptomdebut.
For pasienter som ankommer senere enn 4 timer etter symptomdebut, er rask bildeundersøkelse også ønskelig. Men et krav om bildeundersøkelse innen 15 minutter er ikke av så stor betydning at det kan forsvares på bekostning av andre pasientgrupper som også trenger rask bildeundersøkelse. Pasienter som våkner med hjerneslag (oppvåkningsslag) er ekskludert
Hvordan skal dette målepunktet registreres?
Dette målepunktet registreres på vanlig måte i Norsk hjerneslagsregister (NHR).
Se også
Anbefaling:
Trombolytisk behandling
Trombolyse- tid fra innleggelse til behandling. Nasjonal kvalitetsindikator
Sist faglig oppdatert: 17.03.2022
Målepunkt 5
Tidspunkt for trombolytisk behandling.
Tidspunkt
Registreres som klokkeslett/timer/minutter og dato for start trombolyse.
Forløpstid
Målepunkt 5 benyttes for å beregne tid fra innleggelse sykehus (MP 3) til trombolyse (MP 5). (MP 5 - MP 3).
Mål
60 % av pasientene som skal få trombolyse har fått start av trombolysebehandling innen 40 minutter etter innleggelse.
60 % innen 40 minutt er også tilsvarende nasjonal kvalitetsindikator.
Andel beregnes ut fra følgende:
- Teller: Antall pasienter med hjerneinfarkt som er trombolysebehandlet, og som får denne behandlingen innen 40 minutter etter innleggelse.
- Nevner: Alle pasienter som er trombolysebehandlet på samme sykehus i perioden.
Hvordan skal dette målepunktet registreres?
Dette målepunktet registreres på vanlig måte i Norsk hjerneslagsregister (NHR)
Se også:
Anbefaling:
- Prehospital varsling- trombolyse-alarm, trombolyseteam
- Organisering av sykehusbehandling ved symptomer på akutt hjerneslag
- Øyeblikkelig bildediagnostikk ved akutt hjerneslag
- Trombolytisk behandling av pasienter med akutt hjerneinfarkt
Nasjonal kvalitetsindikator:
Trombektomi
Innlagt intervensjonssenter – overflyttet fra primærsykehus (første sykehus)
Sist faglig oppdatert: 17.03.2022
Målepunkt 6A
Tidspunkt for når pasienten blir innlagt på intervensjonssenter etter overflytting fra primærsykehus (første sykehus).
Tidspunkt
Registreres som klokkeslett/timer/minutter og dato.
Forløpstid
Målepunktet benyttes for å beregne tid fra symptomdebut (MP 1) til pasienten blir innlagt på intervensjonssenter når intervensjonssykehus ikke er samme sykehus som det som hadde akuttinnleggelsen.
Mål
Foreslår foreløpig intet mål. Registrering i NHR i 2019 -2022 som grunnlag for seinere definering av mål.
Hvordan dette målepunktet skal registreres
Dette målepunktet registreres på vanlig måte i Norsk hjerneslagsregister (NHR)
Se også anbefaling:
Start trombektomi
Sist faglig oppdatert: 17.03.2022
Målepunkt 6B
Tidspunkt for start trombektomi (arteriepunksjon).
Tidspunkt
Registreres som klokkeslett/timer/minutter og dato.
Forløpstid
Målepunktet benyttes for å beregne tid fra innleggelse i trombektomi-senter (MP 3 eller MP 6A) til intervensjon (punksjon av arterien) (MP 6B). (MP 6B - MP 3 eller MP 6B - MP 6A).
Mål
Måltall vil bli brukt som grunnlag når data i NHR i 2020 og 2021 foreligger.
Andel beregnes ut fra følgende:
- Teller 1: Antall pasienter som starter trombektomi innen 60 minutter.
- Nevner1: Alle pasienter som behandles med trombektomi av de som er direkte innlagt i intervensjonssenter.
Måltall vil bli brukt som grunnlag når data i NHR i 2020 og 2021 foreligger.
Andel beregnes ut fra følgende:
- Teller 2: Antall pasienter som starter trombektomi innen 40 minutter.
- Nevner 2: Alle pasienter som behandles med trombektomi av de som er initialt innlagt og initialt utredet ved annet sykehus.
Informasjon
Vi har brukt data fra Norsk hjerneslagregister og ut fra et begrenset datamateriale vi har fra 2019-2020. Disse tidene vil kunne bli justert når en får mer erfaring og data på dette.
Norsk Hjerneslagsregister (NHR) har utviklet og tatt i bruk en ny trombektomimodul som intervensjonssentrene må registrere inn i for å øke kunnskapen om denne pasientgruppen.
Vi har begrensede data når det gjelder tidspunkt for start av trombektomi etter innleggelse i trombektomisenter. De måltall vi har satt i det første året i pakkeforløpet, vil bli evaluert etter hvert som vi får data på dette.
Det kom i 2019 en anbefaling om trombektomi i utvidet tidsvindu, som ytterligere forsterker behovet for komplett registrering og monitorering.
Anbefalingen om trombektomi i nasjonal retningslinje for behandling og rehabilitering ved hjerneslag, fastslår at trombektomivirksomheten skal monitoreres nøye, og forutsetter at alle sykehus som utfører trombektomi registrerer aktuelle data i Norsk hjerneslagregister.
Hvordan skal dette målepunktet registreres?
Dette målepunktet registreres på vanlig måte i Norsk hjerneslagsregister (NHR)
Se også anbefaling:
Rekanalisering/reperfusjon
Sist faglig oppdatert: 17.03.2022
Målepunkt 6C
Tidspunkt for når reperfusjonsgrad TICI 2 (delvis reperfusjon) eller 3 (komplett reperfusjon) er oppnådd.
Tidspunkt
Registreres som klokkeslett/timer/minutter og dato.
Forløpstid
Målepunktet benyttes for å beregne tid fra start trombektomi til reperfusjon.
Mål
For pasienter hvor trombektomi blir igangsatt, er 80 % rekanalisert innen 90 minutter.
Andel beregnes ut fra følgende:
- Teller: Antall pasienter som har fått god rekanalisering/reperfusjon innen 90 minutter fra start trombektomi.
- Nevner: Antall pasienter som behandles med trombektomi.
Informasjon
Norsk Hjerneslagregister (NHR) har utviklet og tatt i bruk en ny trombektomimodul som intervensjonssentrene må registrere inn i for å øke kunnskapen om denne pasientgruppen. NHR registrerer også grad av rekanalisering/reperfusjon (TICI-gradering).
Vi har foreløpig begrensede data når det gjelder tidspunkt for start av trombektomi etter innleggelse i trombektomisenter. De måltall vi har satt i det første året i pakkeforløpet, vil bli evaluert etter hvert som vi får data på dette.
Hvordan skal dette målepunktet registreres?
Dette målepunktet registreres på vanlig måte i Norsk hjerneslagsregister (NHR)
Se også:
Innlagt slagenhet
Tidspunkt for innlagt slagenhet
Sist faglig oppdatert: 17.03.2022
Målepunkt (MP) 7
Tidspunkt for innlagt slagenhet.
Tidspunkt
Registreres som klokkeslett/timer/minutter og dato innlagt slagenhet.
Forløpstid
Målepunktet benyttes for å beregne tid fra innleggelse sykehus (MP 3) til innlagt slagenhet (MP 7). (MP 7 - MP 3).
Målepunktet benyttes også for å beregne tid fra innlagt slagenhet (MP 7) til tverrfaglig funksjonsvurdering i slagenhet inkludert beslutning om videre forløp, med eller uten rehabilitering (MP 9). (MP 9 - MP 7).
Mål
80 % av pasienter med hjerneslag er lagt inn på slagenhet innen 3 timer (eventuelt intensivavdeling/overvåkingsavdeling dersom den medisinske tilstanden tilsier det).
Andel beregnes ut fra følgende:
- Teller: Antall pasienter med akutt hjerneslag som ankommer/innlegges slagenheten innen 3 timer fra innleggelse sykehus.
- Nevner: Antall pasienter med akutt hjerneslag som er innlagt i sykehuset innen 24 timer etter symptomdebut.
Informasjon
På det tidspunkt når den initiale diagnostiske evalueringen i slagenheten har konkludert med akutt hjerneslag, eller sterk mistanke om akutt hjerneslag, bør pasienten inkluderes i pakkeforløpet.
Innregistrering i skjema for pakkeforløp bør skje så raskt som mulig, og alltid før utskrivning og senest innen 7 kalenderdager etter innkomst slagenhet. Dette skal skje ved registrering i elektronisk skjema for pakkeforløp i Norsk Hjerneslagsregister. Det elektroniske skjema var operativt fra februar 2018. For informasjon til pasienten – se målepunkt 9; tverrfaglig funksjonsvurdering inkludert beslutning om anbefalt videre forløp med eller uten rehabilitering.
I de få sykehusene som ikke har slagenhet, registreres det tidspunkt der pasienten blir innlagt i den avdeling som behandler hjerneslag. (Dette gjøres for å få informasjon om de få sykehus som ikke har slagenhet).
Alle aktuelle målepunkt i pakkeforløpet både før og etter inklusjonen skal fylles ut.
Pasienter hvor hjerneslagsdiagnosen senere blir avkreftet skal ekskluderes fra pakkeforløpet. Dette gjøres ved en avkrysning i elektronisk skjema for pakkeforløp i Norsk Hjerneslagsregister.
Hvordan skal dette målepunktet registreres?
Dette målepunktet registreres på vanlig måte i Norsk hjerneslagsregister (NHR)
Se også Nasjonal kvalitetsindikator: Behandlet i slagenhet etter akutt hjerneslag og anbefaling om:
- Organisering av sykehusbehandlingen ved akutt hjerneslag
- Alle pasienter med akutt hjerneslag bør behandles i slagenheter
i Nasjonal retningslinje for behandling og rehabilitering ved hjerneslag
Vurdering av behov for carotis operasjon
Tidspunkt for vurdering av behov for carotis operasjon
Sist faglig oppdatert: 17.03.2022
Målepunkt 8A
Tidspunkt for når kartlegging av halspulsårer for påvisning av eventuell carotis stenose er gjennomført.
Vurderingen bygger på sykehistorie, klinisk undersøkelse og bildeundersøkelse av precerebrale kar med CT/MR angiografi eller ultralyd.
Tidspunkt
Registreres som dato for når vurderingen er gjennomført.
Forløpstid
Målepunktet benyttes for å beregne tid fra innleggelse i sykehus til vurderingen inkludert bildeundersøkelsen er gjennomført.
Mål
60 % av pasientene med akutt hjerneinfarkt er vurdert med henblikk på en eventuell carotis operasjon innen 3 dager etter innkomst.
Andel beregnes ut fra følgende:
- Teller: Antall pasienter med akutt hjerneinfarkt som er vurdert innen 3 dager.
- Nevner: Alle pasienter med akutt hjerneinfarkt.
Informasjon
Utredning av kartreet er en forutsetning for å avklare behov for intervensjon ved carotisstenose, og er viktig for å avdekke årsaken til hjerneinfarktet.
Dokumentasjonen på gevinst av tidlig carotis kirurgi gjelder pasienter med milde hjerneslag, det vil i praksis si pasienter med NIHSS 0–5.
Målsettingen om utredning av 60%av pasientene er begrunnet i at en god del pasienter grunnet alvorlig hjerneslag eller alvorlig komorbiditet ikke vil være aktuelle for carotis operasjon.
Se også anbefaling om:
Tidspunkt for carotis operasjon
Carotis operasjon
Sist faglig oppdatert: 17.03.2022
Målepunkt 8B
Tidspunkt for carotis operasjon.
Tidspunkt
Registreres som dato for operasjon.
Forløpstid
Målepunkt 8B benyttes for å beregne tid fra symptomdebut (MP 1) til carotisoperasjon (MP 8B). (MP 8B - MP 1).
Mål
80 % av pasientene som opereres for symptomgivende carotis stenose har fått utført operasjonen innen 14 dager.
Andel beregnes ut fra følgende:
- Teller: Antall pasienter som blir operert for symptomgivende carotis stenose innen 14 dager.
- Nevner: Alle pasienter som blir operert for symptomgivende carotisstenose.
Informasjon
For pasienter med milde slag, bør det tilstrebes at operasjonen skjer så tidlig som mulig innen to-ukersfristen. I pakkeforløpet vil vi kartlegge tidspunktet for operasjoner og eventuelt justere målsettingen i fase 2.
Hvordan skal dette målepunktet registreres?
Dette målepunktet registreres på vanlig måte i Norsk hjerneslagsregister (NHR)
Se også anbefaling om:
Tverrfaglig funksjonsvurdering
Tverrfaglig funksjonsvurdering inkludert beslutning om anbefalt videre forløp med eller uten rehabilitering
Sist faglig oppdatert: 17.03.2022
Målepunkt (MP) 9
Tverrfaglig funksjonsvurdering for å beslutte hvilket videre forløp som anbefales (med eller uten rehabilitering).
Gjennomført tverrfaglig funksjonsvurdering innen anbefalt tid er definert som nasjonal kvalitetsindikator fra og med 2021
Tidspunkt
Registreres som datoen funksjonsvurdering og beslutning om anbefalt videre forløp er utført.
Forløpstid
Målepunktet benyttes for å beregne tid fra innlagt slagenhet til gjennomført tverrfaglig funksjonsvurdering og beslutning om anbefalt videre forløp med eller uten rehabilitering (MP 9 - MP 7).
Mål
80 % av pasientene har fått tverrfaglig funksjonsvurdering og beslutning innen 7 kalenderdager etter innleggelse i slagenhet og alltid før utskriving.
Andel beregnes ut fra følgende:
- Teller: Antall pasienter som har fått tverrfaglig funksjonsvurdering innen 7 dager.
- Nevner: Alle pasienter med akutt hjerneslag som behandles i sykehuset.
Informasjon
Tidlig tverrfaglig kartlegging og avklaring av hvilket videre forløp som anbefales er en viktig del av behandlingen i slagenheter og et sentralt målepunkt i Pakkeforløp hjerneslag. Det er også oppgradert til en nasjonal kvalitetsindikator for helsetjenesten i Norge.
I tilknytning til denne tverrfaglige kartleggingen, bør det gjennomføres en funksjonsvurdering med validerte verktøy/skalaer. De anbefalte vurderingsverktøy er:
- National institutes of health stroke scale (NIHSS),
- Modified Rankin scale (mRS),
- Barthel ADL Index (BI).
Målepunktet er det tidspunkt da det er gjennomført tverrfaglig vurdering og beslutning om anbefalt videre forløp utført av relevante fagpersoner i slagenheten (minst tre yrkesgrupper).
Det kreves som ledd i den tverrfaglige vurdering utfylling av skjemaet «Tverrfaglig vurderingsskjema slagenhet – Pakkeforløp hjerneslag. PDF». Dette skjemaet bør følge pasienten, og målet er at det etterhvert kan inngå i de elektroniske journalsystemer.
I flytskjemaet «Slagenhetens oppgaver i Pakkeforløp hjerneslag». framgår når og hvordan neste aktør i pakkeforløpet skal informeres.
Det forutsettes forøvrig at kommunen varsles i henhold til aktuelle samarbeidsavtaler for pasienter pasienter der det anbefales at heldøgns kommunal omsorg som oftest i sykehjem.
Se ytterligere beskrivelse av dette skjema og hva som skal vektlegges i den tverrfaglige vurderingen i slagenheten i kapittel 7.
Hvordan skal dette målepunktet registreres?
Dette målepunktet registreres på vanlig måte i Norsk hjerneslagsregister (NHR)
Informasjon
Den tverrfaglige vurderingen av rehabiliteringsbehovet / forventet nytte av rehabilitering skjer ut fra anbefalingene i Nasjonal retningslinje for behandling og rehabilitering ved hjerneslag:
- Slagenhet
- Informasjon og koordinering ved utskrivning fra spesialisthelsetjenesten etter hjerneslag
- Tilbud i den kommunale helse- og omsorgstjenesten om døgn-, dag- og hjemmerehabilitering
- Tidlig støttet utskriving hos pasienter med mild til moderat nedsatt funksjonsevne etter hjerneslag
- Spesialisert, døgnbasert rehabilitering i spesialisthelsetjenesten
- Høyspesialisert, døgnbasert rehabilitering ved sjeldne og spesielt kompliserte Funksjonsutfall
Overføring/utskrivning fra slagenhet
Klar for overføring/utskrivning fra slagenhet
Sist faglig oppdatert: 17.03.2022
Målepunkt 10
Tidspunkt for når pasienten defineres som klar for overføring/utskrivning fra slagenhet.
Tidspunkt
Registreres som dato.
Forløpstid
Målepunkt 10 benyttes for å beregne tid fra pasienten er definert klar for overføring fra slagenhet til mottak i aktuell oppfølgende instans (MP 11 - MP 9)
Informasjon
Pasienten er klar for overføring når den medisinske tilstanden er slik at det ikke er behov for videre opphold i slagenheten.
Tidspunktet for utskriving av slagenheten registreres i Norsk hjerneslagregister, men er ikke et eget målepunkt i pakkeforløpet.
- Informasjon til pasient: Pasienten skal før han eller hun defineres som overføringsklar få informasjon om at han eller hun er inkludert i pakkeforløp hjerneslag og hvilke planer for det videre forløp som er utarbeidet.
- Informasjon til aktuell rehabiliteringsinstans (gjelder pasienter som er definert med forventet nytte av rehabilitering): Hos alle pasienter definert som utskrivningsklar, og som henvises til videre rehabilitering, er relevant og nødvendig informasjon overført til helsepersonell senest ved overføring/utskriving.Helsepersonell er de som aktivt bistår pasienten i dens videre rehabiliteringsprosess.
- Tid til mottak ved aktuell rehabiliteringsinstitusjon (gjelder pasienter som er definert med forventet nytte av rehabilitering: Aktuell rehabiliteringsinstans skal motta pasienten innen 7 kalenderdager fra pasienten er definert utskrivningsklar. I denne perioden bør pasienten være i videre behandling og rehabilitering i slagenheten. Målepunktet gjelder både rehabiliteringssykehus, rehabiliteringsavdeling i sykehus og rehabiliteringsinstitusjoner med RHF avtale og kommunalt rehabiliteringstilbud.
- Ved «Tidlig støttet utskrivning» må tiltaket være etablert senest ved utskrivning.
Sjekkliste for informasjon som skal overføres til helsepersonellet, som aktivt bistår pasienten i dens videre rehabiliteringsprosess:
- Skåringsskjema
- Kroppsfunksjoner (NIHSS)
- Aktivitet (Barthel ADL Index)
- Global funksjon (modified Rankin Scale)
- Hvilke kriterier for valg av videre pasientforløp er oppfylt for pasienten (vedlegg gjerne utfylt «skjema for vurdering av videre forløp og rehabilitering».
- Personlige faktorer
- Nettverk
- Miljøfaktorer
- Nøkkelinformasjon om medisinsk status
Det forutsettes at denne informasjonen er skriftlig.
Hvordan skal dette målepunktet registreres?
Dette målepunktet registreres på vanlig måte i Norsk hjerneslagsregister (NHR)
Se også anbefaling
- Slagenheter
- Informasjon og koordinering ved utskrivning fra spesialisthelsetjenesten etter hjerneslag
- Spesialisert, døgnbasert rehabilitering i spesialisthelsetjenesten
- Høyspesialisert, døgnbasert rehabilitering ved sjeldne og spesielt kompliserte Funksjonsutfall - Nasjonal retningslinje for behandling og rehabilitering ved hjerneslag
Tverrfaglig vurdering i slagenhet pakkeforløp hjerneslag
Tverrfaglig initial vurdering av funksjonsnivå, forventet nytte av rehabilitering og anbefalt videre forløp
Sist faglig oppdatert: 20.01.2023
Hva som skal vektlegges i den tverrfaglige vurderingen i slagenhet framgår av skjemaet "Tverrfaglig vurderingsskjema slagenhet – Pakkeforløp hjerneslag (pdf)" og dette skjemaet skal benyttes og utfylles som ledd i den tverrfaglige vurderingen. Dette vil bidra til en mer enhetlig og standardisert vurdering ved landets slagenheter når det gjelder hvilke pasientforløp som er til størst nytte for ulike pasientgrupper ved utskrivning fra slagenheten. Dette skjemaet bør følge pasienten til de neste aktører i pasientforløpet slik at de ulike aktører er kjent med hvilke kriterier som er lagt til grunn ved valg av videre pasientforløp.
For at denne kvalitetsindikatoren Tverrfaglig vurdering skal være oppfylt kreves:
1. Tverrfaglig vurdering
Vurderingen skal være tverrfaglig og minst 3 yrkesgrupper skal delta og antallet som deltar skal anføres i skjemaet oppad til høyre.
2. Standardisert skåringsverktøy
Vurdering av det videre forløpet starter med en standardisert vurdering av nevrologiske utfall og funksjon. Initialt vurderes pasientene med National Institutes of Health Stroke Scale (NIHSS) på første. Dag definert som 24 timer + 12 timer fra innleggelse. NB: Innleggelsesdagen er alltid dag 0 i pakkeforløpet.
Så nær opp til den tverrfaglige vurderingen som mulig gjennomføres undersøkelse med følgende validerte skåringsverktøyer:
- "National institutes of health stroke scale" (NIHSS PDF),
- "Modified Rankin Scale (PDF) (mRS)
- Barthel ADL indeks (PDF).
Dato for når skåringene er utført skal anføres på skjemaet. Skåres skalaene på ulike dager så er det den dato når skåring med alle skalaer er fullført som skal anføres.
Resultatene på mRS og Barthel indeks er viktige fordi de vil kunne bidra til gode valg når det gjelder utskrivningsdestinasjon slik det framgår av «Hjelpeskjema for vurdering av videre pasientforløp» på baksiden av det tverrfaglige vurderingsskjemaet.
3. Kriterier for vurdering av videre forløp og rehabilitering
En hovedmålsetting med Pakkeforløp hjerneslag er å unngå uønsket variasjon og å etablere godt organiserte, helhetlige og standardiserte pasientforløp. Dette forutsetter noen standardiserte kriterier for vurdering av det videre forløp etter behandlingen i slagenhet , inkludert kriterier for om det er indikasjon for å tilby initial rehabilitering etter hjerneslaget. Det er derfor utarbeidet noen vurderingskriterier som det forutsettes at benyttes for å identifisere de pasientene som har forventet nytte av den initiale rehabiliteringen som helsetjenesten kan tilby.
Disse kriterieriene er klassifisert som «Må kriterier» som er kriterier som skal være tilstede for at det skal være en klar indikasjon for å tilby initial rehabilitering. I tillegg er også innført «Bør kriterier» som ikkje nødvendigvis må være tilstede, men jo flere «Bør kriterier» som oppfylles jo større er den forventede nytte av initial rehabilitering.
Må-kriterier
Det skal avkrysses i bokser utenfor hvert kriterium som er oppfylt.
Funksjonsreduksjon: Pasienten må ha en funksjonsreduksjon etter hjerneslaget. Pasienter uten funksjonsreduksjon etter hjerneslaget (mRS 0-1) bedømmes til ikke å ha noe initialt rehabiliteringsbehov, men er aktuelle for revurdering senere dersom det oppstår funksjonsproblemer som kan reduseres med rehabiliteringstiltak.
Forstå instruksjon og innlæringsevne: Den rehabiliteringen som helsetjenesten kan tilby, bygger på læring og er en læringsprosess som forutsetter at pasienten har et minimum av innlæringsevne og mulighet til å forstå instruksjoner.
Motivasjon: Ettersom rehabilitering forutsetter en betydelig egeninnsats, er også motivasjon en faktor som må være tilstede, eller som må være mulig å bygge opp hos pasienten. Disse faktorer er klassifisert som «MÅ kriterier» som det forutsettes at er tilstede for at det skal være indikasjon for initial rehabilitering.
I tillegg er det flere faktorer som kan bidra til å øke eller svekke mulighetene til å oppnå nytte av rehabilitering. De viktigste av disse er samlet som «Bør»-kriterier» i skjemaet Tverrfaglig vurdering slagenhet-pakkeforløp hjerneslag.
4. Spesifikk beskrivelse av de enkelte vurderingskriteriene
Slagenhetene bør ved henvisning til samarbeidende rehabiliteringsaktører gi informasjon om hvilke av nedenstående kriterier for nytte av rehabilitering pasienten oppfyller, og skjemaet «Tverrfaglig vurderingsskjema slagenhet – Pakkeforløp hjerneslag» skal følge pasienten til de neste aktører i pakkeforløpet. (Se også flytskjemaet- «Fra slagenheten til rehabilitering -slagenhetens oppgaver» ).
Må-kriterier
Det skal avkrysses i bokser utenfor hvert kriterium som er oppfylt.
Funksjonssvikt: Pasienter må ha en funksjonssvikt etter hjerneslaget (mRS>1). Pasienter hvor det ikke identifiseres noen funksjonssvikt etter hjerneslaget, vurderes til ikke å ha behov for noen initiale rehabiliteringstiltak. . Det kan av og til være vanskelig å vurdere om en funksjonsreduksjon skyldes det aktuelle hjerneslaget eller var tilstede før slaget. Her skal vurderes det aktuelle funksjonsnivå uavhengig av om det er en direkte følge av slaget eller har vært tilstede fra tidligere. Det betyr at hvis en pasient har en skår på mRS > 1 så oppfylles dette «Må kriterium». For noen av disse pasienter kan funksjonssvikt oppdages senere i forløpet, og pasienten kan da vurderes henvist til revurdering i spesialisthelsetjenesten (se målepunkt 11E).
Mulighet til å «forstå» instruksjoner: Pasienten må ha evne til å oppfatte enkle instruksjoner og informasjon enten verbalt eller nonverbalt for å kunne ha nytte av de rehabiliterende tiltakene som helsetjenesten kan tilby. Hos en del pasienter med afasi og eller annen kognitiv funksjonsnedsettelse vil nonverbal instruksjon med bevegelser og kroppsspråk være best egnet til instruksjon. Hvis pasienten ikke kan oppfatte slike instruksjoner, er forventet nytte av rehabiliterende tiltak som oftest liten. Initial rehabilitering er i slike tilfeller ikke indisert.
De aller fleste pasienter (85-90 %) vil kunne «ta instruksjoner» og oppfylle dette Må kriteriet, men pasienter i koma eller sterkt redusert bevissthet (somnolens) eller komplett global afasi vil være pasienter der dette kriteriet ikke oppfylles. Inntil tilstanden eventuelt bedres oppfattes ikke disse pasienter til å ha noen sikker nytte av initial rehabilitering. Det samme vil gjelde ved enkelte former for delir. Fokus når det gjelder disse kategorier av pasienter bør være enkel generell stimulering og god pleie for å forhindre komplikasjoner som slike pasienter har stor risiko for å få de første uker etter hjerneslaget (1). Pasienter som ikke oppfyller dette Må kriteriet, bør pga stor komplikasjonsrisiko, tilbys et noe lengre opphold i slagenheten Et opphold på for eksempel 2-3 uker vil være gunstig da dette er den perioden der risikoen for komplikasjoner er størst (1, 2). Det er godt dokumentert at slagenhetsbehandling reduserer risiko for komplikasjoner og at dette kan bidra til bedre overlevelse og funksjon(2,3). I de randomiserte slagenhetsstudiene har liggetid for slike pasienter vært minst 1-3 uker og det er lite dokumentasjon fra randomiserte studier på at liggetid på under 1 uke er effektiv slagenhetsbehandling.(4-6). I Norge er liggetiden i slagenheter kort med median liggetid 5 døgn og gjennomsnittlig liggetid 6.5 døgn (7). For mange pasienter er en slik kort liggetid tilstrekkelig fordi pasientene har lette hjerneslag, men for en god del pasienter vil kvaliteten på slagbehandlingen bedres ved et noe lengre opphold. Dette gjelder særlig pasienter med mer alvorlige slag. Det er også verdt å merke seg at i Sverige er median ligge tid i slagenhet 8 døgn, og de har en betydelig større andel av pasienter som kan utskrives direkte til hjemmet (over 70 % mot knapt 50 % i Norge) (8) Dette indikerer at det neppe heller er særlig store økonomiske gevinster ved å presse liggetid ytterligere ned i Norge.
Ett annet argument for å forlenge liggetid for pasienter med alvorlige slag er som anført ovenfor den store risiko for komplikasjoner. Komplikasjoner forhindres bedre i en slagenhet enn i en rehabiliteringsenhet med mindre pleie ressurser (3). Samtidig vil en forlenget liggetid bidra til en bedre vurdering av om pasienten kan ha en forventet nytte av initial rehabilitering. Disse pasienter med meget alvorlige slagsymptomer representerer en del av de 20 % av pasientene der målet ikke er en tverrfaglig vurdering i slagenhet < 7 dager fra innleggelse. En slik forlenget observasjonstid vil bidra til en bedre vurdering av om pasienten vil ha forventet nytte av rehabilitering eller om god pleie og omsorg i sykehjem er et riktigere og mer adekvat tilbud.
Innlæringsevne: Rehabilitering er en læringsprosess. For å kunne forvente nytte av rehabilitering, må det foreligge et kognitivt funksjonsnivå som gjør at pasienten kan huske noe av det som har foregått tidligere, for eksempel ved siste treningssesjon. Ved en systematisk og tverrfaglig observasjon i slagenheten, vil en slik stor og kognitiv svikt som oftest avdekkes.
De aller fleste pasienter med hjerneslag har ingen eller lett til moderat kognitiv svikt og vil oppfylle dette MÅ kriteriet. Ved delir kan innprentningsevnen være svekket, men dette er som oftest forbigående og en noe lengre liggetid i slagenheten slik som anført under MÅ kriteriet «ta instruksjon», vil vanligvis avklare tilstanden og om dette Må kriteriet kan oppfylles. Disse pasienter med meget stor kognitiv svikt vil også være en del av de 20 % av pasientene der målet ikke er en tverrfaglig vurdering i slagenhet < 7 dager fra innleggelse. En forlenget observasjonstid vil også her bidra til en bedre vurdering av om pasienten vil ha forventet nytte av rehabilitering eller om god pleie og omsorg i sykehjem er et riktigere og mer adekvat tilbud.
Motivasjon: Rehabilitering forutsetter en betydelig egeninnsats. Derfor må pasienten være motivert eller det må være mulig å bygge opp/utvikle pasientens motivasjon.
Om må-kriteriene
Må-kriterier er nødvendige, men ikke alltid tilstrekkelig for rehabilitering. Oppfyllelse av de fire må-kriteriene er nødvendige for at det skal være en indikasjon for henvisning til tidlig rehabilitering. Må-kriteriene er imidlertid ikke alltid tilstrekkelig for å konkludere med forventet nytte av rehabilitering, for hvis få eller ingen bør-kriterier er oppfylt (og spesielt ved stor grad av komorbiditet), vil forventet nytte av rehabilitering ofte være liten. Se nedenfor under bør-kriterier.
Unntak fra må-kriteriene
Hvis ett eller flere må-kriterier ikke er tilstede og den tverrfaglige vurderingen i slagenheten likevel konkluderer med å henvise til rehabilitering, bør det utarbeides en spesifikk begrunnelse for henvisningen, fordi forventet nytte av rehabilitering for slike pasienter er meget svak ut fra eksisterende dokumentasjon og klinisk erfaring. I de tilfeller der det avvikes fra må kriteriene bør en begrunnelse med de viktigste andre forhold som er vektlagt anføres i skjemaet oppad til høyre under: «Andre forhold som bør vektlegges ved anbefaling om rehabilitering og videre forløp».
Tilleggskriterier for vurdering av forventet nytte av rehabilitering (bør-kriterier)
Det skal avkrysses i boksene utenfor de bør-kriteriene som er oppfylt.
Det er ikke nødvendig å oppfylle "BØR" kriterier for å kunne ha forventet nytte av initial rehabilitering, men for pasienter som ikke oppfyller noen av "BØR" kriteriene, vil det som oftest ikke kunne forventes noen særlig nytte av initial rehabilitering. Og jo flere "BØR" kriterier som oppfylles jo større grunn er det til å forvente nytte av initial rehabilitering.
Utfall og/eller funksjonssvikt med godt kunnskapsgrunnlag for nytte av rehabilitering
De nasjonale retningslinjene for behandling og rehabilitering ved hjerneslag har anbefalinger om rehabilitering gradert etter kunnskapsgrunnlaget basert på GRADE-metodikk eller SIGN-metodikk
Anbefalinger som ved GRADE-metodikk er klassifisert som STERKE og i SIGN-metodikk er klassifisert som A, har et meget godt kunnskapsgrunnlag. Ved bruk av disse anbefalingene er det forventet god nytte av rehabiliteringen.
Anbefalinger som ved GRADE-metodikk er klassifisert som SVAKE og i SIGN-metodikk er klassifisert som B har også et ganske godt kunnskapsgrunnlag, og det kan forventes noe nytte av rehabiliteringen ved bruk av disse anbefalingene.
Anbefalinger som i SIGN-metodikk er klassifisert som grad C eller D har et svakere kunnskapsgrunnlag når det gjelder dokumentasjon om nytte av rehabilitering. Gode studier når det gjelder slagrehabilitering er imidlertid mangelvare og grad C eller D betyr ikke at det ikke kan være nytte av rehabilitering, men nytten er usikker ut fra dagens kunnskapsgrunnlag.
God funksjon før hjerneslaget
Pasienter med et høyt funksjonsnivå før hjerneslaget har større muligheter til å oppnå nytte av rehabilitering enn pasienter som ikke var selvhjulpne før hjerneslaget. Data fra Norsk hjerneslagregister viser at pasienter som ikke var selvhjulpne før hjerneslaget sjelden oppnår selvhjulpenhet i etterkant. Disse pasientene har som oftest begrenset nytte av rehabilitering og særlig hvis målsettingen er å bli selvhjulpen. Hvis de likevel henvises til rehabilitering, bør mål(ene) for rehabiliteringen spesifiseres tydelig og gjerne anføres i skjemaet oppad til venstre under: «Andre forhold som bør vektlegges ved anbefaling om rehabilitering og videre forløp».
Komorbiditet-sykelighet
Pasienter med god helse før hjerneslaget har større mulighet til å oppnå nytte av rehabilitering enn pasienter med alvorlige sykdommer, som kan begrense mulighetene for rehabilitering. Det kan gjelde sykdommer i alle organsystemer, hvor de(n) tidligere sykdommen(e) allerede har medført vesentlige begrensninger i funksjonsnivå. Hos en del pasienter kan komorbiditeten være så alvorlig og hemmende at det er liten eller ingen forventet nytte av initial rehabilitering. Dette kan anføres i skjemaet oppad til venstre under: «Andre forhold som bør vektlegges ved anbefaling om rehabilitering og videre forløp».
Det er også i «Slagenhetens vurdering av pasienten og anbefaling om videre forløp» en egen avkrysningsmulighet: «Andre forhold vektlegges selv om må-kriterier er oppfylt. Det bør avkrysses her i de tilfeller der må-kriterier er oppfylt, men der andre forhold vektlegges så sterkt at initial rehabilitering ikke anbefales.
Trening
Tåler moderat intensitet/mengde av trening: Treningen etter et akutt hjerneslag bør ikke starte før 24-48 timer etter debut av hjerneslaget (9) og kan med fordel deles opp i korte sesjoner (10).
Tåle høy intensitet av trening: Å kunne tåle mye trening med høy intensitet øker forventet nytte av treningen. Pasienter som tåler høy intensitet har som oftest større nytte av rehabiliteringen enn pasienter som ikke tåler intens trening.
Tåler moderat mengde trening: Forventet nytte av rehabilitering øker jo større mengde trening pasienten tåler. Pasienter som tåler mindre trening enn 30 minutter daglig gjerne fordelt på 2-3 sesjoner, vil ha begrenset effekt av initial rehabilitering. Det er den første uka en fordel å dele opp treningen i korte sesjoner flere ganger daglig (10).
Rask bedring av nevrologiske utfall
Pasienter som første uke etter debut av hjerneslaget oppnår tydelig bedring i nevrologiske utfall har større muligheter til å oppnå nytte av rehabilitering sammenlignet med pasienter uten framgang første uke. Bedringen bør være målt med anbefalte vurderingsverktøy som for eksempel National Institutes of Health Stroke Scale, som bør utføres ved innkomst og ved vurderingstidspunktet. Er det bedring i NIHSS skår mellom skåringen initialt og skåringen i tilknytning til den tverrfaglige vurderingen så styrker dette muligheten for nytte av initial rehabilitering.
Konkrete og realistiske mål
Konkrete og realistiske mål som oppfattes som viktige for pasienten og som er utarbeidet i samarbeid mellom pasient og behandlere bedrer mulighetene til å oppnå nytte av rehabiliteringen. Her er det viktig å lytte til pasientens synspunkter for å sikre ivaretagelse av pasientens synspunkter og medvirkning. Pårørende kan også være viktige bidragsytere i utarbeidelsen av mål. Det bør helst foreligge, eller i alle fall kunne forventes å bli utarbeidet, mål som er konkrete, målbare og realistiske for å kunne oppnå en effekt av rehabiliteringen som pasienten vil komme til å vurdere som nyttig.
Mål for rehabiliteringen bør revurderes i forløpet og endres ved behov
Andre forhold av betydning
Hos enkelte pasienter kan det være andre faktorer enn de som er anført i dette skjemaet som kan benyttes som kriterier for henvisning til rehabilitering. Hvis slike faktorer benyttes, bør de spesifikt angis og begrunnes ved henvendelse til samarbeidende rehabiliteringsaktør. Dette bør anføres i skjemaet oppad til venstre under: «Andre forhold som bør vektlegges ved anbefaling om rehabilitering og videre forløp»..
Slagenhetens vurderinger av pasienten og anbefalt videre forløp
Her avkrysses enten: «Forventet nytte av rehabilitering fordi Må kriteriene er oppfylt» og konklusjon: «Rehabilitering anbefales»
Eller så avkrysses: «Ikke forventet nytte av rehabilitering» og i tillegg fylles her ut en av underpunktene:
- «Fordi må-kriterier er ikke oppfylt»
- «Andre forhold vektlegges selv om må-kriteriene er oppfylt»
og etterfølgende konklusjon: Rehabilitering anbefales ikke.
Rehabilitering anbefales
Hvis rehabilitering anbefales så blir det det tverrfaglige teams oppgave å finne fram til det rehabiliteringstilbudet som er mest optimalt for den enkelte pasient. Her kan det hjelpeskjemaet som er utarbeidet være til nytte ved valg av rehabiliterings tilbud.
Spesialisert rehabilitering
Det er verdt å merke seg at det foreløpig ikke er utarbeidet noen nasjonal klassifikasjon når det gjelder nivå 1 og 2 for spesialist-rehabiliteringsinstitusjoner. I flere RHF er imidlertid utført en del arbeid med sikte på en slik inndeling av rehabiliteringsinstitusjoner. De viktigste forskjeller mellom nivå 1 og 2 vil være at nivå 2 institusjoner har tilgang på flere helseprofesjoner i sitt rehabiliteringsteam (vanligvis 6 eller flere helseprofesjoner mot 4 -5 i nivå 1 institusjoner. I tillegg forventes at nivå 2 institusjoner har en bedre dekning når det gjelder sykepleiere og helsefagarbeidere slik at de kan tilby mer omsorg og pleie til pasienter med stort hjelpebehov.
I de tilfeller der det ikke foreligger noen informasjon om ressurser eller noen form for klassifisering av aktuelle rehabiliteringsinstitusjoner, så anbefales det at det inntil videre avkrysses «ukjent» når det gjelder nivå på spesialisert rehabilitering.
Tidlig støttet utskrivningsteam (TSU)
Et tidlig støttet utskrivningsteam koordinerer og tilrettelegger rehabiliterings og hjelpetilbud for pasienter i den første tiden etter utskrivning er en organisering av rehabiliteringstilbudet ved hjerneslag som er meget godt dokumentert. Det er primært et tilbud for pasienter med rehabiliteringsbehov som kan bo hjemme. TSU vil som oftest innebære en omfatter involvering av kommunale tjenester, men dette spesifiseres ikke nærmere i skjemaet og kun avkrysning for TSU er tilstrekkelig når dette teamet er involvert i det videre rehabiliteringstilbudet.
Kommunal rehabilitering
For kommunal rehabilitering kan avkrysses flere alternativer hvis det er aktuelt med flere typer tilbud.
Rehabilitering anbefales ikke
Hvis rehabilitering ikke anbefales avkrysses for den utskrivnings destinasjon som anbefales.
Utfyllingen av skjemaet avsluttes med en anbefaling om hvilket tilbud pasienten bør utskrives til og sannsynlig dato for når pasienten er utskrivningsklar,
Informasjon til pasienten
Pasienten bør tidligst mulig etter at diagnosen hjerneslag er klar få informasjon om at det videre pasientforløp vil følge det standardiserte opplegg som ligger i Pakkeforløp hjerneslag og denne informasjon om at pasienten vil bli inkludert i dette forløpet bør senest gis i tilknytning til den tverrfaglige vurderingen.
Det er utarbeidet et skjema som er ment som et hjelpeskjema for å finne fram til det best mulige rehabiliteringstilbud for den enkelte pasient. Hjelpeskjemaet gir en oversikt over hvordan nivåene for Barthel ADL Index (BI 0–100) og modified Rankin Scale (mRS 0–5) kan benyttes ved beslutning om det videre pasientforløpet.
Tabellen er veiledende og er ment å representere forløpene for et flertall av slagpasienter.
Se kapittel 13 for ytterligere beskrivelse av dette skjema.
Se kapittel:
- Rehabilitering i spesialisthelsetjenesten med beskrivelse av nivåer, tilbudet og kriterier for henvisning
- Rehabilitering med oppfølging av et tidlig støttet utskrivningsteam: Anbefalte kriterier for henvisning til tidlig støttet utskrivning
- Rehabilitering i kommune - anbefalte kriterier for henvisning og beskrivelse av dagrehabilitering, hjemme- og/eller dagrehabilitering eller døgnrehabilitering
Tabellen presenterer forløpene på gruppenivå. Valg av rehabiliteringsnivå for den enkelte pasient forutsetter alltid en individuell, tverrfaglig vurdering.
Last ned hjelpeskjemaet for vurdering av videre forløp anbefalt videre
Blant annet kan følgende faktorer spille inn i valg av videre forløp og rehabiliteringstilbud:
- type og omfang av funksjonsnedsettelser (kognisjon, kommunikasjon, motorikk, syn, svelg mm.)
- behov for hjelp i primære ADL
- behov for hjelp i grunnleggende kognisjon (forvirring, atferdsutfordringer)
- behov for kompetanse: legespesialist(er), faggrupper, særfaglig spesialkompetanse, spesialtester og utredninger, håndtering av sjeldne tilstander og komorbiditet
- behov for hjelpemidler/utstyr
- nødvendig intensitet / varighet av rehabiliteringstiltak tilbakeføring til sosial deltakelse, (arbeid, utdanning,) alder
- familiesituasjon
- nærhet til pasientens livsarena og sosiale utfordringer
Kombinasjonen av skåringene ved Barthel ADL Index og modified Rankin Scale gir en indikasjon på riktig rehabiliteringsnivå eller omsorgsnivå. Se egen veiledning for dette skjemaet.
Se også:
- Rehabilitering i spesialisthelsetjenesten, nivå 1, nivå 2
- Rehabilitering i kommune, (dag, hjemme, døgn)
- Tidlig støttet utskrivning
- NIHSS (PDF)
- Modified Rankin Scale (PDF)
- Barthel ADL index (PDF)
Referanser
- Indredavik B et al. Medical complications in a comprehensive stroke unit and early supported discharge service. Stroke 2008; 39: 414-420
- Rohweder G et al. Functional outcome after common postsroke complications occuring in the first 90 days . Stroke 2015; 46: 65-70
- Govan L et al. Does prevention of complications explain the survival benefit of stroke unit care. Stroke 2007;38:2536-2540.
- Langhorne P, Ramachanddra S, Organised inpatient (stroke unit) care for stroke: network and meta-analysis. Cochrane Database of Systematic Reviews 2020, Issue 4. Art. No: CD000197.DOI: 10.1002/146551858.CD000197.pub 4
- Stroke Unit Trialists' Collaboration. Collaborative systematic review of the randomised trials of organised inpatient (stroke unit) care after stroke. Br med j 1997; 314: 1151-1159
- Indredavik B. En effektiv slagenhet- Hva er det ? Tidssk Nor legeforen 2007; 9: 1244-1248
- Norsk hjerneslagregister, Årsrapport 2021
- Riks-stroke, Årsrapport 2021
- Bernhardt J, Langhorne P, Lindley R, et al. Efficacy andsafety of very early mobilisation within 24 hours of stroke onset (AVERT): a randomised controlled trial. Lancet 2015;386:46–55.
- Berhardt J, Churilov L, Ellery F et al Prespecified dose-response analysis for A Very Early Rehabilitation Trial (AVERT). Neurology 2016; 86: 2138-2145
Oversikt over målepunkt i oppfølging og rehabilitering ved hjerneslag
Forløpstider – oppfølging og rehabilitering
Oversikt over forløpstider – oppfølging og rehabilitering
Sist faglig oppdatert: 17.03.2022
Tabellen under er også tilgjengelig i PDF.
Aktuelle data for MP 7,8 og 9 vil registreres kun 1 gang i Norsk hjerneslagregister. For pasienter som overflyttes mellom sykehus i løpet av den første uken kan det i en del tilfeller være aktuelt og nødvendig for sykehus nr. 2 å fylle ut en del av disse målepunktene.
Målepunkt 7
| Tidspunkt | Registreres som klokkeslett/timer/minutter og dato for innlagt slagenhet |
| Anbefalt forløpstid | Pasienter med hjerneslag er innlagt slagenhet innen 3 timer fra ankomst sykehus |
| Andel/mål | 80% |
| Merknad | ikke aktuelt |
Målepunkt 8A
| Tidspunkt | Registreres som dato for når kartlegging av halspulsårer for påvisning av eventuell carotis stenose er gjennomført |
| Anbefalt forløpstid | Pasienter med akutt hjerneinfarkt er vurdert innen 3 dager etter innleggelse sykehus |
| Andel/mål | 60% |
| Merknad | Dokumentasjonen på gevinst av tidlig carotis kirurgi gjelder pasienter med milde hjerneslag, det vil i praksis si pasienter med NIHSS 0–5. Målsettingen om utredning av 60%av pasientene er begrunnet i at en god del pasienter grunnet alvorlig hjerneslag eller alvorlig komorbiditet ikke vil være aktuelle for carotis operasjon. |
Målepunkt 8B
| Tidspunkt | Registreres som dato for operasjon |
| Anbefalt forløpstid | Pasienter med akutt hjerneinfarkt som opereres for symptomgivende carotis stenose, har fått utført operasjonen innen 14 dager. |
| Andel/mål | 80% |
| Merknad | For pasienter med milde slag, bør det tilstrebes at operasjonen skjer så tidlig som mulig innen to-ukersfristen. |
Målepunkt 9
| Tidspunkt | Registreres som dato funksjonsvurdering i henhold til skjemaet Tverrfaglig funksjonsvurdering i slagenhet - Pakkeforløp hjerneslag, inkludert beslutning om videre forløp er utført |
| Anbefalt forløpstid | Pasienter med hjerneslag har fått tverrfaglig funksjonsvurdering og beslutning om videre forløp med eller uten rehabilitering innen 7 dager etter innlagt slagenhet |
| Andel/mål | Ikke aktuelt |
| Merknad | Ikke aktuelt |
I henhold til skjemaet Tverrfaglig funksjonsvurdering i slagenhet - Pakkeforløp hjerneslag.
Målepunkt 10
| Tidspunkt | Tidspunkt for klar for utskriving/overføring fra slagenhet |
| Anbefalt forløpstid | Registreres som dato |
| Andel/mål | Ikke aktuelt |
| Merknad | Brukes til å definere forløpstid fra tid fra utskrivningsklar til mottak aktuell rehabiliteringsinstans |
Målepunkt 11A, 12A og 13A
Tidspunkt for mottak rehabilitering i:
- 11A spesialisthelsetjenesten
- 12A eller første kontakt mellom TSU team, kommunal rehabiliteringsteam og/eller pasient er etablert
- 13A kommune
| Tidspunkt | Registreres som dato for mottatt på den aktuelle rehabiliteringsinstans |
| Anbefalt forløpstid | 11A og 13A: Innen 7 kalenderdager: Pasienter med hjerneslag er mottatt på aktuell instans innen 7 kalenderdager fra pasienten er definert som utskrivningsklar 12A: Innen 7 kalenderdager etter utskriving, er første kontakt etablert mellom TSU-team, kommunalt rehabiliteringsteam og/eller pasienten er etablert |
| Andel/mål | 80 % |
| Merknad | Ikke aktuelt |
Målepunkt 11B1
| Tidspunkt | Registreres som dato for etablering av rehabiliteringsplan i spesialisthelsetjenesten, basert på tverrfaglig funksjonsvurdering |
| Anbefalt forløpstid | Innen 5 dager fra mottak rehabilitering har pasienter med hjerneslag fått etablert en rehabiliteringsplan |
| Andel/mål | 80% |
| Merknad | Ikke aktuelt |
Målepunkt 11B2
| Tidspunkt | Registreres som dato for evaluering av rehabiliteringsplan i spesialisthelsetjenesten |
| Anbefalt forløpstid | Innen 4 uker fra mottak rehabilitering har pasienter med hjerneslag fått evaluert sin rehabiliteringsplan |
| Andel/mål | 80% |
| Merknad | Ikke aktuelt |
Målepunkt 11C, 12C, 13C
Tidspunkt for:
- 11C. Utskrivning fra spesialisert rehabilitering
- 12C. Overføring til annet rehabiliteringstiltak eller avslutning av rehabilitering i regi av TSU
- 13C. Avslutning av kommunal rehabilitering
| Tidspunkt | Registreres som dato for: 11C. Utskrivning fra spesialisert rehabilitering |
| Anbefalt forløpstid | 11C. Utskrevet innen 4 uker fra mottak |
| Andel/mål | 50% |
| Merknad | Ikke aktuelt |
Målepunkt 11D, 12D, 13D
| Tidspunkt | Registreres som dato for gjennomført kontroll hos fastlegen |
| Anbefalt forløpstid | Innen 2 - 8 uker fra innlagt slagenhet er kontroll hos fastlegen utført |
| Andel/mål | 80% 13D: For pasienter som har fått tilbud i spesialisert rehabilitering, vurderes behovet for kontroll hos fastlege før 3 mnd. individuelt. |
| Merknad | Ikke aktuelt |
Målepunkt 11E
| Tidspunkt | Registreres som dato for mottatt henvisning om ny rehabiliteringsvurdering fra den kommunale helse- og omsorgstjenesten til spesialist - helsetjenesten |
| Anbefalt forløpstid | Ikke aktuelt |
| Andel/mål | Ikke aktuelt |
| Merknad | Ikke aktuelt |
Målepunkt 11F
| Tidspunkt | Registreres som dato for når fornyet rehabiliterings -vurdering gjennomføres i spesialisthelsetjenesten |
| Anbefalt forløpstid | Innen 30 dager etter mottatt henvisning bør fornyet rehabiliteringsvurdering være utført. |
| Andel/mål | 80% |
| Merknad | Dette er forutsatt rett til nødvendig spesialisthelsetjeneste |
Målepunkt 16
| Tidspunkt | Registreres som dato for gjennomført poliklinisk kontroll i spesialisthelsetjenesten |
| Anbefalt forløpstid | Innen 3 mnd +/- 2 uker etter innlagt slagenhet bør poliklinisk kontroll i spesialisthelsetjenesten være utført |
| Andel/mål | 80% |
| Merknad | Ikke aktuelt |
Målepunkt 14
Målepunkt for pasienter som skrives ut av slagenheten uten initialt behov for rehabilitering
Målepunkt 14D
| Tidspunkt | Registreres som dato for gjennomført kontroll hos fastlege |
| Anbefalt forløpstid | Innen 2-8 uker etter innlagt slagenhet er kontroll hos fastelege gjennomført |
| Andel/mål | 80% |
| Merknad | Ikke aktuelt |
Målepunkt 11E
| Tidspunkt | Registreres som dato for mottatt henvisning om ny rehabiliteringsvurdering fra den kommunale helse- og omsorgstjenesten til spesialist - helsetjenesten |
| Anbefalt forløpstid | Ikke aktuelt |
| Andel/mål | Ikke aktuelt |
| Merknad | Ikke aktuelt |
Målepunkt 11F
| Tidspunkt | Registreres som dato for når fornyet rehabiliterings -vurdering gjennomføres i spesialisthelsetjenesten |
| Anbefalt forløpstid | Innen 30 dager etter mottatt henvisning bør fornyet rehabiliteringsvurdering være utført. |
| Andel/mål | 80% |
| Merknad | Dette er forutsatt rett til nødvendig spesialisthelsetjeneste |
Målepunkt 16
| Tidspunkt | Registreres som dato for gjennomført poliklinisk kontroll i spesialisthelsetjenesten |
| Anbefalt forløpstid | Innen 3 mnd +/- 2 uker etter innlagt slagenhet bør poliklinisk kontroll i spesialisthelsetjenesten være utført |
| Andel/mål | 80% |
| Merknad | Ikke aktuelt |
Målepunkt 15
Målepunkt for pasienter som skrives ut av slagenheten uten forventet nytte av initial rehabilitering
Målepunkt 15D
| Tidspunkt | Registreres som dato for gjennomført kontroll hos fastlege/sykehjemslege |
| Anbefalt forløpstid | Innen 2-8 uker etter innlagt slagenhet er kontroll hos fastelege/sykehjemslege utført. |
| Andel/mål | 80% |
| Merknad | Ikke aktuelt |
Målepunkt 11E
| Tidspunkt | Registreres som dato for mottatt henvisning om ny rehabiliteringsvurdering fra den kommunale helse- og omsorgstjenesten til spesialist - helsetjenesten |
| Anbefalt forløpstid | Ikke aktuelt |
| Andel/mål | Ikke aktuelt |
| Merknad | Ikke aktuelt |
Målepunkt 11F
| Tidspunkt | Registreres som dato for når fornyet rehabiliterings -vurdering gjennomføres i spesialisthelsetjenesten |
| Anbefalt forløpstid | Innen 30 dager etter mottatt henvisning bør fornyet rehabiliteringsvurdering være utført. |
| Andel/mål | 80% |
| Merknad | Dette er forutsatt rett til nødvendig spesialisthelsetjeneste |
Målepunkt 16
| Tidspunkt | Registreres som dato for gjennomført poliklinisk kontroll i spesialisthelsetjenesten |
| Anbefalt forløpstid | Innen 3 mnd +/- 2 uker etter innlagt slagenhet bør poliklinisk kontroll i spesialisthelsetjenesten være utført |
| Andel/mål | 80% |
| Merknad | Ikke aktuelt |
Rehabilitering i spesialisthelsetjenesten
Mottak rehabilitering i spesialisthelsetjenesten
Sist faglig oppdatert: 17.03.2022
Målepunkt 11A
Tidspunkt for når pasienten tas imot på aktuell rehabiliteringsinstitusjon i spesialisthelsetjenesten
Tidspunkt
Tidspunktet registreres som dato mottak den aktuelle rehabiliteringsinstans
Forløpstid
Målepunktet benyttes for å beregne tid fra pasienten er definert som utskrivningsklar i slagenheten til mottak i aktuell rehabiliteringsinstans
Mål
80 % av pasienter med hjerneslag er mottatt på aktuell instans innen 7 kalenderdager
Andel beregnes ut fra følgende
- Teller: Antall pasienter som mottas i spesialisert rehabilitering innen 7 kalenderdager fra de er definert utskrivningsklar.
- Nevner: Alle pasienter der den tverrfaglige vurderingen er konkludert med at pasienten bør få tilbud om spesialisert rehabilitering.
Informasjon
Målepunktet er det tidspunktet pasienten er tatt imot i den aktuelle spesialiserte rehabiliteringsinstans.
Dette målepunktet vil for de fleste pasienter være identisk med tidspunkt for utskriving fra sykehuset.
Hvordan dette målepunktet registreres
Dette målepunktet registreres på vanlig måte i Norsk hjerneslagsregister (NHR) og administrativ kode i spesialisthelsetjenesten
Etablering av rehabiliteringsplan i spesialisthelsetjenesten basert på tverrfaglig funksjonsvurdering
Sist faglig oppdatert: 17.03.2022
Målepunkt 11B1
Tidspunkt for etablering av rehabiliteringsplan i spesialisthelsetjenesten ifølge sjekkliste
Tidspunkt
Tidspunktet registreres som dato for når det ble etablert rehabiliteringsplan i tråd med sjekklisten
Forløpstid
Målepunktet benyttes for å beregne tid (dager) fra mottak i rehabilitering til rehabiliteringsplan ble etablert i tråd med sjekklisten
Mål
Rehabiliteringsplan i tråd med sjekkliste er etablert innen 5 dager etter mottak i rehabilitering for 80 % av pasientene.
Andel beregnes ut fra følgende
- Teller: Antall pasienter med hjerneslag som er mottatt til rehabilitering i spesialisthelsetjenesten som har fått etablert rehabiliteringsplan innen 5 dager etter innleggelse.
- Nevner: Alle pasienter med hjerneslag som er mottatt til rehabilitering i spesialisthelsetjenesten
Informasjon
Målepunktet kan først angis (krysses av) når rehabiliteringsplan er laget i tråd med sjekklisten og når det er utført en tverrfaglig funksjonsvurdering ifølge sjekklisten (se under)
Hvordan dette målepunktet registreres
Dette målepunktet registreres på vanlig måte med administrativ kode i spesialisthelsetjenesten: OAEA00 Utarbeiding av ny (re)habiliteringsplan.
Fra og med 1. januar 2021 skal denne koden benyttes i forbindelse med etablering av rehabiliteringsplan i pakkeforløp hjerneslag. I pakkeforløp for hjerneslag vil målepunktet etablering av rehabiliteringsplan være utført når følgende kode er registrert. Og foruten betingelser som vanligvis gjelder for denne koden, gjelder i pakkeforløpet i tillegg:
- Registrering av denne koden gjøres i forbindelse med etablering av rehabiliteringsplan innen 5 dager etter innleggelse.
- Verktøyene Barthel og mRS skal brukes
- Sjekkliste som beskrevet i pakkeforløpet skal være utført
Sjekkliste for etablering av rehabiliteringsplanen i spesialisthelsetjenesten
- Skriftlig
- Lett tilgjengelig (for helsepersonellet, pasienten, pårørende)
- Pasienten har medvirket/skal medvirke i å
- sette realistiske mål for rehabiliteringen
- planlegge rehabiliteringen
- evaluere rehabiliteringen underveis
- planlegge videre forløp etter rehabiliteringsetappen
- Beskrivelse av
- mål og delmål
- aktiviteter/tiltak for å nå delmål/mål
- vurdering av behov for hjelpemidler
- Informasjon til pasient (og pårørende, om pasienten ønsker det)
- Generell informasjon om hjerneslag, risikofaktorer, sekundærforebygging
- spesifikk informasjon om det aktuelle hjerneslaget, type, omfang, konsekvenser, rehabiliteringsmuligheter
Rehabiliteringsplan bør alltid bygge på en tverrfaglig funksjonsvurdering. For å tydeliggjøre dette, ønsker pakkeforløp hjerneslag på sikt å ha et målepunkt som heter "Tverrfaglig funksjonsvurdering". På grunn av at dette pr dd. Ikke kan måles, er det foreløpig laget en sjekkliste for tverrfaglig funksjonsvurdering i spesialisthelsetjenesten som bør brukes ved etablering av rehabiliteringsplanen.
Tverrfaglig funksjonsvurdering
På sikt vil vi ha målsetting om at "Tverrfaglig funksjonsvurdering" i tråd med sjekkliste er utført innen 5 dager for 80 % av pasientene. Funksjonsvurderingene må inkludere valide verktøy. Modified Rankin Scale (mRS) og Barthel ADL Index (BI) anbefales for alle. For øvrig kan selekterte verktøy tilpasset aktuelle pasienter brukes.
Sjekkliste for tverrfaglig vurdering
- ADL funksjon (BI)
- Global funksjon (mRS)
- Kognitiv funksjon
- Personlige faktorer
- Nettverk
- Miljøfaktorer
- Bolig
- Øvrige relevante miljøfaktorerer
- Forskrift om habilitering og rehabilitering, individuell plan og koordinator § 10 utdyper spesialisthelsetjenestens ansvar for habilitering og rehabilitering
- Veileder om habilitering, rehabilitering, individuell plan og koordinator
Rehabiliteringsplan evaluert i spesialisthelsetjenesten
Sist faglig oppdatert: 17.03.2022
Målepunkt 11B2
Tidspunkt for når rehabiliteringsplan er evaluert i tråd med sjekkliste
Tidspunkt
Tidspunktet registreres som datoen for når rehabiliteringsplanen er evaluert i tråd med sjekkliste
Forløpstid
Målepunktet benyttes for å beregne tiden (uker) fra mottak i rehabilitering til tidspunktet rehabiliteringsplanen er evaluert i tråd med sjekkliste
Mål
Rehabiliteringsplanen er evaluert i tråd med sjekkliste innen 4 uker fra mottak i rehabilitering for 80 % av pasientene
Andel beregnes ut fra følgende
- Teller: Antall pasienter hvor rehabiliteringsplanen er evaluert i tråd med sjekklisten innen 4 uker fra mottak rehabilitering,
- Nevner: Alle pasienter som har fått etablert en rehabiliteringsplan i spesialisthelsetjenesten
Informasjon
Dette målepunktet registreres med administrativ kode i spesialisthelsetjenesten: OCAA00 Revidering av (re)habiliteringsplan.
Fra og med 1. januar 2021 skal denne koden benyttes i forbindelse med evaluering av rehabiliteringsplan i pakkeforløp hjerneslag. I pakkeforløp for hjerneslag vil målepunktet evaluering av rehabiliteringsplan være utført når følgende kode er registrert, og foruten betingelser som vanligvis gjelder for denne koden, gjelder i pakkeforløpet i tillegg:
- Registrering av denne koden gjøres i forbindelse med etablering av rehabiliteringsplan innen 4 uker etter innleggelse.
- Verktøyene Barthel og mRS skal brukes
- Sjekklisten som beskrevet i pakkeforløpet skal være utført
Sjekkliste for evaluering av rehabiliteringsplanen
- Det tverrfaglige rehabiliteringsteamet eller en eller flere fagpersoner som representerer teamet deltar i evalueringen
- Pasienten inviteres til å delta og medvirker i beslutningen av om pårørende og eksterne aktører skal inviteres til å delta
- Tema
- Status
- Somatisk
- Psykisk
- kognitivt
- Status for informasjon som er gitt i tråd med rehabiliteringsplanen
- Om hjerneslag generelt
- Om aktuelle hjerneslag
- Status for delmål/mål
- Bør rehabiliteringsplanen endres når det gjelder
- mål/delmål?
- tidspunkt for forventet oppnåelse av mål/delmål?
- Status hjelpemidler
- Behov
- Utprøving
- Rekvirering og forventet levering
- Status for bolig etter rehabiliteringen
- Forventet utskrivning til hjemmet?
- Eventuelt behov for bygningsmessige endringer iverksatt
- Forventet utskrivning til ny bolig, for eksempel omsorgsbolig eller sykehjem?
- Er nødvendige søknader sendt?
Utskrivning fra spesialisert rehabilitering
Sist faglig oppdatert: 17.03.2022
Målepunkt 11C
Tidspunkt for utskrivning fra spesialisert rehabilitering.
Tidspunkt
Tidspunktet registreres som dato for utskrivning fra spesialisert rehabilitering.
Forløpstid
Målepunktet benyttes for å beregne tid (dager) fra mottak til utskrivning.
Mål
50 % av pasientene er skrevet ut fra spesialisert rehabilitering til hjemmet eller kommunalt rehabiliteringstiltak innen 4 uker.
Informasjon
Før utskrivning skal det registreres måloppnåelse, funksjon og livskvalitet, med validerte verktøy. Alle pasienter bør skåres med Modified Rankin Scale (mRS), Barthel ADL Index (BI) og EQ5D-5l. Den avsluttende rehabiliteringen for den slagrammede bør som regel foregå i kommunal regi i rehabiliteringsinstitusjon eller i hjemmet. 50 % av pasientene bør være skrevet ut til hjemmet eller kommunalt rehabiliteringstiltak innen 4 uker.
I tillegg kan andre verktøy brukes ut fra individuell vurdering inkludert verktøy for vurdering av kognitiv funksjon.
Oppfølging hos fastlege
Sist faglig oppdatert: 17.03.2022
Målepunkt 11D
Tidspunkt for kontroll hos fastlegen i tråd med sjekklisten
Tidspunkt
Tidspunktet registreres som dato for gjennomført kontroll hos fastlegen ifølge sjekklisten.
Forløpstid
Målepunktet benyttes for å beregne tid (uker) fra pasienten er innlagt i slagenhet til kontroll hos fastlegen er gjennomført i tråd med sjekklisten.
Mål
Det er ikke angitt måltall på dette målepunktet da det skjer etter individuell vurdering. For pasienter som har fått tilbud i spesialisert rehabilitering, vurderes behovet for kontroll hos fastlege før 3 mnd. individuelt.
Andel beregnes ut frå følgende;
- Teller: Antall pasienter med akutt hjerneslag som har gjennomført kontroll hos fastlegen innen 2 - 8 uker fra innlagt i slagenhet.
- Nevner: Alle pasienter som er skrevet ut fra sykehus med akutt hjerneslag
Informasjon
Det anbefales at fastlege følger sjekklisten. (se nedenfor og se flytskjema pakkeforløp hjerneslag for fastlegen)
Det planlegges for at sjekklisten for kontroll hos legges inn i NEL
Sjekkliste for kontroll hos fastlegen
- Sekundærprofylakse
- BT
- Antitrombotisk behandling
- Lipider
- Levevaner (røyk, alkohol, kosthold,vekt, fysisk aktivitet)
- Status for førerkort
- Eventuell status for arbeidssituasjon
- Vurdering av funksjonsnivå og eventuelle komplikasjoner og følgetilstander etter hjerneslaget
- Er det tilkommet et rehabiliteringsbehov
- Oppfølging er ivaretatt ifølge epikrise fra slagenheten
Fornyet henvisning fra den kommunale helse- og omsorgstjenesten til spesialisthelsetjenesten om rehabiliteringsvurdering
Sist faglig oppdatert: 17.03.2022
Målepunkt 11E
Tidspunkt for mottatt henvisning om ny rehabiliteringsvurdering fra den kommunale helse- og omsorgstjenesten.
Tidspunkt
Tidspunktet registreres som dato for når henvisningen om ny rehabiliteringsvurdering er mottatt i spesialisthelsetjenesten.
Informasjon
Ved nyoppståtte problemer, komplikasjoner, forverring i funksjon eller varig funksjonsnedsettelse der videre tiltak kan være aktuelle, vil det være rimelig å henvise til spesialisthelsetjenesten for vurdering, rådgivning og eventuelle tiltak utover det som tilbys i den kommunale helse- og omsorgstjenesten.
Dette kan gjelde pasienter der det initialt er vurdert at det :
- ikke er rehabiliteringsbehov fordi det ikke var funksjonsnedsettelser med behov for rehabilitering, men der slik behov oppdages etter hvert. Det kan være der hvor det er oppstått mistanke om eller avdekket tidligere ikke-beskrevne funksjonsfall (ofte kognitive) med behov for vurdering fra spesialisthelsetjenesten for å iverksette videre adekvate rehabiliteringstiltak
- ikke er et forventet nytte av rehabilitering på grunn av omfattende funksjonsnedsettelser, men der pasientens tilstand har bedret seg
I disse to tilfellene bør pasienten henvises til en fornyet tverrfaglig vurdering i spesialisthelsetjenesten.
Fastleger oppfordres til å samarbeide med kommunal/interkommunal rehabiliteringsenhet/-personell og gjerne bestille vurdering av funksjonsnivå eller eventuell tilkommet rehabiliteringsbehov der, som et grunnlag for eventuell henvisning til ny vurdering av rehabiliteringsbehov i spesialisthelsetjenesten
Se også anbefaling:
Fornyet rehabiliteringsvurdering i spesialisthelsetjenesten
Sist faglig oppdatert: 17.03.2022
Målepunkt 11F
Tidspunkt for når pasienten vurderes for rehabilitering i spesialisthelsetjenesten.
Tidspunkt
Tidspunktet registreres som dato for når fornyet rehabiliteringsvurdering gjennomføres i spesialisthelsetjenesten, enten ved poliklinisk konsultasjon, ambulant vurdering eller innleggelse (første kontakt knyttet til henvisningen).
Forløpstid
Målepunktet benyttes for å beregne tid (dager) fra mottatt henvisning til fornyet rehabiliteringsvurdering forutsatt rett til nødvendig spesialisthelsetjeneste.
Mål
Fornyet rehabiliteringsvurdering i spesialisthelsetjenesten etter mottatt henvisning fra den kommunale helse- og omsorgstjenesten bør være utført innen 4 uker for 80 % av pasientene forutsatt rett til nødvendig spesialisthelsetjeneste.
Informasjon
For kartlegging, vurdering og rådgiving er det mest aktuelt med poliklinisk tilbud, eventuelt ambulant tilbud, og i spesielle tilfeller innleggelse. Det kan være aktuelt med flere kontakter, og resultat av en poliklinisk eller ambulant vurdering kan være påfølgende innleggelse i spesialisthelsetjenesten til rehabilitering.
Målsettingen er valgt med utgangspunkt i prioriteringsveilederen for fysikalsk medisin og rehabilitering. Her er det oppført flere tilstander som «Følger av hjerneskade» med ulike veiledende frister (den første rehabiliteringen etter hjerneslag er ikke en tilstand beskrevet i prioriteringsveilederen fordi pasienter da er i et behandlingsforløp – da skal det ikke gjøres en ny rettighetsvurdering fordi retten til helsehjelp gjelder hele forløpet
- Teller: Antall pasienter med hjerneslag som vurdert for fornyet rehabilitering innen 4 uker
- Nevner: Alle pasienter med hjerneslag som er henvist til fornyet vurdering
Se anbefaling:
Poliklinisk kontroll i spesialisthelsetjenesten
Sist faglig oppdatert: 17.03.2022
Målepunkt 16
Tidspunkt for poliklinisk kontroll i spesialisthelsetjenesten i tråd med sjekkliste.
Tidspunkt
Tidspunktet registreres som dato for gjennomført poliklinisk kontroll i spesialisthelsetjenesten.
Forløpstid
Målepunktet benyttes for å beregne tid (måneder) fra pasienten er innlagt i slagenhet til det er gjennomført poliklinisk kontroll i spesialisthelsetjenesten ifølge sjekkliste.
Mål
Poliklinisk kontroll i spesialisthelsetjenesten ifølge sjekkliste er utført innen 3 måneder (+/- to uker) for 80 % av pasientene.
Andel beregnes ut fra følgende
- Teller: Antall pasienter med hjerneslag som har vært til poliklinisk kontroll i spesialisthelsetjenesten etter hjerneslaget.
- Nevner: Alle pasienter med hjerneslag som ikke er utskrevet til sykehjem, men er utskrevet fra slagenheten med diagnosen hjerneslag
Informasjon
For pasienter med lavt funksjonsnivå og stort omsorgsnivå (sykehjemsbehov) er nytten av en poliklinisk etterkontroll usikker, og ofte vil en rådgivning og samarbeid mellom tilsynslege og spesialisthelsetjenesten være mer hensiktsmessig for slike pasienter.
Der det foreligger lange avstander til sykehuset, kan man benytte telemedisinsk oppfølging/kontakt sammen med kommunal aktør/fastlege som alternativ til konsultasjon ved spesialistklinikk. Telemedisinsk oppfølging skal dokumenteres og begrunnes.
Se anbefaling om anbefaling om kontroll etter gjennomgått hjerneslag inasjonal retningslinje for behandling og rehabilitering ved hjerneslag,
For pasienter uten funksjonssvikt - mRS 0-1
Kontrollen bør omfatte en vurdering med Barthel ADL index, mRs og NIHSS:
- årsaker til og alvorlighetsgraden av hjerneslaget
- forebyggende behandling
- vurdering av indikasjon for platehemmere/antikoagulasjon
- Legemidler og behandlingsmål vedrørende blodtrykk, lipidprofil og diabetes
- Eventuelle bivirkninger og kontroll av Hb, kreatinin, leverprøver, CK, INR og elektrolytter
- Sunne levevaner med regelmessig fysisk aktivitet, røykekutt, vektkontroll, alkoholmoderasjon og sunn kost
- Etterlevelse av forebyggende behandling og plan for videre oppfølging av denne
- Andre forhold som bør vurderes:
- er det vansker som tilsier videre tiltak, utredning eller rehabilitering?
- Plan videre
- Plan for videre evaluering og oppfølging av sekundærprofylakse
For pasienter uten funksjonssvikt - mRS 2-4
Kontrollen bør omfatte en vurdering med Barthel ADL index, mRs og NIHSS:
- Rehabilitering. Det skal vurderes om det er det behov for tiltak vedrørende:
- ADL-funksjon: en vurdering med Barthel ADL index, mRs og NIHSS
- mobilitet/gangfunksjon
- spastisitet
- smerter
- inkontinens
- seksualitet og samliv
- kommunikasjon/språk
- synsfunksjon
- angst/depresjon
- kognisjon
- fatigue
- aktiviteter og deltakelse, for eksempel arbeid, bilkjøring, fritid/hobby
- sosiale relasjoner, familierelasjoner eller mestringsstrategier
- Plan videre
- Plan for videre evaluering og oppfølging av sekundærprofylakse
- Plan for videre rehabilitering, inkl. behov for individuell plan
Ettersom kontrollen i spesialisthelsetjenesten omfatter mange forhold vedrørende pasientens situasjon inkludert sekundærprofylakse og rehabilitering, bør dette for de fleste pasienter være en tverrfaglig vurdering.
Rehabilitering med oppfølging av et tidlig støttet utskrivningsteam
Mottak rehabilitering/kontakt mellom TSU team og kommunal rehabilitering
Sist faglig oppdatert: 17.03.2022
Målepunkt 12A
Tidspunkt for når kontakt mellom TSU-team, kommunalt rehabiliteringsteam og pasienten er etablert.
Tidspunkt
Tidspunktet registreres som tid fra pasienten er utskrivningsklar fra slagenhet til kontakt mellom TSU-team, kommunalt rehabiliteringsteam og pasienten er etablert.
Forløpstid
Målepunktet benyttes for å beregne tid (dager) fra pasienten er utskrivningsklar fra slagenhet til kontakt mellom TSU-team, kommunalt rehabiliteringsteam og pasienten er etablert.
Mål
80 % av pasientene som henvises til tidlig støttet utskriving bør være mottatt av, eller det bør være etablert kontakt med, tidlig støttet utskrivningsteam innen utskrivningstidspunkt.
Andel beregnes ut fra følgende
- Teller: Antall Pasienter hvor kontakt mellom TSU team og kommunal rehabilitering og pasient er etablert innen 7 kalenderdager.
- Nevner: Alle pasienter som henvises til TSU
Informasjon
Målepunktet er det tidspunktet når TSU-rehabilitering i kommunen starter etter utskrivning fra slagenhet.
Målepunktet forutsetter at pasienten har møtt tidlig støttet utskrivingsteam og kommunalt rehabiliteringsteam i hjemmet etter utskriving. Støtten som gis ved utskriving må vektlegges ettersom disse pasientene blir utskrevet tidligere enn uten tiltaket.
I sjekklisten: Til forskjell fra andre rehabiliterende tiltak, må pasienter som henvises til tidlig støttet utskrivning være mottatt av eller ha etablert kontakt med det tidlig støttede utskrivningsteamet senest ved utskriving.
Det bør være utført en tverrfaglig funksjonsvurdering i tråd med sjekklisten som beskrevet under, innen fem dager fra pasienten er mottatt i tiltaket tidlig støttet utskrivningsteam.
Funksjonsvurderingene må inkludere valide verktøy. Modified Rankin Scale (mRS) og Barthel ADL Index (BI) anbefales for alle. For øvrig kan selekterte verktøy tilpasset aktuelle pasienter brukes.
Kommunalt rehabiliteringsteam og TSU-team etablerer en foreløpig rehabiliteringsplan basert på den tverrfaglige funksjonsvurderingen.
Sjekkliste for tverrfaglig vurdering
- ADL-funksjon (BI)
- Global funksjon (mRS)
- Kognitiv funksjon
- Personlige faktorer
- Nettverk
- Miljøfaktorer
- Bolig
- Øvrige relevante omgivelser
Forskrift om habilitering og rehabilitering, individuell plan og koordinator § 10 utdyper spesialisthelsetjenestens ansvar for habilitering og rehabilitering. (Se veileder om habilitering, rehabilitering, individuell plan og koordinator)
Se anbefaling:
- Tidlig støttet utskriving hos pasienter med mild til moderat nedsatt funksjonsevne etter hjerneslag - Nasjonal retningslinje for behandling og rehabilitering etter hjerneslag:
Referanse
Overføring til annet rehabiliteringstiltak eller avslutning av rehabilitering i regi av TSU
Sist faglig oppdatert: 17.03.2022
Målepunkt 12C
Tidspunkt for overføring til annet rehabiliteringstiltak eller for avslutning av rehabilitering i regi av tidlig støttet utskrivningsteam.
Tidspunkt
Tidspunktet registreres som dato for utført registrering av måloppnåelse, funksjon og livskvalitet, med validerte verktøy, ved utskriving/overføring til annet rehabiliteringstiltak
Forløpstid
Målepunktet benyttes for å beregne tid (dager) fra mottak til utskrivning.
Mål
Minimum 50 % av pasientene har avsluttet oppfølging med TSU innen fire uker. Den videre oppfølgingen skjer i kommunal regi, med eller uten rehabilitering. Det kan være aktuelt at TSU-teamet deltar på den tverrfaglige vurderingen ved tremånederskontrollen i spesialisthelsetjenesten.
Andel beregnes ut fra følgende
- Teller: Antall pasienter som er henvist til TSU som har avsluttet oppfølging innen 4 uker.
- Nevner: Alle pasienter som er henvist til TSU
Informasjon
Ved initial implementering av pakkeforløpet har vi valgt 50 % som måltall, men dette kan bli justert etter hvert som TSU utvinnes og man får erfaring med tiltaket.
Før avslutning av TSU skal det registreres måloppnåelse, funksjon og livskvalitet, med validerte verktøy. Alle pasienter bør skåres med Modified Rankin Scale (mRS), Barthel ADL Index (BI) og EQ5D-5l. Den avsluttende rehabiliteringen for den slagrammede bør som regel foregå i kommunal regi i rehabiliteringsinstitusjon eller i hjemmet. Målet er at 50% av pasientene har avsluttet oppfølging med TSU innen 4 uker.
I tillegg kan andre verktøy brukes ut fra individuell vurdering, inkludert verktøy for vurdering av kognitiv funksjon.
Tverrfaglig funksjonsvurdering bør være utført innen fem dager fra mottak spesialisert rehabilitering for 80 % av pasientene.
Funksjonsvurderingene må inkludere valide verktøy. Modified Rankin Scale (mRS) og Barthel ADL Index (BI) anbefales for alle. For øvrig kan selekterte verktøy tilpasset aktuelle pasienter brukes.
Sjekkliste for tverrfaglig vurdering
- ADL funksjon (BI)
- Global funksjon (mRS)
- Kognitiv funksjon
- Personlige faktorer
- Nettverk
- Miljøfaktorer
- Bolig
- Øvrige relevante omgivelser
Tidlig støttede utskrivningsteam avslutter som regel sin oppfølging senest ved tremånederskontrollen i spesialisthelsetjenesten.
Forskrift om habilitering og rehabilitering, individuell plan og koordinator § 10 utdyper spesialisthelsetjenestens ansvar for habilitering og rehabilitering. (Lenke til veileder om habilitering, rehabilitering, individuell plan og koordinator)
Se anbefaling:
Oppfølging hos fastlegen
Sist faglig oppdatert: 17.03.2022
Målepunkt 12D
Tidspunkt for kontroll hos fastlegen i tråd med sjekklisten.
Tidspunkt
Tidspunktet registreres som dato for gjennomført kontroll hos fastlegen ifølge sjekklisten.
Forløpstid
Målepunktet benyttes for å beregne tid (måneder) fra pasienten er innlagt i slagenhet til kontroll hos fastlegen er gjennomført i tråd med sjekklisten.
Mål
Kontroll hos fastlegen i tråd med sjekklisten er utført innen 2- 8 uker fra pasienten er innlagt i slagenhet for 80 % av pasientene.
Andel beregnes ut fra følgende
- Teller: Antall pasienter med akutt hjerneslag som har gjennomført kontroll hos fastlegen innen 2 - 8 uker fra innlagt i slagenhet.
- Nevner: Alle pasienter som er skrevet ut fra sykehus med akutt hjerneslag
Informasjon
Sjekkliste for kontroll hos fastlegen
- Sekundærprofylakse
- BT
- Antikoagulasjon (ved kardioembolisk infarkt)
- Platehemmende behandling
- Lipider
- Levevaner (røyk, alkohol, kosthold,vekt, fysisk aktivitet)
- Status for førerkort
- Eventuell status for arbeidssituasjon
- Vurdering av funksjonsnivå og eventuelle komplikasjoner og følgetilstander etter hjerneslaget
- Er det tilkommet et rehabiliteringsbehov?
- Oppfølging er ivaretatt ifølge epikrise fra slagenheten
Fornyet henvisning fra den kommunale helse- og omsorgstjenesten til spesialisthelsetjenesten om rehabiliteringsvurdering
Sist faglig oppdatert: 17.03.2022
Målepunkt 11E
Tidspunkt for mottatt henvisning om ny rehabiliteringsvurdering fra den kommunale helse- og omsorgstjenesten.
Tidspunkt
Tidspunktet registreres som dato for når henvisningen om ny rehabiliteringsvurdering er mottatt i spesialisthelsetjenesten.
Informasjon
Ved nyoppståtte problemer, komplikasjoner, forverring i funksjon eller varig funksjonsnedsettelse der videre tiltak kan være aktuelle, vil det være rimelig å henvise til spesialisthelsetjenesten for vurdering, rådgivning og eventuelle tiltak utover det som tilbys i den kommunale helse- og omsorgstjenesten.
Dette kan gjelde pasienter der det initialt er vurdert at det :
- ikke er rehabiliteringsbehov fordi det ikke var funksjonsnedsettelser med behov for rehabilitering, men der slik behov oppdages etter hvert. Det kan være der hvor det er oppstått mistanke om eller avdekket tidligere ikke-beskrevne funksjonsfall (ofte kognitive) med behov for vurdering fra spesialisthelsetjenesten for å iverksette videre adekvate rehabiliteringstiltak
- ikke er et forventet nytte av rehabilitering på grunn av omfattende funksjonsnedsettelser, men der pasientens tilstand har bedret seg
I disse to tilfellene bør pasienten henvises til en fornyet tverrfaglig vurdering i spesialisthelsetjenesten.
Fastleger oppfordres til å samarbeide med kommunal/interkommunal rehabiliteringsenhet/-personell og gjerne bestille vurdering av funksjonsnivå eller eventuell tilkommet rehabiliteringsbehov der, som et grunnlag for eventuell henvisning til ny vurdering av rehabiliteringsbehov i spesialisthelsetjenesten
Se også anbefaling:
- Tilbud om funksjonsvurdering og rådgivning fra spesialisthelsetjenesten til slagrammede, pårørende og kommune i senfasen - Nasjonal retningslinje for behandling og rehabilitering ved hjerneslag
Fornyet rehabiliteringsvurdering i spesialisthelsetjenesten
Sist faglig oppdatert: 17.03.2022
Målepunkt 11F
Tidspunkt for når pasienten vurderes for rehabilitering i spesialisthelsetjenesten.
Tidspunkt
Tidspunktet registreres som dato for når fornyet rehabiliteringsvurdering gjennomføres i spesialisthelsetjenesten, enten ved poliklinisk konsultasjon, ambulant vurdering eller innleggelse (første kontakt knyttet til henvisningen).
Forløpstid
Målepunktet benyttes for å beregne tid (dager) fra mottatt henvisning til fornyet rehabiliteringsvurdering forutsatt rett til nødvendig spesialisthelsetjeneste.
Mål
Fornyet rehabiliteringsvurdering i spesialisthelsetjenesten etter mottatt henvisning fra den kommunale helse- og omsorgstjenesten bør være utført innen 4 uker for 80 % av pasientene forutsatt rett til nødvendig spesialisthelsetjeneste.
Informasjon
For kartlegging, vurdering og rådgiving er det mest aktuelt med poliklinisk tilbud, eventuelt ambulant tilbud, og i spesielle tilfeller innleggelse. Det kan være aktuelt med flere kontakter, og resultat av en poliklinisk eller ambulant vurdering kan være påfølgende innleggelse i spesialisthelsetjenesten til rehabilitering.
Målsettingen er valgt med utgangspunkt i prioriteringsveilederen for fysikalsk medisin og rehabilitering. Her er det oppført flere tilstander som «Følger av hjerneskade» med ulike veiledende frister (den første rehabiliteringen etter hjerneslag er ikke en tilstand beskrevet i prioriteringsveilederen fordi pasienter da er i et behandlingsforløp – da skal det ikke gjøres en ny rettighetsvurdering fordi retten til helsehjelp gjelder hele forløpet
- Teller: Antall pasienter med hjerneslag som vurdert for fornyet rehabilitering innen 4 uker
- Nevner: Alle pasienter med hjerneslag som er henvist til fornyet vurdering
Se anbefaling:
Poliklinisk kontroll i spesialisthelsetjenesten
Sist faglig oppdatert: 17.03.2022
Målepunkt 16
Tidspunkt for poliklinisk kontroll i spesialisthelsetjenesten i tråd med sjekkliste.
Tidspunkt
Tidspunktet registreres som dato for gjennomført poliklinisk kontroll i spesialisthelsetjenesten.
Forløpstid
Målepunktet benyttes for å beregne tid (måneder) fra pasienten er innlagt i slagenhet til det er gjennomført poliklinisk kontroll i spesialisthelsetjenesten ifølge sjekkliste.
Mål
Poliklinisk kontroll i spesialisthelsetjenesten ifølge sjekkliste er utført innen 3 måneder (+/- to uker) for 80 % av pasientene.
Andel beregnes ut fra følgende
- Teller: Antall pasienter med hjerneslag som har vært til poliklinisk kontroll i spesialisthelsetjenesten etter hjerneslaget.
- Nevner: Alle pasienter med hjerneslag som ikke er utskrevet til sykehjem, men er utskrevet fra slagenheten med diagnosen hjerneslag
Informasjon
For pasienter med lavt funksjonsnivå og stort omsorgsnivå (sykehjemsbehov) er nytten av en poliklinisk etterkontroll usikker, og ofte vil en rådgivning og samarbeid mellom tilsynslege og spesialisthelsetjenesten være mer hensiktsmessig for slike pasienter.
Der det foreligger lange avstander til sykehuset, kan man benytte telemedisinsk oppfølging/kontakt sammen med kommunal aktør/fastlege som alternativ til konsultasjon ved spesialistklinikk. Telemedisinsk oppfølging skal dokumenteres og begrunnes.
Se anbefaling om anbefaling om kontroll etter gjennomgått hjerneslag inasjonal retningslinje for behandling og rehabilitering ved hjerneslag,
For pasienter uten funksjonssvikt - mRS 0-1
Kontrollen bør omfatte en vurdering med Barthel ADL index, mRs og NIHSS:
- årsaker til og alvorlighetsgraden av hjerneslaget
- forebyggende behandling
- vurdering av indikasjon for platehemmere/antikoagulasjon
- Legemidler og behandlingsmål vedrørende blodtrykk, lipidprofil og diabetes
- Eventuelle bivirkninger og kontroll av Hb, kreatinin, leverprøver, CK, INR og elektrolytter
- Sunne levevaner med regelmessig fysisk aktivitet, røykekutt, vektkontroll, alkoholmoderasjon og sunn kost
- Etterlevelse av forebyggende behandling og plan for videre oppfølging av denne
- Andre forhold som bør vurderes:
- er det vansker som tilsier videre tiltak, utredning eller rehabilitering?
- Plan videre
- Plan for videre evaluering og oppfølging av sekundærprofylakse
For pasienter uten funksjonssvikt - mRS 2-4
Kontrollen bør omfatte en vurdering med Barthel ADL index, mRs og NIHSS:
- Rehabilitering. Det skal vurderes om det er det behov for tiltak vedrørende:
- ADL-funksjon: en vurdering med Barthel ADL index, mRs og NIHSS
- mobilitet/gangfunksjon
- spastisitet
- smerter
- inkontinens
- seksualitet og samliv
- kommunikasjon/språk
- synsfunksjon
- angst/depresjon
- kognisjon
- fatigue
- aktiviteter og deltakelse, for eksempel arbeid, bilkjøring, fritid/hobby
- sosiale relasjoner, familierelasjoner eller mestringsstrategier
- Plan videre
- Plan for videre evaluering og oppfølging av sekundærprofylakse
- Plan for videre rehabilitering, inkl. behov for individuell plan
Ettersom kontrollen i spesialisthelsetjenesten omfatter mange forhold vedrørende pasientens situasjon inkludert sekundærprofylakse og rehabilitering, bør dette for de fleste pasienter være en tverrfaglig vurdering.
Rehabilitering i kommunen
Mottak kommunal rehabilitering
Målepunkt 13A
Tidspunkt for når pasienten er mottatt til rehabilitering i aktuelt kommunalt rehabiliteringstiltak
Tidspunkt
Tidspunktet registreres som dato for når pasienten blir mottatt til rehabilitering i aktuelt kommunalt rehabiliteringstiltak
Forløpstid
Målepunktet benyttes for å beregne tid (dager) fra pasienten er utskrivningsklar fra slagenhet til pasienten er mottatt til rehabilitering i aktuelt kommunalt rehabiliteringstiltak
Mål
80 % av pasientene som henvises til kommunal rehabilitering bør være mottatt til rehabilitering i tiltaket innen 7 kalenderdager
Andel beregnes ut fra følgende
- Teller: Antall pasienter som mottar kommunal rehabilitering innen 7 kalenderdager
- Nevner: Alle pasienter henvist til kommunal rehabilitering
Informasjon
Målepunktet er det tidspunktet pasienten er tatt imot i det aktuelle kommunale rehabiliteringstiltaket.
Tiltaket kan være dag-, hjemme- eller døgnrehabilitering og kombinasjoner av disse.
Dagrehabilitering egner seg fortrinnsvis for pasienter med skår 1–2 på Modified Rankin Scale (mRS) og >70–90 på Barthel ADL Index (BI). Hjemmerehabilitering egner seg fortrinnsvis ved skår 2–3 på mRS og >70-90 på BI. Døgnrehabilitering egner seg fortrinnsvis ved skår 3–4 på mRS og 70–90 på BI.
Lange avstander, bygningsmessige forhold i hjemmet, personlige preferanser, forhold hos pårørende og annet kan medføre at foretrukket rehabiliteringsarena blir en annen enn anbefalt ut fra skårene på mRS og BI.
Det bør være utført en tverrfaglig funksjonsvurdering ifølge sjekklisten som beskrevet under innen fem dager fra pasienten er mottatt på aktuell rehabiliteringsinstans.
Funksjonsvurderingene må inkludere valide verktøy. Modified Rankin Scale (mRS) og Barthel ADL Index (BI) anbefales for alle pasienter. For øvrig kan selekterte verktøy tilpasset aktuelle pasienter brukes.
Målepunktene registreres i IPLOS/KUHR som dato for rehabilitering i eller utenfor institusjon (se kodebeskrivelse).
Sjekkliste for tverrfaglig vurdering
- ADL funksjon (BI)
- Global funksjon (mRS)
- Kognitiv funksjon
- Personlige faktorer
- Nettverk
- Miljøfaktorer
- Bolig
- Øvrige relevante miljøfaktorer
Se anbefaling:
- Tilbud i den kommunale helse- og omsorgstjenesten om døgn-, dag- og hjemmerehabilitering - Nasjonal retningslinje for behandling og rehabilitering ved hjerneslag.
og:
Avslutning av kommunal rehabilitering
Sist faglig oppdatert: 17.03.2022
Målepunkt 13C
Tidspunktet for utskrivning eller avslutning av kommunal rehabilitering
Tidspunkt
Tidspunktet registreres som dato for utskrivning eller avslutning av kommunal rehabilitering
Forløpstid
Målepunktet benyttes for å beregne tid (dager) fra mottak i kommunal rehabilitering til utskrivning fra / avslutning av kommunal rehabilitering.
Mål
Pakkeforløpet legger opp til en eventuell kartlegging før det settes opp en målsetting for dette målepunktet.
Informasjon
Før utskrivning fra eller avslutning av rehabilitering skal måloppnåelse, funksjon og livskvalitet registreres i tråd med validerte verktøy. Alle pasienter bør skåres med Modified Rankin Scale (mRS), Barthel ADL Index (BI) og EQ5D-5l.
I tillegg kan andre verktøy brukes ut fra individuell vurdering, inkludert verktøy for vurdering av kognitiv funksjon.
Oppfølging hos fastlegen
Sist faglig oppdatert: 17.03.2022
Målepunkt 13D
Tidspunkt for kontroll hos fastlegen i tråd med sjekklisten
Tidspunkt
Tidspunktet registreres som dato for gjennomført kontroll hos fastlegen ifølge sjekklisten.
Forløpstid
Målepunktet benyttes for å beregne tid (måneder) fra pasienten er innlagt i slagenhet til kontroll hos fastlegen er gjennomført i tråd med sjekklisten.
Mål
Kontroll hos fastlegen i tråd med sjekklisten er utført innen 2- 8 uker fra pasienten er innlagt i slagenhet for 80 % av pasientene. For pasienter som har fått tilbud i spesialisert rehabilitering, vurderes behovet for kontroll hos fastlege før 3 mnd. Individuelt.
Andel beregnes ut fra følgende
- Teller: Antall pasienter med akutt hjerneslag som har gjennomført kontroll hos fastlegen innen 2 - 8 uker fra innlagt i slagenhet.
- Nevner: Alle pasienter som er skrevet ut fra sykehus med akutt hjerneslag
Informasjon
Målepunktet registreres på vanlig måte i KUHR.
Sjekkliste for kontroll hos fastlegen
- Sekundærprofylakse
- BT
- Antikoagulasjon (ved kardioembolisk infarkt)
- Platehemmende behandling
- Lipider
- Levevaner (røyk, alkohol, kosthold,vekt, fysisk aktivitet)
- Status for førerkort
- Eventuell status for arbeidssituasjon
- Vurdering av funksjonsnivå og eventuelle komplikasjoner og følgetilstander etter hjerneslaget
- Er det tilkommet et rehabiliteringsbehov?
- Oppfølging er ivaretatt ifølge epikrise fra slagenheten
Fornyet henvisning fra den kommunale helse- og omsorgstjenesten til spesialisthelsetjenesten om rehabiliteringsvurdering
Sist faglig oppdatert: 17.03.2022
Målepunkt 11E
Tidspunkt for mottatt henvisning om ny rehabiliteringsvurdering fra den kommunale helse- og omsorgstjenesten.
Tidspunkt
Tidspunktet registreres som dato for når henvisningen om ny rehabiliteringsvurdering er mottatt i spesialisthelsetjenesten.
Informasjon
Ved nyoppståtte problemer, komplikasjoner, forverring i funksjon eller varig funksjonsnedsettelse der videre tiltak kan være aktuelle, vil det være rimelig å henvise til spesialisthelsetjenesten for vurdering, rådgivning og eventuelle tiltak utover det som tilbys i den kommunale helse- og omsorgstjenesten.
Dette kan gjelde pasienter der det initialt er vurdert at det :
- ikke er rehabiliteringsbehov fordi det ikke var funksjonsnedsettelser med behov for rehabilitering, men der slik behov oppdages etter hvert. Det kan være der hvor det er oppstått mistanke om eller avdekket tidligere ikke-beskrevne funksjonsfall (ofte kognitive) med behov for vurdering fra spesialisthelsetjenesten for å iverksette videre adekvate rehabiliteringstiltak
- ikke er et forventet nytte av rehabilitering på grunn av omfattende funksjonsnedsettelser, men der pasientens tilstand har bedret seg
I disse to tilfellene bør pasienten henvises til en fornyet tverrfaglig vurdering i spesialisthelsetjenesten.
Fastleger oppfordres til å samarbeide med kommunal/interkommunal rehabiliteringsenhet/-personell og gjerne bestille vurdering av funksjonsnivå eller eventuell tilkommet rehabiliteringsbehov der, som et grunnlag for eventuell henvisning til ny vurdering av rehabiliteringsbehov i spesialisthelsetjenesten
Se også anbefaling:
Fornyet rehabiliteringsvurdering i spesialisthelsetjeneste
Sist faglig oppdatert: 17.03.2022
Målepunkt 11F
Tidspunkt for når pasienten vurderes for rehabilitering i spesialisthelsetjenesten.
Tidspunkt
Tidspunktet registreres som dato for når fornyet rehabiliteringsvurdering gjennomføres i spesialisthelsetjenesten, enten ved poliklinisk konsultasjon, ambulant vurdering eller innleggelse (første kontakt knyttet til henvisningen).
Forløpstid
Målepunktet benyttes for å beregne tid (dager) fra mottatt henvisning til fornyet rehabiliteringsvurdering forutsatt rett til nødvendig spesialisthelsetjeneste.
Mål
Fornyet rehabiliteringsvurdering i spesialisthelsetjenesten etter mottatt henvisning fra den kommunale helse- og omsorgstjenesten bør være utført innen 4 uker for 80 % av pasientene forutsatt rett til nødvendig spesialisthelsetjeneste.
Informasjon
For kartlegging, vurdering og rådgiving er det mest aktuelt med poliklinisk tilbud, eventuelt ambulant tilbud, og i spesielle tilfeller innleggelse. Det kan være aktuelt med flere kontakter, og resultat av en poliklinisk eller ambulant vurdering kan være påfølgende innleggelse i spesialisthelsetjenesten til rehabilitering.
Målsettingen er valgt med utgangspunkt i prioriteringsveilederen for fysikalsk medisin og rehabilitering. Her er det oppført flere tilstander som «Følger av hjerneskade» med ulike veiledende frister (den første rehabiliteringen etter hjerneslag er ikke en tilstand beskrevet i prioriteringsveilederen fordi pasienter da er i et behandlingsforløp – da skal det ikke gjøres en ny rettighetsvurdering fordi retten til helsehjelp gjelder hele forløpet
- Teller: Antall pasienter med hjerneslag som vurdert for fornyet rehabilitering innen 4 uker
- Nevner: Alle pasienter med hjerneslag som er henvist til fornyet vurdering
Se anbefaling:
Poliklinisk kontroll i spesialisthelsetjenesten
Sist faglig oppdatert: 17.03.2022
Målepunkt 16
Tidspunkt for poliklinisk kontroll i spesialisthelsetjenesten i tråd med sjekkliste.
Tidspunkt
Tidspunktet registreres som dato for gjennomført poliklinisk kontroll i spesialisthelsetjenesten.
Forløpstid
Målepunktet benyttes for å beregne tid (måneder) fra pasienten er innlagt i slagenhet til det er gjennomført poliklinisk kontroll i spesialisthelsetjenesten ifølge sjekkliste.
Mål
Poliklinisk kontroll i spesialisthelsetjenesten ifølge sjekkliste er utført innen 3 måneder (+/- to uker) for 80 % av pasientene.
Andel beregnes ut fra følgende
- Teller: Antall pasienter med hjerneslag som har vært til poliklinisk kontroll i spesialisthelsetjenesten etter hjerneslaget.
- Nevner: Alle pasienter med hjerneslag som ikke er utskrevet til sykehjem, men er utskrevet fra slagenheten med diagnosen hjerneslag
Informasjon
For pasienter med lavt funksjonsnivå og stort omsorgsnivå (sykehjemsbehov) er nytten av en poliklinisk etterkontroll usikker, og ofte vil en rådgivning og samarbeid mellom tilsynslege og spesialisthelsetjenesten være mer hensiktsmessig for slike pasienter.
Der det foreligger lange avstander til sykehuset, kan man benytte telemedisinsk oppfølging/kontakt sammen med kommunal aktør/fastlege som alternativ til konsultasjon ved spesialistklinikk. Telemedisinsk oppfølging skal dokumenteres og begrunnes.
Se anbefaling om anbefaling om kontroll etter gjennomgått hjerneslag inasjonal retningslinje for behandling og rehabilitering ved hjerneslag,
For pasienter uten funksjonssvikt - mRS 0-1
Kontrollen bør omfatte en vurdering med Barthel ADL index, mRs og NIHSS:
- årsaker til og alvorlighetsgraden av hjerneslaget
- forebyggende behandling
- vurdering av indikasjon for platehemmere/antikoagulasjon
- Legemidler og behandlingsmål vedrørende blodtrykk, lipidprofil og diabetes
- Eventuelle bivirkninger og kontroll av Hb, kreatinin, leverprøver, CK, INR og elektrolytter
- Sunne levevaner med regelmessig fysisk aktivitet, røykekutt, vektkontroll, alkoholmoderasjon og sunn kost
- Etterlevelse av forebyggende behandling og plan for videre oppfølging av denne
- Andre forhold som bør vurderes:
- er det vansker som tilsier videre tiltak, utredning eller rehabilitering?
- Plan videre
- Plan for videre evaluering og oppfølging av sekundærprofylakse
For pasienter uten funksjonssvikt - mRS 2-4
Kontrollen bør omfatte en vurdering med Barthel ADL index, mRs og NIHSS:
- Rehabilitering. Det skal vurderes om det er det behov for tiltak vedrørende:
- ADL-funksjon: en vurdering med Barthel ADL index, mRs og NIHSS
- mobilitet/gangfunksjon
- spastisitet
- smerter
- inkontinens
- seksualitet og samliv
- kommunikasjon/språk
- synsfunksjon
- angst/depresjon
- kognisjon
- fatigue
- aktiviteter og deltakelse, for eksempel arbeid, bilkjøring, fritid/hobby
- sosiale relasjoner, familierelasjoner eller mestringsstrategier
- Plan videre
- Plan for videre evaluering og oppfølging av sekundærprofylakse
- Plan for videre rehabilitering, inkl. behov for individuell plan
Ettersom kontrollen i spesialisthelsetjenesten omfatter mange forhold vedrørende pasientens situasjon inkludert sekundærprofylakse og rehabilitering, bør dette for de fleste pasienter være en tverrfaglig vurdering.
Oppfølging av pasienter uten initialt behov for rehabilitering
Oppfølging hos fastlegen
Sist faglig oppdatert: 17.03.2022
Målepunkt 14E
Tidspunkt for kontroll hos fastlegen i tråd med sjekklisten.
Tidspunkt
Tidspunktet registreres som dato for gjennomført kontroll hos fastlegen ifølge sjekklisten.
Forløpstid
Målepunktet benyttes for å beregne tid (måneder) fra pasienten er innlagt i slagenhet til kontroll hos fastlegen er gjennomført i tråd med sjekklisten.
Mål
Kontroll hos fastlegen i tråd med sjekklisten er utført innen 2- 8 uker fra pasienten er innlagt i slagenhet for 80 % av pasientene.
Andel beregnes ut fra følgende
- Teller: Pasienter med akutt hjerneslag som har gjennomført kontroll hos fastlegen innen 2 - 8 uker fra innlagt i slagenhet.
- Nevner: Alle pasienter som er skrevet ut fra sykehus med akutt hjerneslag
Informasjon
Målepunktet registreres på vanlig måte i KUHR.
Sjekkliste for kontroll hos fastlegen
- Sekundærprofylakse
- BT
- Antikoagulasjon (ved kardioembolisk infarkt)
- Platehemmende behandling
- Lipider
- Levevaner (røyk, alkohol, kosthold,vekt, fysisk aktivitet)
- Status for førerkort
- Eventuell status for arbeidssituasjon
- Vurdering av funksjonsnivå og eventuelle komplikasjoner og følgetilstander etter hjerneslaget
- Er det tilkommet et rehabiliteringsbehov?
- Oppfølging er ivaretatt ifølge epikrise fra slagenheten
Fornyet henvisning fra den kommunale helse- og omsorgstjenesten til spesialisthelsetjenesten om rehabiliteringsvurdering
Sist faglig oppdatert: 17.03.2022
Målepunkt 11E
Tidspunkt for mottatt henvisning om ny rehabiliteringsvurdering fra den kommunale helse- og omsorgstjenesten.
Tidspunkt
Tidspunktet registreres som dato for når henvisningen om ny rehabiliteringsvurdering er mottatt i spesialisthelsetjenesten.
Informasjon
Ved nyoppståtte problemer, komplikasjoner, forverring i funksjon eller varig funksjonsnedsettelse der videre tiltak kan være aktuelle, vil det være rimelig å henvise til spesialisthelsetjenesten for vurdering, rådgivning og eventuelle tiltak utover det som tilbys i den kommunale helse- og omsorgstjenesten.
Dette kan gjelde pasienter der det initialt er vurdert at det :
- ikke er rehabiliteringsbehov fordi det ikke var funksjonsnedsettelser med behov for rehabilitering, men der slik behov oppdages etter hvert. Det kan være der hvor det er oppstått mistanke om eller avdekket tidligere ikke-beskrevne funksjonsfall (ofte kognitive) med behov for vurdering fra spesialisthelsetjenesten for å iverksette videre adekvate rehabiliteringstiltak
- ikke er et forventet nytte av rehabilitering på grunn av omfattende funksjonsnedsettelser, men der pasientens tilstand har bedret seg
I disse to tilfellene bør pasienten henvises til en fornyet tverrfaglig vurdering i spesialisthelsetjenesten.
Fastleger oppfordres til å samarbeide med kommunal/interkommunal rehabiliteringsenhet/-personell og gjerne bestille vurdering av funksjonsnivå eller eventuell tilkommet rehabiliteringsbehov der, som et grunnlag for eventuell henvisning til ny vurdering av rehabiliteringsbehov i spesialisthelsetjenesten
Se også anbefaling:
Fornyet rehabiliteringsvurdering i spesialisthelsetjenesten
Sist faglig oppdatert: 17.03.2022
Målepunkt 11F
Tidspunkt for når pasienten vurderes for rehabilitering i spesialisthelsetjenesten.
Tidspunkt
Tidspunktet registreres som dato for når fornyet rehabiliteringsvurdering gjennomføres i spesialisthelsetjenesten, enten ved poliklinisk konsultasjon, ambulant vurdering eller innleggelse (første kontakt knyttet til henvisningen).
Forløpstid
Målepunktet benyttes for å beregne tid (dager) fra mottatt henvisning til fornyet rehabiliteringsvurdering forutsatt rett til nødvendig spesialisthelsetjeneste.
Mål
Fornyet rehabiliteringsvurdering i spesialisthelsetjenesten etter mottatt henvisning fra den kommunale helse- og omsorgstjenesten bør være utført innen 4 uker for 80 % av pasientene forutsatt rett til nødvendig spesialisthelsetjeneste.
Informasjon
For kartlegging, vurdering og rådgiving er det mest aktuelt med poliklinisk tilbud, eventuelt ambulant tilbud, og i spesielle tilfeller innleggelse. Det kan være aktuelt med flere kontakter, og resultat av en poliklinisk eller ambulant vurdering kan være påfølgende innleggelse i spesialisthelsetjenesten til rehabilitering.
Målsettingen er valgt med utgangspunkt i prioriteringsveilederen for fysikalsk medisin og rehabilitering. Her er det oppført flere tilstander som «Følger av hjerneskade» med ulike veiledende frister (den første rehabiliteringen etter hjerneslag er ikke en tilstand beskrevet i prioriteringsveilederen fordi pasienter da er i et behandlingsforløp – da skal det ikke gjøres en ny rettighetsvurdering fordi retten til helsehjelp gjelder hele forløpet
- Teller: Antall pasienter med hjerneslag som vurdert for fornyet rehabilitering innen 4 uker
- Nevner: Alle pasienter med hjerneslag som er henvist til fornyet vurdering
Se anbefaling:
Poliklinisk kontroll i spesialisthelsetjenesten
Sist faglig oppdatert: 17.03.2022
Målepunkt 16
Tidspunkt for poliklinisk kontroll i spesialisthelsetjenesten i tråd med sjekkliste.
Tidspunkt
Tidspunktet registreres som dato for gjennomført poliklinisk kontroll i spesialisthelsetjenesten.
Forløpstid
Målepunktet benyttes for å beregne tid (måneder) fra pasienten er innlagt i slagenhet til det er gjennomført poliklinisk kontroll i spesialisthelsetjenesten ifølge sjekkliste.
Mål
Poliklinisk kontroll i spesialisthelsetjenesten ifølge sjekkliste er utført innen 3 måneder (+/- to uker) for 80 % av pasientene.
Andel beregnes ut fra følgende
- Teller: Antall pasienter med hjerneslag som har vært til poliklinisk kontroll i spesialisthelsetjenesten etter hjerneslaget.
- Nevner: Alle pasienter med hjerneslag som ikke er utskrevet til sykehjem, men er utskrevet fra slagenheten med diagnosen hjerneslag
Informasjon
For pasienter med lavt funksjonsnivå og stort omsorgsnivå (sykehjemsbehov) er nytten av en poliklinisk etterkontroll usikker, og ofte vil en rådgivning og samarbeid mellom tilsynslege og spesialisthelsetjenesten være mer hensiktsmessig for slike pasienter.
Der det foreligger lange avstander til sykehuset, kan man benytte telemedisinsk oppfølging/kontakt sammen med kommunal aktør/fastlege som alternativ til konsultasjon ved spesialistklinikk. Telemedisinsk oppfølging skal dokumenteres og begrunnes.
Se anbefaling om anbefaling om kontroll etter gjennomgått hjerneslag inasjonal retningslinje for behandling og rehabilitering ved hjerneslag,
For pasienter uten funksjonssvikt - mRS 0-1
Kontrollen bør omfatte en vurdering med Barthel ADL index, mRs og NIHSS:
- årsaker til og alvorlighetsgraden av hjerneslaget
- forebyggende behandling
- vurdering av indikasjon for platehemmere/antikoagulasjon
- Legemidler og behandlingsmål vedrørende blodtrykk, lipidprofil og diabetes
- Eventuelle bivirkninger og kontroll av Hb, kreatinin, leverprøver, CK, INR og elektrolytter
- Sunne levevaner med regelmessig fysisk aktivitet, røykekutt, vektkontroll, alkoholmoderasjon og sunn kost
- Etterlevelse av forebyggende behandling og plan for videre oppfølging av denne
- Andre forhold som bør vurderes:
- er det vansker som tilsier videre tiltak, utredning eller rehabilitering?
- Plan videre
- Plan for videre evaluering og oppfølging av sekundærprofylakse
For pasienter uten funksjonssvikt - mRS 2-4
Kontrollen bør omfatte en vurdering med Barthel ADL index, mRs og NIHSS:
- Rehabilitering. Det skal vurderes om det er det behov for tiltak vedrørende:
- ADL-funksjon: en vurdering med Barthel ADL index, mRs og NIHSS
- mobilitet/gangfunksjon
- spastisitet
- smerter
- inkontinens
- seksualitet og samliv
- kommunikasjon/språk
- synsfunksjon
- angst/depresjon
- kognisjon
- fatigue
- aktiviteter og deltakelse, for eksempel arbeid, bilkjøring, fritid/hobby
- sosiale relasjoner, familierelasjoner eller mestringsstrategier
- Plan videre
- Plan for videre evaluering og oppfølging av sekundærprofylakse
- Plan for videre rehabilitering, inkl. behov for individuell plan
Ettersom kontrollen i spesialisthelsetjenesten omfatter mange forhold vedrørende pasientens situasjon inkludert sekundærprofylakse og rehabilitering, bør dette for de fleste pasienter være en tverrfaglig vurdering.
Oppfølging av pasienter uten forventet nytte av rehabilitering
Oppfølging hos fastlegen
Sist faglig oppdatert: 17.03.2022
Målepunkt 15D
Tidspunkt for kontroll hos fastlegen i tråd med sjekklisten
Tidspunkt
Tidspunktet registreres som dato for gjennomført kontroll hos fastlegen ifølge sjekklisten.
Forløpstid
Målepunktet benyttes for å beregne tid (måneder) fra pasienten er innlagt i slagenhet til kontroll hos fastlegen er gjennomført i tråd med sjekklisten.
Mål
Kontroll hos fastlegen i tråd med sjekklisten er utført innen 2 - 8 uker fra pasienten er innlagt i slagenhet for 80 % av pasientene.
Andel beregnes ut fra følgende
- Teller: Pasienter med akutt hjerneslag som har gjennomført kontroll hos fastlegen innen 2 - 8 uker fra innlagt i slagenhet.
- Nevner: Alle pasienter som er skrevet ut fra sykehus med akutt hjerneslag
Informasjon
Aktiviteten registreres på vanlig måte i KUHR.
Sjekkliste for kontroll hos fastlegen
- Sekundærprofylakse
- BT
- Antitrombotisk behandling
- Lipider
- Levevaner (røyk, alkohol, kosthold,vekt, fysisk aktivitet)
- Status for førerkort
- Eventuell status for arbeidssituasjon
- Vurdering av funksjonsnivå og eventuelle komplikasjoner og følgetilstander etter hjerneslaget
- Er det tilkommet et rehabiliteringsbehov
- Oppfølging er ivaretatt ifølge epikrise fra slagenheten
Fornyet henvisning fra den kommunale helse- og omsorgstjenesten til spesialisthelsetjenesten om rehabiliteringsvurdering
Sist faglig oppdatert: 17.03.2022
Målepunkt 11E
Tidspunkt for mottatt henvisning om ny rehabiliteringsvurdering fra den kommunale helse- og omsorgstjenesten.
Tidspunkt
Tidspunktet registreres som dato for når henvisningen om ny rehabiliteringsvurdering er mottatt i spesialisthelsetjenesten.
Informasjon
Ved nyoppståtte problemer, komplikasjoner, forverring i funksjon eller varig funksjonsnedsettelse der videre tiltak kan være aktuelle, vil det være rimelig å henvise til spesialisthelsetjenesten for vurdering, rådgivning og eventuelle tiltak utover det som tilbys i den kommunale helse- og omsorgstjenesten.
Dette kan gjelde pasienter der det initialt er vurdert at det :
- ikke er rehabiliteringsbehov fordi det ikke var funksjonsnedsettelser med behov for rehabilitering, men der slik behov oppdages etter hvert. Det kan være der hvor det er oppstått mistanke om eller avdekket tidligere ikke-beskrevne funksjonsfall (ofte kognitive) med behov for vurdering fra spesialisthelsetjenesten for å iverksette videre adekvate rehabiliteringstiltak
- ikke er et forventet nytte av rehabilitering på grunn av omfattende funksjonsnedsettelser, men der pasientens tilstand har bedret seg
I disse to tilfellene bør pasienten henvises til en fornyet tverrfaglig vurdering i spesialisthelsetjenesten.
Fastleger oppfordres til å samarbeide med kommunal/interkommunal rehabiliteringsenhet/-personell og gjerne bestille vurdering av funksjonsnivå eller eventuell tilkommet rehabiliteringsbehov der, som et grunnlag for eventuell henvisning til ny vurdering av rehabiliteringsbehov i spesialisthelsetjenesten
Se også anbefaling:
Fornyet rehabiliteringsvurdering i spesialisthelsetjeneste
Sist faglig oppdatert: 17.03.2022
Målepunkt 11F
Tidspunkt for når pasienten vurderes for rehabilitering i spesialisthelsetjenesten.
Tidspunkt
Tidspunktet registreres som dato for når fornyet rehabiliteringsvurdering gjennomføres i spesialisthelsetjenesten, enten ved poliklinisk konsultasjon, ambulant vurdering eller innleggelse (første kontakt knyttet til henvisningen).
Forløpstid
Målepunktet benyttes for å beregne tid (dager) fra mottatt henvisning til fornyet rehabiliteringsvurdering forutsatt rett til nødvendig spesialisthelsetjeneste.
Mål
Fornyet rehabiliteringsvurdering i spesialisthelsetjenesten etter mottatt henvisning fra den kommunale helse- og omsorgstjenesten bør være utført innen 4 uker for 80 % av pasientene forutsatt rett til nødvendig spesialisthelsetjeneste.
Informasjon
For kartlegging, vurdering og rådgiving er det mest aktuelt med poliklinisk tilbud, eventuelt ambulant tilbud, og i spesielle tilfeller innleggelse. Det kan være aktuelt med flere kontakter, og resultat av en poliklinisk eller ambulant vurdering kan være påfølgende innleggelse i spesialisthelsetjenesten til rehabilitering.
Målsettingen er valgt med utgangspunkt i prioriteringsveilederen for fysikalsk medisin og rehabilitering. Her er det oppført flere tilstander som «Følger av hjerneskade» med ulike veiledende frister (den første rehabiliteringen etter hjerneslag er ikke en tilstand beskrevet i prioriteringsveilederen fordi pasienter da er i et behandlingsforløp – da skal det ikke gjøres en ny rettighetsvurdering fordi retten til helsehjelp gjelder hele forløpet
- Teller: Antall pasienter med hjerneslag som vurdert for fornyet rehabilitering innen 4 uker
- Nevner: Alle pasienter med hjerneslag som er henvist til fornyet vurdering
Se anbefaling:
Poliklinisk kontroll i spesialisthelsetjenesten
Sist faglig oppdatert: 17.03.2022
Målepunkt 16
Tidspunkt for poliklinisk kontroll i spesialisthelsetjenesten i tråd med sjekkliste.
Tidspunkt
Tidspunktet registreres som dato for gjennomført poliklinisk kontroll i spesialisthelsetjenesten.
Forløpstid
Målepunktet benyttes for å beregne tid (måneder) fra pasienten er innlagt i slagenhet til det er gjennomført poliklinisk kontroll i spesialisthelsetjenesten ifølge sjekkliste.
Mål
Poliklinisk kontroll i spesialisthelsetjenesten ifølge sjekkliste er utført innen 3 måneder (+/- to uker) for 80 % av pasientene.
Andel beregnes ut fra følgende
- Teller: Antall pasienter med hjerneslag som har vært til poliklinisk kontroll i spesialisthelsetjenesten etter hjerneslaget.
- Nevner: Alle pasienter med hjerneslag som ikke er utskrevet til sykehjem, men er utskrevet fra slagenheten med diagnosen hjerneslag
Informasjon
For pasienter med lavt funksjonsnivå og stort omsorgsnivå (sykehjemsbehov) er nytten av en poliklinisk etterkontroll usikker, og ofte vil en rådgivning og samarbeid mellom tilsynslege og spesialisthelsetjenesten være mer hensiktsmessig for slike pasienter.
Der det foreligger lange avstander til sykehuset, kan man benytte telemedisinsk oppfølging/kontakt sammen med kommunal aktør/fastlege som alternativ til konsultasjon ved spesialistklinikk. Telemedisinsk oppfølging skal dokumenteres og begrunnes.
Se anbefaling om anbefaling om kontroll etter gjennomgått hjerneslag inasjonal retningslinje for behandling og rehabilitering ved hjerneslag,
For pasienter uten funksjonssvikt - mRS 0-1
Kontrollen bør omfatte en vurdering med Barthel ADL index, mRs og NIHSS:
- årsaker til og alvorlighetsgraden av hjerneslaget
- forebyggende behandling
- vurdering av indikasjon for platehemmere/antikoagulasjon
- Legemidler og behandlingsmål vedrørende blodtrykk, lipidprofil og diabetes
- Eventuelle bivirkninger og kontroll av Hb, kreatinin, leverprøver, CK, INR og elektrolytter
- Sunne levevaner med regelmessig fysisk aktivitet, røykekutt, vektkontroll, alkoholmoderasjon og sunn kost
- Etterlevelse av forebyggende behandling og plan for videre oppfølging av denne
- Andre forhold som bør vurderes:
- er det vansker som tilsier videre tiltak, utredning eller rehabilitering?
- Plan videre
- Plan for videre evaluering og oppfølging av sekundærprofylakse
For pasienter uten funksjonssvikt - mRS 2-4
Kontrollen bør omfatte en vurdering med Barthel ADL index, mRs og NIHSS:
- Rehabilitering. Det skal vurderes om det er det behov for tiltak vedrørende:
- ADL-funksjon: en vurdering med Barthel ADL index, mRs og NIHSS
- mobilitet/gangfunksjon
- spastisitet
- smerter
- inkontinens
- seksualitet og samliv
- kommunikasjon/språk
- synsfunksjon
- angst/depresjon
- kognisjon
- fatigue
- aktiviteter og deltakelse, for eksempel arbeid, bilkjøring, fritid/hobby
- sosiale relasjoner, familierelasjoner eller mestringsstrategier
- Plan videre
- Plan for videre evaluering og oppfølging av sekundærprofylakse
- Plan for videre rehabilitering, inkl. behov for individuell plan
Ettersom kontrollen i spesialisthelsetjenesten omfatter mange forhold vedrørende pasientens situasjon inkludert sekundærprofylakse og rehabilitering, bør dette for de fleste pasienter være en tverrfaglig vurdering.
Registrering av koder
Generelt om kodene i Pakkeforløp hjerneslag
Sist faglig oppdatert: 23.12.2022
Formålet med pakkeforløpskodene
Formålet med koding av pakkeforløp er å gi behandlere og institusjoner mulighet til å følge med på egen utvikling på de indikatorer som måles og for helsemyndighetene å kunne følge med på om målsetningene med pakkeforløpene nås.
For å kunne følge med på om pakkeforløpene oppfyller sine målsetninger, er det viktig at behandlere og personell som koder har ansvar for god og riktig rapportering. Dette er sentralt for at lokalt ansvarlige, beslutningstakere, sentrale helsemyndigheter, politikere og befolkningen skal kunne følge med på om helsetjenesten oppfyller de krav som stilles til den, og om innføring av pakkeforløp gir de ønskede endringene.
Helsedirektoratet sender med dette ut kodeveiledning for nye administrative koder som skal benyttes for pasienter med akutt hjerneslag som inkluderes i pakkeforløp hjerneslag.
De nye kodene er også publisert på volven.no og er gyldig fra 1. januar 2023. Vi er kjent med at det foreløpig ikke er lagt til rette for registrering av koder i forløpsmodul. Det er systemleverandør som legger til rette for registrering av koder i EPJ etter bestilling fra helseforetak eller RHF.
Det forventes at innregistrering vil være mulig 2. halvår 2023 gitt at RHF ene bestiller forløpsmodul for pakkeforløp hjerneslag på vegne av sine HF.
Hvilke koder skal brukes i registreringen av pakkeforløp hjerneslag
Alle pasienter innlagt med akutt hjerneslag skal registreres til Norsk hjerneslagregister. Denne registreringen har fokus på det som skjer i den akutte fasen av forløpet, fra symptomdebut til innleggelse og behandling i slagenhet inkludert tverrfaglig vurdering og registrering av tidspunkt for mottak i spesialisert rehabilitering.
Pasienter som er inkludert i pakkeforløp for hjerneslag, skal rapporteres til Norsk pasientregister (NPR) med nyopprettede administrative koder som er utviklet for dette formålet. Denne rapportering skal skje via forløpsmodul i DIPS Arena og Epic/Helseplattformen så snart forløpsmodul er etablert.
Kodene er beskrevet nedenfor og finnes også på Volven.no. Disse nyopprettede kodene gir informasjon om innregistrering i pakkeforløpet, den tverrfaglige vurderingen og avslutningen av pakkeforløpet. Disse registreringer vil muliggjøre kobling mellom Norsk pasientregister og Norsk hjerneslagregister, og vil kunne bidra til en bedre kartlegging av hele pasientforløpet (pakkeforløpet) inkludert vurdering, oppfølging og rehabilitering hos pasienter med akutt hjerneslag.
Pakkeforløp hjerneslag registreres både med administrative koder og medisinske koder for diagnoser og prosedyrer i spesialisthelsetjenesten (ICD-10, NCSP, NCMP, NCRP) som allerede er i bruk i helsetjenesten. De administrative pakkeforløpskodene eies og administreres av Helsedirektoratet, mens kliniske kodeverk eies og administreres av Direktoratet for e-helse.
I kommunen (primærhelsetjenesten) registreres koder for habilitering/rehabilitering av hjerneslag som rapporteres til KPR Helse og omsorg (tidligere IPLOS, Individbasert helse- og omsorgsstatistikk) og KPR KUHR (Kontroll og utbetaling av helserefusjoner).
Du finner mer informasjon om kodeverk her:
De nye administrative koder for pakkeforløp hjerneslag finnes i tre kodeverk:
- Ett kodeverk angir hvilken type forløp pasienten er i. Pakkeforløp hjerneslag har betegnelsen F02.
- Ett kodeverk angir hendelser i forløpet. Koder fra dette kodeverket benyttes gjennom hele forløpet for å dokumentere hva som blir gjort. Hendelsene rapporteres med dato og tidspunkt
- Ett kodeverk inneholder koder som angir utfall for, eller beskrivelse av avslutning av pakkeforløpet. Hendelsene rapporteres med dato og tidspunkt
De aktuelle kodeverkene er (93xx=OID for hvert kodeverk, kodeverkene er publisert på Volven.no):
- 9331 – koder for type forløp
- 9333 – koder for typer hendelser i pakkeforløp hjerneslag
- 9334 – koder for utfall av avslutning
Hvordan er kodene beskrevet i pakkeforløpet?
Alle forløpskodene er presentert i tabeller. I tabellene står koden, kodetekst, type kode (forløp, hendelse, utfall) og også kodeverkets firesifrede ID-nummer (OID). Dette nummeret kan benyttes ved søk etter kodeverket på Volven.no.
I tabellenes første kolonne oppgis koden. Hver kode består av ett eller flere tegn. Type forløp angis med to bokstaver og ett siffer, hendelse med en bokstav og utfall med en bokstav.
I neste kolonne er kodeteksten gjengitt. Denne teksten forklarer hva koden betyr.
Kodene for pakkeforløp hjerneslag kan kun rapporteres fra system som har forløpsmodul, dvs. de kan ikke rapporteres på samme måte som prosedyrekoder.
Erstatter disse kodene medisinske koder fra andre kodeverk som NCMP?
Nei, administrative pakkeforløpskoder kommer i tillegg til dagens medisinske koder. Det er viktig at prosedyrekoder, f.eks. fra NCMP-kodeverket, fortsatt registreres på vanlig måte. Pakkeforløpskodene skal beskrive forløpet, og benyttes i statistikk og styringsverktøy for å følge opp effekten av innføring av pakkeforløp i helsetjenesten. Det er viktig at tilstandskoding og prosedyrekoding gjøres uavhengig av koding av pakkeforløp, også når innholdet i kodene (betydningen av disse) kan synes likt. Dette er viktig fordi kodene ikke er gjensidig utskiftbare, selv om de ser like ut, og bruken av kodene etter at de er registrert er også ulik og avhengig av type kode.
Type forløp
For alle pasienter som inkluderes i pakkeforløp hjerneslag, skal koden for type forløp nedenfor registreres.
Kode | Kodetekst | Type kode | Kodeverk (OID) |
|---|---|---|---|
F02 | Hjerneslag fase 2 | Forløp | 9331 |
Kode for type forløp skal registreres samtidig som koden pakkeforløp start.
Pakkeforløp start
Koden skal registreres:
- Når pasienten har fått diagnosen akutt hjerneslag med diagnosekode I61, I63, I64
- Når pasienten registreres inn i Norsk hjerneslagregister
- Med dato for når pasienten innlegges i sykehus
- Dato for start pakkeforløp hjerneslag angis som dato for første innleggelse i sykehus for akutt hjerneslag.
Pasienten bør få skriftlig informasjon i form av pasientbrosjyre supplert med muntlig informasjon om pakkeforløp hjerneslag og hva dette betyr for videre behandlingsforløp.
Kode | Kodetekst | Type kode | Kodeverk (OID) |
|---|---|---|---|
A | Pakkeforløp start | Hendelse | 9333 |
Hva er formålet med koden?
Koden benyttes for å kunne identifisere pasienter som er inkludert i pakkeforløp hjerneslag.
Denne koden gir mulighet for å koble data om samme pasient mellom ulike registre. Det vil dermed bli mulig å fremskaffe informasjon om samme pasient i både akuttfasen og videre oppfølging, rehabilitering og 3 mnd kontroll både fra NPR, KPR og NHR.
Tverrfaglig funksjonsvurdering i slagenhet
Kode for tverrfaglig vurdering i slagenhet skal registreres hos alle pasienter med akutt hjerneslag som har fått tverrfaglig funksjonsvurdering inkludert beslutning om anbefalt videre forløp (med eller uten rehabilitering) innen 7 kalenderdager etter innleggelse i slagenhet.
Koden skal registreres:
- Når pasienten har fått utført den tverrfaglige funksjonsvurderingen
- Med dato for utført vurdering
Kode | Kodetekst | Type kode | Kodeverk (OID) |
|---|---|---|---|
V | Tverrfaglig funksjonsvurdering i slagenhet | Hendelse | 9333 |
Vurderingen forutsettes:
- utført hos alle som ikke dør under oppholdet
- at minimum 3 yrkesgrupper medvirker på den tverrfaglige vurderingen.
- Tverrfaglig vurdering utføres ihht tverrfaglig vurderingsskjema slagenhet – pakkeforløp hjerneslag, inkludert at resultat av vurdering på hver av 3 skåringsverktøyene National Institutes of Health Stroke Scale (NIHSS ), Barthel ADL indeX (BI) og Modified Rankin Scale (mRS) innregistreres til Norsk hjerneslagregister .
Formålet med denne koden er å si hvor mange pasienter inkludert i pakkeforløp hjerneslag som har fått en tverrfaglig funksjonsvurdering innen anbefalt forløpstid (lenke)
Avslutning av Pakkeforløp hjerneslag
Pakkeforløp hjerneslag avsluttes normalt med en tremånederskontroll i spesialisthelsetjenesten. Avslutning kan kodes på flere måter.
- Avslutning pakkeforløp ved tverrfaglig tremånederskontroll i spesialisthelsetjenesten.
- Avslutning pakkeforløp ved tremåneders legekontroll i spesialisthelsetjenesten
- Avslutning av andre årsaker
- Overført til annet helseforetak eller privat behandlingssted
Kode | Kodetekst | Type kode | Kodeverk (OID) |
|---|---|---|---|
X | Avslutning av pakkeforløp | Hendelse | 9333 |
D | Tverrfaglig tremånederskontroll i spesialisthelsetjenesten | Utfall | 9334 |
E | Tremåneders legekontroll i spesialisthelsetjenesten | Utfall | 9334 |
A | Avslutning av andre årsaker | Utfall | 9334 |
O | Overført til annet helseforetak/ privat behandlingssted | Utfall | 9334 |
Forklaring når og hvordan de skal brukes:
Kode X
Koden skal alltid registreres ved avslutning av pakkeforløp hjerneslag eller overføring til annet helseforetak/privat behandlingssted.
Kode D
Koden skal registreres når pasienten får tverrfaglig tremåneders kontroll for sitt hjerneslag i spesialisthelsetjenesten. Dette kan være fysisk eller digitalt. Denne kontrollen bør være tverrfaglig med minst 3 yrkesgrupper for pasienter med følgetilstander etter hjerneslaget som medfører funksjonssvikt tilsvarende mRS 2-4.
Den tverrfaglige etterkontrollen bør omfatte en vurdering av sekundærprofylakse og rehabilitering inkludert en funksjonsvurdering med de standardiserte verktøy Barthel ADL index, mRs og NIHSS. Se pakkeforløp hjerneslag for videre beskrivelse av hva en slik kontroll bør omfatte.
Kode E
Koden skal registreres når pasienten får tremåneders kontroll hos lege for sitt hjerneslag i spesialisthelsetjenesten. Dette kan være fysisk eller digitalt. Poliklinisk kontroll kun sammen med lege og/eller sykepleier, anbefales for pasienter uten funksjonssvikt etter hjerneslaget, tilsvarende mRS 0-1.
Kontrollen bør omfatte en vurdering med Barthel ADL index, mRs og NIHSS. Se pakkeforløp hjerneslag for videre beskrivelse av hva en slik kontroll bør omfatte.
Kode A
Dersom pasienten ikke har fått tre måneders kontroll i spesialisthelsetjenesten av ulike årsaker, registreres kode A.
Kode O
Koden registreres når pasienten overføres til annet helseforetak eller privat institusjon for å videreføre pakkeforløp hjerneslag der. Dato for avslutning av pakkeforløp og kode for overføring til annet helseforetak / privat institusjon registreres på den dato overføringen skjer.
Resultater og måling av indikatorer
Pr i dag blir resultat i pakkeforløp hjerneslag vist på to ulike måter:
- Akutt forløp (fra symptomdebut til innleggelse og behandling i slagenhet):
- Resultater vises på Norsk hjerneslagregister sine interaktive nettsider og koding/registrering av data skjer ihht veiledning fra Norsk hjerneslagregister og innlogging på deres nettsider.
- Oppfølging og rehabilitering (fra utskrivning fra slagenhet og videre oppfølging og rehabilitering fram til tre måneder):
- Målet er at resultater i fremtiden vil vises i en rapport fra Norsk pasientregister (NPR) som vil gjøre en sammenstilling av de ulike data som tjenesten registrerer inn i NPR, KPR og Norsk hjerneslagregister.
Nivåinndeling
Rehabiliteringsnivå i spesialisthelsetjenesten
Med dette pakkeforløpet defineres det 2 nivåer for rehabilitering i spesialisthelsetjenesten. Per i dag finnes det imidlertid ingen spesifisert liste over hvilke instanser i spesialisert rehabilitering som er på nivå 1 og hvilke på nivå 2. Men vi oppretter med dette pakkeforløpet en mulighet for at slagenheten kan angi behov for rehabilitering på nivå 1 eller nivå 2 ut ifra kriterier som er beskrevet i dette pakkeforløpet.
Etter at vurderingsinstans, basert på den tverrfaglige funksjonsvurderingen og nivåbeskrivelsen i dette pakkeforløpet, har vurdert riktig nivå for pasienten, må det derfor brukes skjønn for hvor pasienten skal henvises, som følge av vurderingen som er gjort.
Rehabiliteringsnivå i kommunen
Per i dag har vi ingen mulighet for å måle om pasientene mottar dagrehabilitering eller hjemmerehabilitering eller en kombinasjon i kommunen, kun følgende:
- Rehabilitering i institusjon
- Rehabilitering utenfor institusjon
Selv om målingen av rehabilitering utenfor institusjon ikke pt skiller mellom hjemme- og dagrehabilitering, oppfordrer vi kommunene (evt interkommunalt) til å ha både dag- og hjemmerehabiliteringstilbud, slik at tilbudet er i tråd med Nasjonal retningslinje for behandling og rehabilitering ved hjerneslag og kan skreddersys den enkelte pasienten.
Se anbefaling
Tidspunkt tverrfaglig funksjonsvurdering for å beslutte videre forløp (med eller uten rehabilitering).
Sist faglig oppdatert: 17.03.2022
| Målepunkt 9: | Tidspunkt tverrfaglig funksjonsvurdering for å beslutte videre forløp (med eller uten rehabilitering). |
| Registreres i | Norsk hjerneslagregister (NHR) |
| Kodebeskrivelse |
Tidspunkt for klar for utskriving/overføring fra slagenhet
Sist faglig oppdatert: 17.03.2022
| Målepunkt 10: | Tidspunkt for klar for utskriving/overføring fra slagenhet |
| Registreres i | Norsk hjerneslagregister (NHR) |
| Kodebeskrivelse | Defineres gjennom informasjon om dato utskrivningsklar (brukermanual NHR) |
Tidspunkt for mottak i spesialisert rehabilitering
Sist faglig oppdatert: 17.03.2022
| Målepunkt 11B | Tidspunkt for mottak i spesialisert rehabilitering |
| Registreres i | NPR og NHR |
| Kodebeskrivelse | Registreres på vanlig måte |
Tidspunkt for mottak rehabilitering i kommunen
Sist faglig oppdatert: 17.03.2022
| Målepunkt 13B | Tidspunkt for mottak rehabilitering i kommunen |
| Registreres i | IPLOS/KPR |
| Kodebeskrivelse for "Mottar (re)habilitering utenfor institusjon"
| 30. Obligatorisk å registrere for alle brukere. Angir om personen mottar (re)habilitering utenfor institusjon. Se utfyllende definisjon i veileder for registrering av IPLOS-data i kommunen. |
| Kodebeskrivelse for "Dato (re)habilitering utenfor institusjon" | 31. Obligatorisk å registrere for alle brukere. Hvis ja på variabel 30, skal dato angi startdato for (re)habilitering. Hvis nei på variabel 30: 1. Sluttdato hvis det er avslutning av (re)habilitering Hvis personen ikke har mottatt (re)habilitering skal ikke element ha innhold |
| Kodebeskrivelse for "rehabilitering i institusjon" | 19. Tidsbegrenset opphold - habilitering/rehabilitering |
Både rehabilitering "I institusjon" og rehabilitering "utenfor institusjon" skal ha en startdato og en sluttdato for å kunne måle når tjenesten/rehabiliteringen starter og stopper.
Selv om målingen av rehabilitering utenfor institusjon ikke pt skiller mellom hjemme- og dagrehabilitering, oppfordrer vi kommunene (evt interkommunalt) til å ha både dag- og hjemmerehabiliteringstilbud, slik at tilbudet er optimalt og kan skreddersys den enkelte pasienten.
Tidspunkt for når kontakt mellom TSU-team, kommunalt rehabiliteringsteam og pasienten er etablert.
Sist faglig oppdatert: 17.03.2022
| Målepunkt 12A | Tidspunkt for når kontakt mellom TSU-team, kommunalt rehabiliteringsteam og pasienten er etablert. |
| Registreres i | NHR |
| Kodebeskrivelse | Registreres på vanlig måte i pakkeportalen til NHR |
Tidlig støttet utskriving vil kunne rapporteres som Teambasert oppfølging (kode B0044)i henhold til punkt 6.23 i foreløpig ISF-regelverk for 2020.
Forklaring til kode B0044
For teambasert oppfølging fra spesialisthelsetjenesten i samarbeid med kommunehelsetjenesten skal særkoden B0044 (Teambasert oppfølging som bidrar til helhetlige og sammenhengende pasientforløp) registreres. Teamorganiseringen skal være beskrevet i nasjonale faglige retningslinjer eller tilsvarende teambasert faglig metodikk. En av teamets hovedfunksjoner er å skape gode overganger for pasientene når de overføres fra spesialisthelsetjenesten til egenomsorg eller kommunale tjenester. (Gjelder likt for overganger etter innleggelse og etter poliklinisk omsorgsperiode)
Særkoden skal registreres en gang per måned pasienten mottar behandling eller oppfølging fra teamet. Pasienten må ha mottatt oppfølging eller behandling fra teamet i minimum halvparten av en kalendermåned
Rapportert særkode utløser opphold i Særtjenestegruppe for teambasert oppfølging som gir en tilleggsfinansiering per måned som skal bidra til å dekke merkostnader knyttet til den tverrfaglige oppfølgingen. Opphold i STG-en vil gi en finansiering på 0,05 ISF-poeng per måned, som tilsvarer omtrent 1150,- kroner per måned. Alle konsultasjoner mellom teamet og pasient rapporteres som vanlig, og det vil også kunne gis ambulant tillegg for konsultasjon hjemme hos pasient eller annet ambulant sted. Det var tidligere en egen særkode for rapportering av ambulante konsultasjoner, men fra 2020 gis ambulant tillegg basert på rapportert sted for aktivitet (inngår i den vanlige administrative registreringen av pasientkontaktene).
Se punkt 6.23 i foreløpig ISF-regelverk for ytterligere informasjon.
Etablering av rehabiliteringsplan i spesialisthelsetjenesten, basert på tverrfaglig funksjonsvurdering
Sist faglig oppdatert: 17.03.2022
| Målepunkt 11C1 | Etablering av rehabiliteringsplan i spesialisthelsetjenesten, basert på tverrfaglig funksjonsvurdering |
| Registreres | Registreres som prosedyrekode |
| Kodebeskrivelse | OAEA00 Utarbeiding av ny (re)habiliteringsplan |
Forklaring av kode OAEA00
Fra og med 1. januar 2021 skal denne koden benyttes i forbindelse med etablering av rehabiliteringsplan i pakkeforløp hjerneslag. I pakkeforløp for hjerneslag vil målepunktet etablering av rehabiliteringsplan være utført når følgende kode er registrert. Og foruten betingelser som vanligvis gjelder for denne koden, gjelder i pakkeforløpet i tillegg:
- Registrering av denne koden gjøres i forbindelse med etablering av rehabiliteringsplan innen 5 dager etter innleggelse.
- Verktøyene Barthel og mRS skal brukes
- Sjekkliste som beskrevet i pakkeforløpet skal være utført
Evaluering av rehabiliteringsplan i spesialisthelsetjenesten, basert på tverrfaglig funksjonsvurdering
Sist faglig oppdatert: 17.03.2022
| Målepunkt 11C2 | Evaluering av rehabiliteringsplan i spesialisthelsetjenesten, basert på tverrfaglig funksjonsvurdering |
| Registreres i | Registreres som prosedyrekode |
| Kodebeskrivelse | OCAA00 Revidering av (re)habiliteringsplan |
Forklaring av kode OCAA00
Fra og med 1. januar 2021 skal denne koden benyttes i forbindelse med evaluering av rehabiliteringsplan i pakkeforløp hjerneslag. I pakkeforløp for hjerneslag vil målepunktet evaluering av rehabiliteringsplan være utført når følgende kode er registrert, og foruten betingelser som vanligvis gjelder for denne koden, gjelder i pakkeforløpet i tillegg:
- Registrering av denne koden gjøres i forbindelse med evaluering av rehabiliteringsplan innen 4 uker etter innleggelse.
- Verktøyene Barthel og mRS skal brukes
- Sjekklisten som beskrevet i pakkeforløpet skal være utført
Tidspunkt for utskrevet av spesialisert rehabilitering
Sist faglig oppdatert: 17.03.2022
| Målepunkt 11C | Tidspunkt for utskrevet av spesialisert rehabilitering |
| Registreres i | NPR |
| Kodebeskrivelse | Registreres på vanlig måte |
Tidspunkt for avslutning av kommunal rehabilitering
Sist faglig oppdatert: 17.03.2022
| Målepunkt 13C | Tidspunkt for avslutning av kommunal rehabilitering |
| Registreres i | IPLOS |
| Kodebeskrivelse | Registreres på vanlig måte |
Se kode "tidspunkt for mottak rehabilitering i kommune".
Både rehabilitering "I institusjon" og rehabilitering "utenfor institusjon" skal ha en startdato og en sluttdato for å kunne måle når tjenesten/rehabiliteringen starter og stopper.
Tidspunkt for overføring til annet rehabiliteringstiltak eller for avslutning av rehabilitering i regi av tidlig støttet utskrivningsteam.
Sist faglig oppdatert: 17.03.2022
| Målepunkt 12C | Tidspunkt for overføring til annet rehabiliteringstiltak eller for avslutning av rehabilitering i regi av tidlig støttet utskrivningsteam. |
| Registreres i | NPR |
| Kodebeskrivelse | B0044 |
Tidlig støttet utskriving vil kunne rapporteres som kode B0044 Teambasert oppfølging i henhold til punkt 6.23 i foreløpig ISF-regelverk for 2020.
Særkoden skal registreres 1 gang pr måned pasienten mottar behandling eller oppfølging av teamet. Derfor vil vi kun få informasjon om den siste måned pasienten har fått oppfølging av teamet og ingen eksakt dato for avslutning. På sikt vil vi utrede om det er mulig å angi mer presist tidspunkt for avslutning av rehabilitering i regi av TSU sammen med tidspunkt for overføring til annet rehabiliteringstiltak.
Forklaring til kode B0044
For teambasert oppfølging fra spesialisthelsetjenesten i samarbeid med kommunehelsetjenesten skal særkoden B0044 (Teambasert oppfølging som bidrar til helhetlige og sammenhengende pasientforløp) registreres.
Teamorganiseringen skal være beskrevet i nasjonale faglige retningslinjer eller tilsvarende teambasert faglig metodikk. En av teamets hovedfunksjoner er å skape gode overganger for pasientene når de overføres fra spesialisthelsetjenesten til egenomsorg eller kommunale tjenester (gjelder likt for overganger etter innleggelse og etter poliklinisk omsorgsperiode).
Særkoden skal registreres en gang per måned pasienten mottar behandling eller oppfølging fra teamet. Pasienten må ha mottatt oppfølging eller behandling fra teamet i minimum halvparten av en kalendermåned.
Rapportert særkode utløser opphold i Særtjenestegruppe for teambasert oppfølging som gir en tilleggsfinansiering per måned som skal bidra til å dekke merkostnader knyttet til den tverrfaglige oppfølgingen. Opphold i STG-en vil gi en finansiering på 0,05 ISF-poeng per måned, som tilsvarer omtrent 1150,- kroner per måned. Alle konsultasjoner mellom teamet og pasient rapporteres som vanlig, og det vil også kunne gis ambulant tillegg for konsultasjon hjemme hos pasient eller annet ambulant sted. Det var tidligere en egen særkode for rapportering av ambulante konsultasjoner, men fra 2020 gis ambulant tillegg basert på rapportert sted for aktivitet (inngår i den vanlige administrative registreringen av pasientkontaktene).
Se punkt 6.23 i foreløpig ISF-regelverk for ytterligere informasjon.
Tidspunkt for oppfølging hos fastlege
Sist faglig oppdatert: 17.03.2022
| Målepunkt 11, 12, 13D | Tidspunkt for oppfølging hos fastlege |
| Registreres i | KPR (KUHR) |
| Kodebeskrivelse | Registreres på vanlig måte |
Tidspunkt for mottatt henvisning om ny rehabiliteringsvurdering fra den kommunale helse- og omsorgstjenesten til spesialisthelsetjenesten
Sist faglig oppdatert: 17.03.2022
| Målepunkt 11E | Tidspunkt for mottatt henvisning om ny rehabiliteringsvurdering fra den kommunale helse- og omsorgstjenesten til spesialisthelsetjenesten |
| Registreres i | NPR |
| Kodebeskrivelse | Registreres på vanlig måte |
Tidspunkt for fornyet rehabiliteringsvurdering i spesialisthelsetjenesten
Sist faglig oppdatert: 17.03.2022
| Målepunkt 11F | Tidspunkt for fornyet rehabiliteringsvurdering i spesialisthelsetjenesten |
| Registreres i | NPR |
| Kodebeskrivelse | Registreres på vanlig måte |
Fornyet rehabiliteringsvurdering i spesialisthelsetjenesten bør være utført innen 4 uker etter henvisning fra den kommunale helse- og omsorgstjenesten er mottatt, for 80 % av pasientene
Tidspunkt for poliklinisk kontroll i spesialisthelsetjenesten
Sist faglig oppdatert: 17.03.2022
| Målepunkt 16 | Tidspunkt for poliklinisk kontroll i spesialisthelsetjenesten |
| Registreres i | NPR og NHR |
| Kodebeskrivelse | Registreres på vanlig måte |
Under fremkommer to måter å kode 3 mnd. kontrollen på alt etter pasientens helsetilstand.
- Koding ved 3 mnd kontroll i spesialisthelsetjenesten for pasienter i Pakkeforløp hjerneslag uten sikker følgetilstand etter hjerneslaget, og der helsehjelpen utgjøres av selve kontrollen
Tilstand nr. 1: Hovedtilstand, kode Z09.8 Etterundersøkelse etter annen spesifisert behandling for andre tilstander. (Helsehjelpen er i dette tilfellet hovedsakelig selve kontrollen og derfor benyttes denne koden som hoveddiagnose)
Tilstand nr. 2: Annen tilstand, riktig kode fra I61 Hjerneblødning, I63 Hjerneinfarkt eller I64 Hjerneslag, ikke spesifisert som blødning eller infarkt
Det vil ofte være tilstrekkelig med en «enkel» legekontroll i de tilfeller der det ikke er noen følgetilstand etter hjerneslaget, men hvis tverrfaglig vurdering gjennomføres så er korrekt prosedyrekode for tverrfaglig vurdering er: WMAA11 Tverrfaglig vurdering av kjent tilstand.
Denne koden kan benyttes ved tverrfaglig etterkontroll i spesialisthelsetjenesten etter et akutt hjerneslag, så fremt kravene i ISF-regelverket er oppfylt. Etterkontrollen er nærmere beskrevet i "nasjonal retningslinje for behandling og rehabilitering ved hjerneslag", og "Pakkeforløp hjerneslag". Reglene for aktuell kode fremkommer i ISF-regelverket for 2021 Innsatsstyrt finansiering (ISF) – regelverk - Helsedirektoratet , se kapittel 6.11.
- Koding ved 3 mnd kontroll i spesialisthelsetjenesten for pasienter i Pakkeforløp hjerneslag der helsehjelpen hovedsakelig gis for en følgetilstand etter hjerneslaget
Tilstand nr. 1: Hovedtilstand, kode for den viktigste følgetilstanden (f.eks. R47.0 Dysfasi og afasi (For eksempler på følgetilstand se fotnote1)
Tilstand nr. 2: Annen tilstand, riktig kode fra I69 Følgetilstander etter hjernekarsykdom (I69.1 Følgetilstander etter hjerneblødning, I69.3 Følgetilstander etter hjerneinfarkt, eller I69.4 Følgetilstander etter hjerneslag, ikke spesifisert som blødning eller infarkt)
Tilstand nr. 3: Annen tilstand, kode Z09.8 Etterundersøkelse etter annen spesifisert behandling for andre tilstander
Prosedyrekode: For pasienter med følgetilstand bør som oftest en tverrfaglig vurdering gjennomføres . Prosedyrekode for tverrfaglig vurdering er: WMAA11 Tverrfaglig vurdering av kjent tilstand.
Som beskrevet i brev datert 02.02.21, kan denne koden benyttes ved tverrfaglig etterkontroll i spesialisthelsetjenesten etter et akutt hjerneslag, så fremt kravene i ISF-regelverket er oppfylt. Etterkontrollen er nærmere beskrevet i "nasjonal retningslinje for behandling og rehabilitering ved hjerneslag", og "Pakkeforløp hjerneslag". Reglene for aktuell kode fremkommer i ISF-regelverket for 2021 Innsatsstyrt finansiering (ISF) – regelverk - Helsedirektoratet , se kapittel 6.11.
Eksempler på følgetilstander: hemiplegi, hemiparesespastisitet, hemisensibilitet, smertetilstander, ataksi, synsforstyrrelser (dobbeltsyn, hemianopsi), Dysfagi – ernæringsproblemer, balanseproblemer, fall, fatigue, neglekt, kognitiv svikt, psykiske vansker (depresjon, angst).
Anbefalte kriterier for rehabilitering i spesialisthelsetjenesten
Rehabilitering i spesialisthelsetjenesten med beskrivelse av nivåer, tilbudet og kriterier for henvisning
Sist faglig oppdatert: 17.03.2022
Døgnbaserte subakutte rehabiliteringstilbud i spesialisthelsetjenesten kan i hovedsak deles inn i 2 nivåer.
- Målgruppene for nivå 1 og nivå 2 i spesialisert rehabilitering gjelder for pasienter med moderate til alvorlige fysiske funksjonsnedsettelser. Målgruppen for nivå 1 er pasienter med lette til moderate kognitive vansker og/eller kommunikasjonsvansker.
- Målgruppen for nivå 2 er pasienter med moderate til alvorlige vansker som krever spesiell kompetanse på kartlegging og tiltak.
Videre er en forskjell mellom nivåene at pasienter i målgruppen for nivå 1 har lite til moderat behov for oppfølging av sykepleier og lege, mens dette behovet ofte vil være moderat til betydelig hos pasienter i målgruppen for nivå 2.
En institusjon som tilbyr rehabilitering på nivå 2, vil også kunne motta pasienter hvor rehabilitering på nivå 1 vil være tilstrekkelig. Men en institusjon som tilbyr rehabilitering på nivå 1, vil sjelden kunne gi tilbud om rehabilitering på nivå 2.
Tilbudet på både nivå 1 og nivå 2 inkluderer lege og sykepleier. I tillegg inkluderer tilbudet på nivå 1 fysioterapi og ergoterapi, samt ved behov logopedi og sosionomtjeneste. Tilbudet på nivå 2 inkluderer alltid tilgang på logopedi, sosionomtjeneste og nevropsykolog, samt ortopediingeniører ved behov.
| Spesialisert hjerneslagrehabilitering – nivå 1 | Spesialisert hjerneslagrehabilitering – nivå 2 | |
|---|---|---|
| Gis ved | helseforetak og private rehabiliteringsinstitusjoner | helseforetak og private rehabiliteringsinstitusjoner |
| Kriterier for henvisning |
|
|
| Gir tilbud | til pasienter som er vurdert til å ha nytte av rehabilitering og som har:
| til pasienter som er vurdert til å ha nytte av rehabilitering, og som har:
|
| Rehabiliteringstilbudet vil vanligvis innebære | intensive, koordinerte, tverrfaglige intervensjoner
|
spesialiserte vurderinger og intervensjoner på ett eller flere av områdene:
|
| Kompetanse |
|
|
Alle pasienter med yrkesfremtid og tegn på kognitive funksjonsnedsettelser bør bli vurdert tverrfaglig i spesialisthelsetjenesten (inkludert nevropsykologisk vurdering). Med «tegn på kognitive funksjonsnedsettelser» forstås her funn ved kognitiv screening, kliniske observasjoner og/eller selv-/komparentrapporterte vansker (se:nasjonal retningslinje: anbefaling om kartlegging/ screening av kognitive vansker etter hjerneslaget)
Etter individuell vurdering og dersom det er praktisk mulig, kan hele eller deler av tilbudet gis som dagrehabilitering der pasienten bor.
Rehabiliteringstilbud utover nivå 2
Et mindretall av pasienter har behov for enda mer spesialiserte tilbud i Nasjonale tjenester eller høyspesialiserte rehabiliteringsavdelinger: «Pasienter med sjeldne og spesielt kompliserte funksjonsutfall bør få høyspesialisert rehabilitering, f.eks. ved regional rehabiliteringsavdeling med særskilt kompetanse» (Nasjonal retningslinje for behandling og rehabilitering ved hjerneslag.) Målgruppen for dette nivået er pasienter med alvorlig hjernestammeinfarkt eller med behov for døgntilbud som inkluderer lege og sykepleier.
Dette kan for eksempel gjelde pasienter med locked-in-lignende tilstand (omfattende tetraparese, behov for hjelp i kommunikasjon, forstyrrelser i blære-, tarm- og/eller seksualfunksjon, autonom dysfunksjon) og pasienter med behov for spesialisert slagrehabilitering og samtidige medisinske komplikasjoner som krever døgntilbud ved lege og sykepleier, respirasjonsproblematikk med krav til diagnostikk og behandling (blodgassanalyse, utvidet spirometri, cough assist, BIPAP/CPAP o.l.).
Tilbudet på dette nivået inkluderer spesialiserte vurderinger og intervensjoner på ett eller flere av områdene:
- Trening i basseng og med avanserte gangtreningshjelpemidler (oppheng, eksoskjelett o.l.)
- Avansert utredning og behandling av blære-, tarm- og seksualfunksjon
- Utprøving og bruk av avansert teknologi, for eksempel kommunikasjonshjelpemidler og omgivelseskontroll
- Bruk av automatiserte treningsapparater, robotteknologi
- Observasjonsmuligheter ved 1-1-tilsyn og overvåkningsutstyr
I tillegg til overnevnte faggrupper, bør tilbudet også inkludere klinisk ernæringsfysiologi og spesialkompetanse innen avansert kommunikasjonsteknologi og omgivelseskontroll.
Anbefalte kriterier for henvisning til tidlig støttet utskrivningsteam
Vurdering for henvisning til tidlig støttet utskrivning
Sist faglig oppdatert: 17.03.2022
For pasienter der det er vurdert forventet nytte av rehabilitering må det velges rett rehabiliteringsnivå. Overordnete føringer for dette er gitt i Veileder om rehabilitering, habilitering, individuell plan og koordinator. Dette pakkeforløpet beskriver nærmere detaljer for hjerneslagrehabilitering. Rehabilitering kan skje i spesialisthelsetjenesten (nivå 1 eller nivå 2), ved tidlig støttet utskriving, eller i den kommunale helse- og omsorgstjenesten (hjemme-, dag- og /eller døgnrehabilitering). Valg av rehabiliteringsnivå for den enkelte pasient forutsetter alltid en individuell tverrfaglig vurdering.
Alle pasienter med yrkesfremtid og tegn på kognitive funksjonsnedsettelser bør bli vurdert tverrfaglig i spesialisthelsetjenesten (inkludert nevropsykologisk vurdering). Med «tegn på kognitive funksjonsnedsettelser» forstås her funn ved kognitiv screening, kliniske observasjoner og/eller selv-/komparentrapporterte vansker.
Målgruppen for dette nivået er pasienter med mild til moderat funksjonssvikt som kan utskrives fra slagenheten tidlig direkte til hjemmet med tett oppfølging av et tverrfaglig ambulerende team med spesialkompetanse på hjerneslag. Tidlig støttet utskrivning gis i nær samhandling mellom sykehus og helse- og omsorgstjenestene i kommunene, og rehabiliteringstilbud i hjemmet eventuelt kombinert med rehabilitering i dagavdeling.
| Tidlig støttet utskrivning | |
|---|---|
| Gis ved |
|
| Kriterier for henvisning |
|
| Gir tilbud |
|
| rehabiliteringstilbudet vil vanligvis innebære |
Tiltaket må inkludere:
|
| Kompetanse |
|
Tidlig støttet utskriving forutsetter at tilbudet gis av et team med spesialkompetanse på hjerneslag i nær samhandling mellom sykehus og helse- og omsorgstjenestene i kommunene, og et rehabiliteringstilbud i hjemmet eventuelt kombinert med rehabilitering i dagavdeling.
Teamet består av tre til fire faggrupper, vanligvis ergoterapeut, fysioterapeut og sykepleier, samt tilgang på logoped, lege og sosiale tjenester. Teamet skal ha en koordinerende funksjon og ved behov kan teamet også gi konkret rehabilitering i samarbeid med kommunen.
Ved lange avstander fra sykehus til pasientens hjem, vil spesielle tilpasninger og eventuelt telemedisinske løsninger være aktuelle.
Etter individuell vurdering og dersom det er praktisk mulig, kan hele eller deler av tilbudet gis som dagrehabilitering der pasienten bor hjemme.
Anbefalte kriterier for henvisning til rehabilitering i kommune
Rehabilitering i kommune – anbefalte kriterier for henvisning og beskrivelse av dagrehabilitering, hjemme- og/eller dagrehabilitering eller døgnrehabilitering
Sist faglig oppdatert: 17.03.2022
Rehabilitering i kommune forstås som der pasienter blir utskrevet fra slagenhet eller via spesialisert rehabilitering til:
- hjemmerehabilitering, gjerne kombinert med dagrehabilitering i kommunal frisklivssentral, rehabiliteringssenter eller annen egnet arena
- døgnbasert rehabilitering i kommunen
For pasienter der det er vurdert forventet nytte av rehabilitering, må det velges rett rehabiliteringsnivå. Overordnete føringer for dette er gitt i «Veileder om rehabilitering, habilitering, individuell plan og koordinator». I dette pakkeforløpet beskrives nærmere detaljer for hjerneslagrehabilitering. Rehabilitering kan skje i spesialisthelsetjenesten (nivå 1 eller nivå 2), ved tidlig støttet utskriving, eller i den kommunale helse- og omsorgstjenesten (hjemme-, dag- og /eller døgnrehabilitering). Valg av rehabiliteringsnivå for den enkelte pasient forutsetter alltid en individuell tverrfaglig vurdering.
Kombinasjonen av skårene ved Barthel ADL Index og modified Rankin Scale gir en indikasjon på riktig rehabiliteringsnivå. Se Tverrfaglig funksjonsvurdering i slagenhet-Pakkeforløp hjerneslag.
Dagrehabilitering – anbefalte kriterier for henvisning og beskrivelse av tilbudet
Målgruppen for dette nivået er pasienter som har et tilstrekkelig funksjonsnivå til vesentlig ambulant rehabilitering (dagrehabilitering og egentrening). Tilbudet om dagrehabilitering i kommune bør gis av et rehabiliteringsteam med ansvar for hjemmebasert rehabilitering og dagrehabilitering som bør bestå av lege, fysioterapeut, ergoterapeut og sykepleier, samt ha tilgang til logoped og sosionom ved behov. Tilbudet kan kombineres med hjemmerehabilitering.
Dagrehabilitering er som regel gruppebasert og inneholder en kombinasjon av ulike former for trening, veiledning, informasjon og sosiale tiltak. Varigheten er ofte 1–3 timer og foregår 1–3 ganger i uka.
Dersom det tverrfaglige teamet konkluderer med at det kun er behov for oppfølging hos enkelte av yrkesgruppene fysioterapeut, ergoterapeut eller logoped, kan det kommunale rehabiliteringstilbudet begrense seg til én eller flere av disse.
Alle pasienter som kvalifiserer for kommunal dagrehabilitering og som har yrkesfremtid og tegn på kognitive funksjonsnedsettelser bør bli vurdert tverrfaglig i spesialisthelsetjenesten (inkludert nevropsykologisk vurdering). Med «tegn på kognitive funksjonsnedsettelser» forstås her funn ved kognitiv screening, kliniske observasjoner og/eller selv- /komparentrapporterte vansker.
| Dagrehabilitering | |
|---|---|
| Gis ved |
|
| Kriterier for henvisning |
|
| Gir tilbud |
|
| Rehabiliteringstilbudet vil vanligvis innebære |
Tiltaket må inkludere:
|
| Kompetanse |
|
Hjemme- og/eller dagrehabilitering i kommune – anbefalte kriterier for henvisning og beskrivelse av tilbudet
Målgruppen for dette nivået er pasienter med lett til moderat funksjonssvikt, som har noe behov for bistand i hjemmet fra rehabiliteringspersonell (veiledning, motivasjon, støtte) for å oppnå sine mål.
Tilbudet bør gis av et rehabiliteringsteam med ansvar for hjemmebasert rehabilitering og dagrehabilitering som bør bestå av lege, fysioterapeut, ergoterapeut og sykepleier, samt ha tilgang til logoped og sosionom ved behov. Tilbudet kan kombineres med dagrehabilitering.
Dagrehabilitering er som regel gruppebasert, inneholder en kombinasjon av ulike former for trening, veiledning, informasjon og sosiale tiltak. Varigheten er ofte 1–3 timer og foregår 1–3 ganger i uka.
Dersom det tverrfaglige teamet konkluderer med at det kun er behov for oppfølging hos enkelte av yrkesgruppene fysioterapeut, ergoterapeut eller logoped, kan det kommunale rehabiliteringstilbudet begrense seg til en eller flere av disse.
Alle pasienter som kvalifiserer for kommunal hjemmerehabilitering og som har yrkesfremtid og tegn på kognitive funksjonsnedsettelser bør bli vurdert tverrfaglig i spesialisthelsetjenesten (inkludert nevropsykologisk vurdering). Med «tegn på kognitive funksjonsnedsettelser» forstås her funn ved kognitiv screening, kliniske observasjoner og/eller selv-/komparentrapporterte vansker.
| Hjemmerehabilitering, evt kombinert med dagrehabilitering | |
|---|---|
| Gis ved |
|
| Kriterier for henvisning |
|
| Gir tilbud |
|
| Rehabiliteringstilbudet vil vanligvis innebære |
Tiltaket må inkludere:
|
| Kompetanse |
|
Døgnbasert rehabilitering i kommune – anbefalte kriterier for henvisning og beskrivelse av tilbudet
Målgruppen for dette nivået er pasienter med moderat til alvorlig funksjonssvikt som forventes å ha nytte av kommunal døgnbasert rehabilitering,
Tilbudet for denne målgruppen bør gis i egne kommunale/interkommunale rehabiliteringsavdelinger/-sentre. Et tverrfaglig rehabiliteringsteam, som bør bestå av lege, fysioterapeut, ergoterapeut og sykepleier, samt ha tilgang til logoped og sosionom ved behov, følger opp pasientens rehabilitering i døgnenheten, gjerne kombinert med dag-/døgnbesøk i hjemmet i løpet av rehabiliteringen.
Alle pasienter, som kvalifiserer for kommunal døgnrehabilitering og som har yrkesfremtid og tegn på kognitive funksjonsnedsettelser bør bli vurdert tverrfaglig i spesialisthelsetjenesten (inkludert nevropsykologisk vurdering). Med «tegn på kognitive funksjonsnedsettelser» forstås her funn ved kognitiv screening, kliniske observasjoner og/eller selv-/komparentrapporterte vansker.
| Døgnbasert rehabilitering | |
|---|---|
| Gis ved |
|
| Kriterier for henvisning |
|
| Gir tilbud |
|
| Rehabiliteringstilbudet vil vanligvis innebære |
Tiltaket må inkludere:
|
| Kompetanse |
|
Vurderinger i slagenheten for pasienter uten forventet nytte av rehabilitering
Pasienter utskrevet direkte til sykehjem uten initialt forventet nytte av rehabilitering
Sist faglig oppdatert: 17.03.2022
Pasienter som bedømt ut ifra kriteriene ikke forventes å ha nytte av rehabilitering ved tidspunkt for utskriving fra slagenhet, henvises ikke til rehabilitering. Hos denne pasientgruppen vil ett eller flere «må-kriterier» ikke være tilstede (mulighet til å «ta» instruksjon, innlæringsevne og motivasjon). Dokumentasjonen for forventet nytte av rehabilitering for slike pasienter er meget svak ut fra eksisterende dokumentasjon og klinisk erfaring.
Disse pasientene vil ofte ha store behov for omsorg og pleie (vanlige skår vil være Barthel 0–20, mRS 5) og skrives derfor som oftest ut til sykehjem og følges opp ved sykehjemslege og eventuell poliklinisk kontroll i spesialisthelsetjenesten.
Det er viktig å presisere at pasienter som initialt vurderes til ikke å ha en forventet nytte av rehabilitering likevel kan endre seg etter hvert. Dette gjelder spesielt pasienter som er veldig trettbare initialt, men som får en langsom bedring og etter hvert oppfyller kriteriene og da vurderes til å ha forventet nytte av rehabilitering.
Rehabiliteringsbehovet bør derfor revurderes av sykehjemslege i forløpet. Ved indikasjoner på forventet nytte av rehabilitering bør pasienten henvises til kommunal rehabilitering eller til en fornyet rehabiliteringsvurdering i spesialisthelsetjenesten.
| Rehabilitering er ikke det beste alternativet for pasienten (pasientens tilstand er slik at han/hun i liten eller ingen grad har nytte av rehabilitering) | |
|---|---|
| Kriterier for henvisning |
|
| Gir tilbud |
|
| Kontrollen vil vanligvis innebære | Se nasjonal retningslinje og anbefaling om kontroll i spesialisthelsetjenesten etter hjerneslag: Kontrollen bør omfatte:
4. Plan videre
|
Vurderinger i slagenheten for pasienter uten initialt behov for rehabilitering
Pasienter utskrevet direkte hjem uten behov for initial rehabilitering
Sist faglig oppdatert: 17.03.2022
Pasienter med ingen eller minimale utfall etter hjerneslaget og samme funksjonsnivå som før slaget (mRS 0–1), bedømmes til ikke å ha behov for initial rehabilitering. Disse pasientene henvises ikke til rehabilitering, men følges opp ved fastlege og den polikliniske kontrollen i spesialisthelsetjenesten.
Det viktig å presisere at pasienter som initialt vurderes til ikke å ha rehabiliteringsbehov likevel etter hvert kan vise seg å ha behov for rehabilitering. Dette gjelder spesielt pasienter med «usynlige skader» som kognitive og psykiske vansker eller atferdsendringer. Indikasjoner på slike «usynlige skader» kan være undersøkelsesfunn, vansker som rapporteres av pasienten eller pårørende, problemer med å vende tilbake til sosiale aktiviteter som arbeidslivet, eller problemer i familielivet.
I slike situasjoner bør rehabiliteringsbehovet revurderes av fastlege. Fastlegen kan ofte kan ha nytte av å samarbeide med annet relevant rehabiliteringspersonell i kommunen i vurderingen. Ved indikasjoner på rehabiliteringsbehov bør pasienten henvises til kommunal rehabilitering eller til en fornyet rehabiliteringsvurdering i spesialisthelsetjenesten.
| Pasienten har ikke behov for rehabilitering pga små utfall etter hjerneslaget | |
|---|---|
| Kriterier for henvisning |
|
| Gir tilbud |
|
Vurderingsskjema, flytskjema og sjekklister pakkeforløp hjerneslag
Tverrfaglig vurderingsskjema og forklaring til side 2: hjelpeskjema for vurdering av videre pasientforløp
Flytskjema i pakkeforløp hjerneslag A4 format
Flytskjema i lommeformat
Flytskjema pakkeforløp hjerneslag A3 format
Sjekklister i pakkeforløp hjerneslag
Om pakkeforløpet
Sist faglig oppdatert: 17.03.2022
Om pakkeforløp
Et pakkeforløp er et standardisert pasientforløp som beskriver organisering av utredning og behandling, kommunikasjon/dialog med pasient og pårørende, samt ansvarsplassering og konkrete forløpstider.
Et pakkeforløp er en helhetlig, sammenhengende beskrivelse av pasienters kontakter med ulike deler av helsetjenesten i løpet av en sykdomsperiode. Formålet er å definere de aktuelle aktørers oppgaver og ansvarsområder og å forhindre uønskede tidsavbrudd mellom ulike aktørers oppgave, og derved sikre at pasienten(e) får adekvat diagnostikk og behandling til rett tid og på rett sted. Koordinering og samhandling må binde tjenestene sammen slik det framgår av Retningslinjen for behandling og rehabilitering ved hjerneslag, kapitel 2: Behandlingskjeden ved hjerneslag og i Veileder om habilitering, rehabilitering, individuell plan og koordinator]
Målgruppen for beskrivelsene av pakkeforløp er primært helsepersonell, ledere/administratorer og beslutningstakere på̊ ulike nivåer i helsetjenesten, og det vil gi brukerne forutsigbarhet og informasjon om behandlingsforløpet.
Med utgangspunkt i pakkeforløpet skal et individuelt forløp for hver enkelt pasient tilrettelegges. I tillegg til en konkret medisinskfaglig vurdering av behovet for utredning og behandling, skal det tas hensyn til pasientens ønsker og individuelle situasjon, som for eksempel alder, komorbiditet og komplikasjoner.
Målepunkter er innført for å monitorere et pakkeforløp. Målepunktene i aktuelle pakkeforløp er vurdert av en bredt sammensatt ekspertgruppe til å være viktige elementer i et effektivt og godt forløp for slagpasienter og danner grunnlag for anbefalte forløpstider mellom de ulike ledd i behandlingskjeden. Målepunktene er klassifisert fra 1 - 16 og med en del underpunkter. Ulike pasientforløp har ulikt antall målepunkt. For å synkronisere analyser/resultater, er underkategorier av målepunktene 11 - 15 klassifisert på en slik måte at ikke alle forløp er angitt i alfabetisk rekkefølge. Noen bokstaver vil av den grunn falle ut.
Målsetning
Godt organiserte, helhetlige, forutsigbare og standardiserte pasientforløp.
- Unngå unødige ikke-medisinsk begrunnede forsinkelser i utredning, diagnostikk, behandling og rehabilitering
- Likeverdig tilbud til pasienter og pårørende uavhengig av hvor i landet de bor
- God informasjon og økt brukermedvirkning og brukertilfredshet
Kunnskapsgrunnlag
Pakkeforløpet er utarbeidet av arbeidsgruppe med representanter fra brukerorganisasjoner og relevante fagmiljø.
Forslaget til pakkeforløp hjerneslag har vært høring, og alle innspillene er gjennomgått på en grundig og systematisk måte.
Pakkeforløp hjerneslag bygger på:
- Kunnskapsgrunnlaget til den reviderte nasjonale retningslinjen for behandling og rehabilitering ved hjerneslag (2017)
- Veileder om habilitering, rehabilitering, individuell plan og koordinator
- Veileder for oppfølging av personer med store og sammensatte behov
- Prioriteringsveiledere
- Pårørendeveileder
Redaksjonsgruppe
- Bent Indredavik, ekstern faglig leder av pakkeforløp hjerneslag, avdelingssjef/professor spesialist i indremedisin og i fysikalsk medisin og rehabilitering, Avdeling for hjerneslag, St. Olavs hospital / Det medisinske fakultet, NTNU. Leder av Norsk hjerneslagsregister.
- Frank Becker, førsteamanuensis/spesialist i fysikalsk medisin og rehabilitering, Universitetet i Oslo / Sunnaas sykehus. Helse Sør-Øst.
- Inger Johansen, fastlege, PhD, spesialist i allmennmedisin Stavern legekontor. Avdeling for allmennmedisin, HELSAM, Universitetet i Oslo.
- Yngve Müller Seljeseth, spesialist i indremedisin og geriatri. Seksjonsoverlege slag og alderdomssykdommer, medisinsk avdeling Ålesund. Klinikk for medisin. Helse Møre og Romsdal HF. Helse Midt-Norge.
Helsedirektoratet ved Liv Hege Kateraas, seniorrådgiver og prosjektleder og Bjørnar A. Andreassen, seniorrådgiver.
Ekspertgruppedeltagere
- Anne Beate Krogh, Oslo Universitetssykehus HF, Aker sykehus. Helse Sør-Øst.
- Anne-Hege Aamodt, Legeforeningen, nevrologisk forening (OUS, Rikshospitalet).
- Are Dragland, fysioterapeut, ambulant rehabiliteringsteam, klinikk Kirkenes, Finnmarksykehuset. Helse Nord.
- Arild Kjetså, overlege og medisinskfaglig rådgiver, Avdeling for rehabilitering v/Sørlandet sykehus. Helse Sør-Øst.
- Arnstein Tveiten, PhD, spesialist i nevrologi, seksjonsoverlege nevrologisk avdeling Sørlandet sykehus. Helse Sør-Øst.
- Bjørn Bakke, Norsk forening for slagrammede (NFS).
- Cathrine Arntzen, forskningsgruppeleder/førsteamanuensis, ergoterapispesialist i eldres helse, Institutt for helse- og omsorgsfag, Det helsevitenskapelige fakultet, UiT Norges arktiske universitet. Helse Nord.
- Cesilie Danielsen, slagsykepleier, nevrologisk avdeling, Nordlandssykehuset Bodø. Helse Nord.
- Dag Rosenberg, LHL, Hjerneslag
- Daniel Svendsen, overlege, rehabiliteringsavdelingen, Universitetssykehuset Nord Norge (UNN). Helse Nord.
- Eivind Eliassen, Spesialsykepleier geriatri, Nordlandssykehuset Vesterålen. Helse Nord.
- Ellen Gabrielsen Hjelle, Norsk Ergoterapeutforbund (NETF)
- Ellisiv Mathiesen, professor i nevrologi, Det helsevitenskapelig fakultet, UiT Norges arktiske universitet og overlege, nevrologisk avdeling, Universitetssykehuset Nord Norge (UNN). Helse Nord.
- Eva K. Reiten Bovim, overlege, spesialist i fysikalsk medisin og rehabilitering. Avdeling for fysikalsk medisin og rehabilitering, St. Olavs hospital. Helse Midt-Norge.
- Grethe Dagsvik, rådgiver, Virksomhet Helsefremming og Innovasjon, Kristiansand kommune. KS
- Gro Aasland, Klinikksjef, Klinikk for fysikalsk medisin og rehabilitering, Sykehuset i Vestfold, Helse Sør-Øst.
- Gro Idland, Oslo kommune. KS.
- Gro Sævil Haldorsen, spesialrådgiver, Medisin og helsefag, kvalitet, fag og pasientsikkerhet. Helse Sør-Øst RHF.
- Guri Hagberg, overlege Bærum sykehus, Helse Sør-Øst.
- Halvor Næss, overlege, spesialist i nevrologi og indremedisin. Nevrologisk avdeling Haukeland universitetssykehus og professor Det medisinske fakultet, Universitetet i Bergen. Helse Vest.
- Hege Ihle-Hansen, PhD/spesialist i indremedisin og geriatri, Oslo Universitetssykehus, Ullevål, seksjon for hjerneslag og Vestre Viken, Bærum Sykehus. Helse Sør-Øst.
- Hild Fjærtoft, Norsk hjerneslagsregister.
- Ingrid Holden, Konstituert tjenesteleder. Friskliv og Mestring. Bærum kommune. (KS)
- Ingvild Rosseland, Avdelings fysioterapeut forsterket rehabilitering. Aker Sykehus. Helse Sør-Øst.
- Knut Eivind Kjørstad, Legeforeningen, karkirurgisk forening (UNN).
- Kristin Småge, seksjonsleder for sengepost for nevrologi, slag og rehabilitering, Sykehuset i Telemark. Helse Sør-Øst.
- Laila Gullerud, nevrorehabilitering, AHUS. Helse Sør-Øst.
- Liv Møen, Leiar for ergo- og fysioterapitenesta i Fjell kommune. KS.
- Maren Ranhoff Hov, Stiftelsen Norsk Luftambulanse.
- Marianne Brodin, Afasiforbundet
- Marianne deBruun Lundby, Norsk forening for slagrammede (NFS) (brukerrepresentant Sunnaas).
- Marianne L. Krogstad, medisinsk faglig ansvarlig overlege, Vikersund Kurbad. Virke.
- Marianne Pettersen, Avdelingsleder Rehabiliteringsavdelingen, Bodø Kommune. KS.
- Marianne Wesnes, Legeforeningen, Norsk forening for fysikalsk medisin og rehabilitering.
- Marit Vardenær, Seksjonsleder Avdeling for fysikalsk medisin og rehabilitering Gjøvik. Sykehuset Innlandet.
- Marita L. Bjerke, slagsykepleier og helsefaglig rådgiver i LHL hjerneslag.
- Melanie Kirmess, Norsk logopedlag.
- My Dung N. Torkildsen, avdelingsoverlege, avdeling for rehabilitering. Stavanger universitetssjukehus. Helse Vest.
- Nikolaos Panagiotopoulos, overlege, spesialist i fysikalsk medisin og rehabilitering ved Nord-Norges Kurbad. NHO.
- Ola Yttre, Ambulanseforbundet.
- Ole Marius Ekeberg, seksjonsoverlege, seksjon fysikalsk medisin og rehabilitering. Helse Fonna. Helse Vest.
- Ove Hellvik, LHL hjerneslag.
- Randi Skogseth Stephanie, Norsk hjerneslagsregister.
- Roger Amundsen, Landsforening for slagrammede (LFS).
- Stefan Hjørleifsson, Legeforeningen, Norsk forening for allmennmedisin.
- Stein Are Rimehaug, rådgiver, Regional kompetansetjeneste for rehabilitering i Helse Sør-Øst, Sunnaas sykehus HF.
- Synne Garder Pedersen, Norges Fysioterapiforbund. (NFF).
- Tina Taule, Norsk Ergoterapeutforbund (NETF)
- Tonje Haug Nordenmark, Norsk psykologforening.
- Tove Hæreid Otterstad, spesialrådgiver, Medisin og helsefag, kvalitet, fag og pasientsikkerhet. Helse Sør-Øst RHF.
Implementering
Implementeringsplan
Nasjonal plan for implementering av pakkeforløp hjerneslag – oppfølging og rehabilitering
Webinarer om implementering
Det er arrangert to webinarer om implementeringstiltak og informasjon om pakkeforløpet, for å gi tjenestene innsikt og inspirasjon til å implementere det:









