Pakkeforløp for malignt melanom
Pakkeforløp for malignt melanom
Sist faglig oppdatert: 30.04.2021
Introduksjon til pakkeforløp for malignt melanom
Sist faglig oppdatert: 29.03.2022
Generelt om malignt melanom
Malignt melanom er blant kreftformene som har økt mest i den vestlige verden over flere tiår. Mer enn ni av ti dødsfall av hudkreft i Europa tilskrives malignt melanom. I dette pakkeforløpet brukes betegnelsen føflekkreft for maligne melanomer. Det diagnostiseres årlig rundt 1750 nye tilfeller av føflekkreft og rundt 300 dør hvert år i Norge. Kreftformen rammer relativt mange unge. Mer enn 20 000 personer lever med diagnosen føflekkreft.
Nasjonalt handlingsprogram
Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av maligne melanomer utgis av Helsedirektoratet.
Forløpskoordinering
Koordinering av pasientforløpet skal sikre et effektivt forløp fra henvisning er mottatt i spesialisthelsetjenesten til oppstart behandling eller avsluttet pakkeforløp, uten unødvendig forsinkelse og med tett samarbeid mellom alle involverte avdelinger og spesialister. Alle sykehus som utreder og behandler kreft skal ha forløpskoordinatorer som har tett og løpende kontakt med pasient og involverte instanser.
Det multidisiplinære/tverrfaglige team (MDT)
Regelmessige beslutningsmøter i tverrfaglig team (MDT-møter) er aktuelt hos pasienter som skal ha behandling utover utvidet eksisjon. MDT- møte bør inkluderer forløpskoordinator, kirurg, radiolog/nukleærmedisiner, patolog og onkolog. Dermatolog innkalles til MDT-møte ved behov.
Informasjon og dialog med pasienten
Målet er at pasient og pårørende opplever god informasjon, involvering, medvirkning og dialog gjennom hele forløpet. Pasient og ansvarlig lege treffer i fellesskap beslutning om det videre forløpet. Er ikke pasienten i stand til å medvirke, involveres pårørende eller utpekt verge.
Kommunikasjonen med pasient og pårørende skal i alle sammenhenger baseres på respekt og empati. Informasjon og dialog skal skje på en hensynsfull måte og være tilpasset mottakerens individuelle forutsetninger som for eksempel alder, sosiale situasjon, språk, uttrykte ønsker og behov. Videre bør kommunikasjon med pasienten inkludere avklaring vedrørende forventninger om forløpet, inkludert medvirkning av pasient og pårørende.
I den utstrekning pasienten ønsker det, skal pårørende involveres gjennom hele pasientforløpet. Samtidig skal helsepersonellet være oppmerksomme på at pårørende også kan ha selvstendige behov som skal ivaretas og tas hensyn til.
Kommunikasjon og informasjon skal være konsistent og koordinert. Som en del av kommunikasjonen skal pasient og pårørende løpende involveres og informeres om undersøkelsesresultater og neste trinn i pakkeforløpet. Tolketjeneste benyttes ved behov.
Sykehusene skal, i samarbeid med aktuelle pasientforeninger (Melanomforeningen https://www.melanom.no/), legge til rette for samtaler med godkjente likepersoner dersom kreftpasienter og/eller deres pårørende ønsker dette.
Pakkeforløp hjem for pasienter med kreft
Pakkeforløp hjem består av et tilbud om samtaler for å avdekke pasientens behov for tjenester og oppfølging som går utover selve kreftbehandlingen. Alle som får en kreftdiagnose inkluderes i Pakkeforløp hjem for pasienter med kreft.
Pakkeforløp hjem for pasienter med kreft innebærer en utdypning av hvordan pasientene bør følges opp etter klinisk beslutning og påbegynt kreftbehandling, og en utdyping av hvordan tjenestenivåene bør samhandle for å avdekke og følge opp pasientens behov for tjenester utover selve kreftbehandlingen. Alle kreftpasienter skal inkluderes i Pakkeforløp hjem når de har fått en kreftdiagnose, uavhengig av om de allerede er i et pakkeforløp for kreft eller ikke, og uavhengig av om behandlingsforløpet har en kurativ eller palliativ intensjon. Pasienter som får tilbakefall inkluderes i Pakkeforløp hjem, selv om de ikke inkluderes i pakkeforløpene for kreft.
Flytskjema
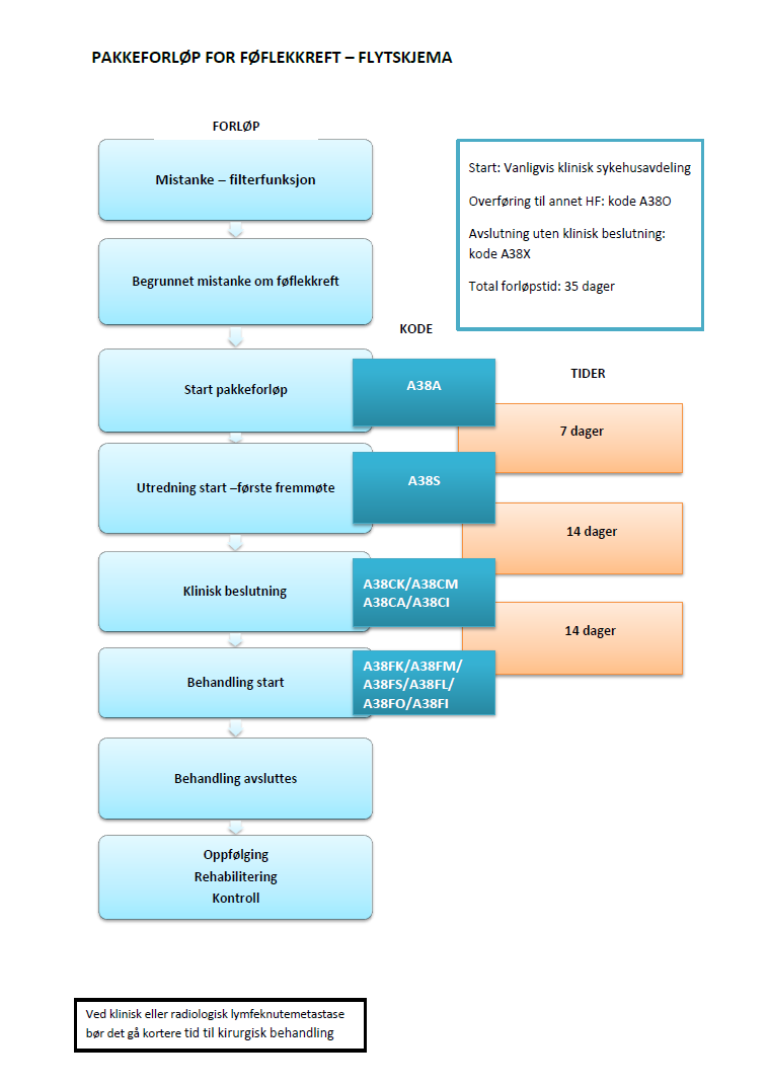
Inngang til pakkeforløp for malignt melanom
Risikogrupper
Sist faglig oppdatert: 14.07.2015
Risikoen for føflekkreft er særlig høy hos personer med følgende risikofaktorer:
- Familiær opphopning av føflekkreft. Et mindre antall familier har kjent familiær opphopning av føflekkreft, med en livstidsrisiko nær 100 prosent. Disse pasienter henvises til genetisk veiledning
- Store medfødte føflekker
- Særlig mange eller abnorme føflekker, dysplastisk nævus syndrom/atypiske føflekker
- Hudtype 1
- Tidligere behandlet for føflekkreft
- Eksponert for store mengder sol- eller solarielys, spesielt korte intense eksponeringer som medfører solbrenthet
Mistanke
Sist faglig oppdatert: 14.07.2015
Mistanke om føflekkreft oppstår hos personer med ett av følgende symptomer:
- Nyoppstått pigmentert lesjon med avvikende morfologi, ellers endring, farge, vekst, avgrensning i allerede eksisterende pigmentert lesjon. Spesielle faretegn er kløe og blødning
- Knuter eller andre avgrensede lesjoner i huden med og uten pigmentering som ikke lar seg klassifisere som benign ut fra det kliniske bildet
Lege som mistenker føflekkreft, tar beslutning om henvisning til filterfunksjon
Filterfunksjon
Sist faglig oppdatert: 18.07.2016
Filterfunksjon ivaretas av:
- fastlege
- hudlege
- plastikkirurg
- kirurg
Ved mistanke om føflekkreft foretas eksisjon i tråd med retningslinjene fra NMG. Ved lokalisasjon i ansikt/nese, øyelokk og ytre øre kan det være hensiktsmessig at eksisjonsbiopsi foretas av lege med erfaring med slike inngrep. Dermatoskopi er standardmetode til undersøkelse av suspekte pigmenterte hudforandringer. Metoden kan med stor sikkerhet skille føflekkreft fra hudforandringer som ikke har sitt opphav i pigmentceller, som for eksempel seborrhoiske (gammelmanns-)vorter, karsvulster og basalcellekreft.
Begrunnet mistanke - kriterier for henvisning til pakkeforløp
Begrunnet mistanke om føflekkreft oppstår hos personer med:
- Opplagt føflekkreft i henhold til ABCDE-regelen, klinisk og/eller dermatoskopisk. Klinisk undersøkelse av lege er en forutsetning
A: Asymmetri
B: Begrensning, uregelmessig
C: Color, fargevariasjon, sorte partier
D: Diameter, som regel større enn 6 mm
E: Endring, pasienten merker vekst, kløe, blødning ol
- Histologisk undersøkelse som viser føflekkreft eller mistanke om dette
Henvisning til pakkeforløp
Sist faglig oppdatert: 28.08.2015
Ved begrunnet mistanke om kreft henvises pasienten til Pakkeforløp for føflekkreft ved plastikkirurgisk avdeling eller kirurgisk avdeling med særlig kompetanse i å håndtere føflekkreft.
Henvisningen bør inneholde opplysninger om:
- Symptomer og funn som gir begrunnet mistanke om føflekkreft
- Dato for eventuell eksisjonsbiopsi og kopi av operasjonsbeskrivelse
- Histologisk beskrivelse dersom eksisjonsbiopsi er foretatt
- Informasjon om komorbiditet
- Aktuell medisinering, spesielt antikoagulasjonsbehandling
Beslutning om henvisning ved begrunnet mistanke
Sist faglig oppdatert: 14.07.2015
Legen som finner begrunnet mistanke om føflekkreft, tar i samråd med pasienten beslutning om å henvise til pakkeforløp ved plastikkirurgisk avdeling eller kirurgisk avdeling med særlig kompetanse i å håndtere føflekkreft.
Informasjon og dialog med pasienten
Sist faglig oppdatert: 14.07.2015
Fastlege eller annen lege har ved henvisning til pakkeforløp ansvar for at pasienten informeres om:
- Den begrunnede mistanke om føflekkreft
- Hva henvisning til pakkeforløp innebærer
Ansvarlig for henvisning
Sist faglig oppdatert: 14.07.2015
Fastlege eller annen lege som påviser begrunnet mistanke om kreft er ansvarlig for henvisning til Pakkeforløp for føflekkreft.
Registrering
Sist faglig oppdatert: 18.07.2016
Kode for start av Pakkeforløp for føflekkreft skal registreres på dato når:
- Henvisning merket "Pakkeforløp" mottas i spesialisthelsetjenesten.
- Henvisning som oppfyller kravene til pakkeforløp, men ikke er merket "Pakkeforløp", er mottatt i spesialisthelsetjenesten.
- Begrunnet mistanke om kreft oppstår eller det påvises kreft i spesialisthelsetjenesten, og dette dokumenteres i journalen til pasienten.
Registreringen skal skje i offentlig sykehus, inkludert private ideelle sykehus. Det er vanligvis den kliniske sykehusavdeling som koder start pakkeforløp. Det skal løpende dokumenteres i pasientens journal at pasienten er inkludert i Pakkeforløp for føflekkreft.
Det skal registreres:
| Kode | Kodebeskrivelse |
| A38A | Start pakkeforløp - henvisning mottatt |
Forløpstid
Sist faglig oppdatert: 14.07.2015
| Forløpsbeskrivelse | Forløpstid |
| Fra henvisning mottatt til første fremmøte utredende avdeling | 7 kalenderdager |
Utredning av malignt melanom
Utredning
Sist faglig oppdatert: 28.08.2015
Målet med utredningen er å fastsette sikker diagnose og stadium for å kunne planlegge videre behandling.
Når behandlingsmuligheter vurderes skal det tas hensyn til
- alder
- komorbiditet
- forventet levetid
- komplikasjonsrisiko
Fastsettelse av diagnose og stadieinndeling
Sist faglig oppdatert: 15.07.2015
Diagnosen fastsettes ved anamnese, klinisk undersøkelse, korrekt utført biopsi og histopatologisk- eller cytologisk diagnostikk. Radiologisk-/nukleærmedisinsk utredning og/eller vaktpostlymfeknutediagnostikk kan være påkrevd.
Støttebehandling og sykepleie
Sist faglig oppdatert: 16.07.2015
Sykepleie ved alle typer operasjoner omfatter observasjon og pleie av pasienten og eksisjonsområdet. Ved lymfeknutetoalett omfatter sykepleien observasjon av pasienten, operasjonssår og vakuumdren. Pasienten får veiledning i fysisk aktivitet. Regime for mobilisering avhenger av type inngrep. Kartlegging av smerter og smertelindring. Sykepleien omfatter tiltak for å forebygge lymfeødem, som for eksempel kompresjonsbehandling.
I sykepleien inngår informasjon om gode solevaner. Opplæring i selvundersøkelse av huden for å oppdage nye tilfeller tidlig, eller tilbakefall av føflekkreft.
Pasienten bør få tilbud om oppfølgende samtale eller mulighet for telefonisk kontakt med sykepleier for å håndtere mulige komplikasjoner som lymfeødem eller psykososiale problemer med kreftsykdommen.
Informasjon og dialog med pasienten
Pasienten skal ha samtale om planlagt behandling med lege etter at utredning er ferdig og klinisk beslutning om behandling tatt, eventuelt i tverrfaglig møte (MDT). Endelig avgjørelse om behandling tas i samråd med pasienten.
Pasienten tilbys også en samtale med en behovskartlegging som går utover selve kreftbehandlingen, jf. Pakkeforløp hjem for pasienter med kreft.
Klinisk beslutning
Sist faglig oppdatert: 28.02.2017
Beslutning om anbefalt behandling tas primært i et tverrfaglig møte/MDT-møte, men kan unntaksvis tas uten et slikt tverrfaglig møte. Endelig beslutning om behandling tas i samråd med pasienten.
Spesialist i plastikkirurgi/ generell kirurgi skal lede dette arbeidet. Arbeidet bør støttes av evaluering i MDT-møte.
Ved negativ vaktpostlymfeknute går pasienten over i et kontrollopplegg. Ved positiv vaktpostlymfeknute besluttes lymfeknutetoilette.
Ved påvist ikke-resektabel stadium III eller stadium IV sykdom, vurderes pasienten for systemisk onkologisk behandling i MDT-møte. Metastasektomi vurderes ved resektable metastaser.
Ansvarlig
Sist faglig oppdatert: 15.07.2015
Plastikkirurgisk avdeling/Kirurgisk avdeling er ansvarlig for utredning og behandling. Blir tilstanden klassifisert som Stadium IV sykdom og det er tverrfaglig enighet i MDT-møte om at det ikke er indikasjon for kurativ kirurgisk behandling, og pasienten er informert om dette, overføres behandlingsansvaret til nærmeste kreftavdeling med spesialistkompetanse på behandling av føflekkreft. Pasienter i ikke kurativ fase skal behandles ved nærmeste avdeling/kreftavdeling med spesialkompetanse på palliasjon.









