Pakkeforløp for myelomatose
Introduksjon til pakkeforløp for myelomatose
Sist faglig oppdatert: 29202229.04.2022
Generelt om myelomatose
Det diagnostiseres årlig rundt 400 nye tilfelle av myelomatose i Norge. Sykdommen forekommer sjelden før 30 års alder, og median alder ved debut er rundt 70 år.
Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av maligne blodsykdommer
Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av maligne blodsykdommer utgis av Helsedirektoratet.
Det multidisiplinære/tverrfaglige team (MDT)
Diagnose og initial behandlingsplan avgjøres vanligvis av spesialist i blodsykdommer, basert på tolkning av blodprøvesvar og mikroskopi av blod- og beinmargutstryk. I noen tilfeller er det nødvendig med samarbeid med patolog.
I de relativt få tilfellene med medullakompresjon eller solitært myelom hvor det initialt er behov for strålebehandling eller avlastende kirurgi kan MDTsamarbeid etter behov involvere spesialist i blodsykdommer, patolog, onkolog, nevrokirurg, radiolog, ortoped, forløpskoordinator og fysioterapeut.
Forløpskoordinering
Koordinering av pasientforløpet skal sikre effektivt forløp fra henvisning er mottatt i spesialisthelsetjenesten til oppstart behandling eller avsluttet pakkeforløp, uten unødvendig forsinkelse og med tett samarbeid mellom alle involverte avdelinger og spesialister. Alle sykehus som utreder og behandler kreft skal ha forløpskoordinatorer som har tett og løpende kontakt med pasienten og involverte instanser.
Informasjon og dialog med pasienten
Målet er at pasient og pårørende opplever god informasjon, involvering, medvirkning og dialog gjennom hele forløpet. Pasient og ansvarlig lege treffer i fellesskap beslutning om det videre forløpet. Er ikke pasienten i stand til å medvirke, involveres pårørende eller utpekt verge.
Kommunikasjonen med pasient og pårørende skal i alle sammenhenger baseres på respekt og empati. Informasjon og dialog skal skje på en hensynsfull måte og være tilpasset mottakerens individuelle forutsetninger som for eksempel sykdomsgrad, alder, sosiale situasjon, språk, uttrykte ønsker og behov. Videre bør kommunikasjon med pasienten inkludere avklaring vedrørende forventninger om forløpet, inkludert medvirkning av pasient og pårørende.
I den utstrekning pasienten ønsker det skal pårørende involveres gjennom hele pasientforløpet. Samtidig skal helsepersonellet være oppmerksomme på at pårørende også kan ha selvstendige behov som skal ivaretas og tas hensyn til.
Kommunikasjon og informasjon skal være konsistent og koordinert. Som en del av kommunikasjonen skal pasient og pårørende løpende involveres og informeres om undersøkelsesresultater og neste trinn i pakkeforløpet. Tolketjeneste benyttes ved behov.
Sykehusene skal, i samarbeid med aktuelle pasientforeninger, legge til rette for samtaler med likepersoner dersom kreftpasienter og/eller deres pårørende ønsker dette.
Pakkeforløp hjem for pasienter med kreft
Pakkeforløp hjem består av et tilbud om samtaler for å avdekke pasientens behov for tjenester og oppfølging som går utover selve kreftbehandlingen. Alle som får en kreftdiagnose inkluderes i Pakkeforløp hjem for pasienter med kreft.
Pakkeforløp hjem for pasienter med kreft innebærer en utdypning av hvordan pasientene bør følges opp etter klinisk beslutning og påbegynt kreftbehandling, og en utdyping av hvordan tjenestenivåene bør samhandle for å avdekke og følge opp pasientens behov for tjenester utover selve kreftbehandlingen. Alle kreftpasienter skal inkluderes i Pakkeforløp hjem når de har fått en kreftdiagnose, uavhengig av om de allerede er i et pakkeforløp for kreft eller ikke, og uavhengig av om behandlingsforløpet har en kurativ eller palliativ intensjon. Pasienter som får tilbakefall inkluderes i Pakkeforløp hjem, selv om de ikke inkluderes i pakkeforløpene for kreft.
Flytskjema
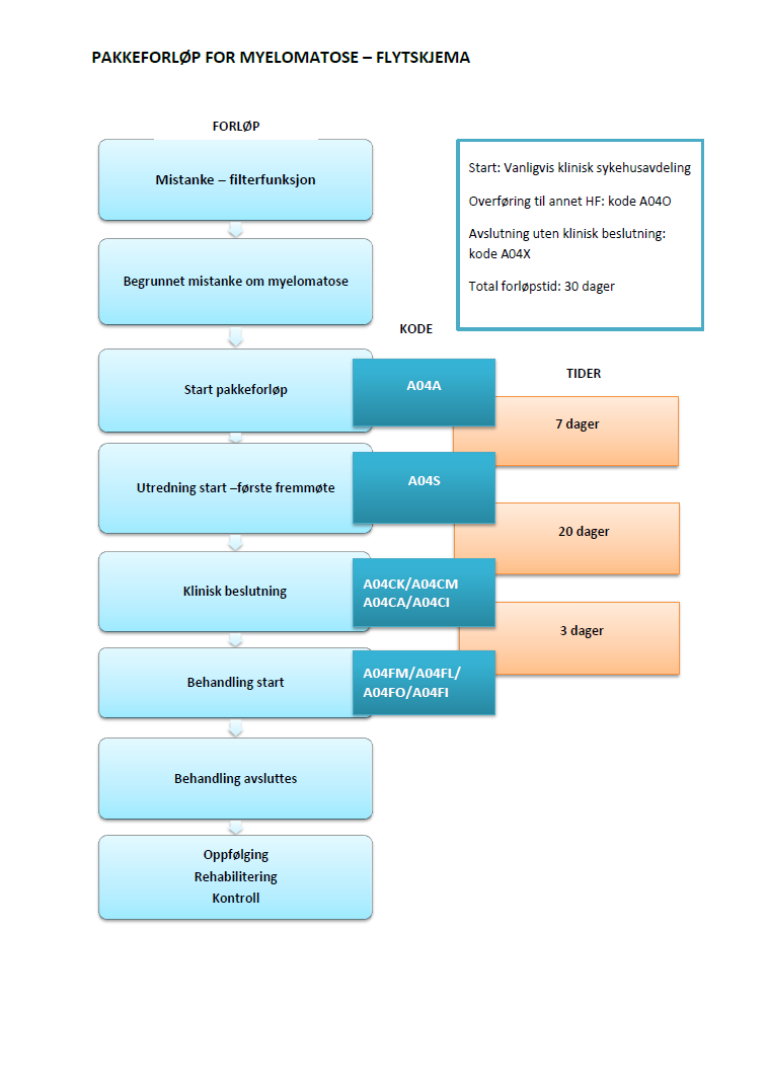
Inngang til pakkeforløp for myelomatose
Risikogrupper
Sist faglig oppdatert: 29201529.07.2015
Alder og tidligere monoklonal gammopati av usikker betydning (MGUS) er de viktigste risikofaktorene for myelomatose.
Mistanke
Sist faglig oppdatert: 29201529.07.2015
Mistanke om myelomatose oppstår når ett eller flere av følgende symptomer foreligger:
- Skjelettsmerter, oftest i rygg eller thorax
- Anemi
- Økt infeksjonstendens, ofte luftveisinfeksjon
- Redusert nyrefunksjon
- Hyperkalsemi, med dehydrering, kvalme, obstipasjon
Filterfunksjon
Sist faglig oppdatert: 29201529.07.2015
Ved mistanke om myelomatose skal fastlegen ta:
- Proteinelektroforese
- Serum/plasma lette kjeder eller urinelektroforese
- Hgb, leukocytter, nøytrofile, trombocytter, kreatinin, Ca eller ionisert Ca, differensialtelling, albumin, IgG, IgA, IgM, LD
Begrunnet mistanke – kriterier for henvisning til pakkeforløp
Sist faglig oppdatert: 29201529.07.2015
Ved påvist M-komponent i serum og/eller urin, kombinert med en eller flere av elementene:
- Anemi
- Skjelettsmerter
- Påvist osteolyse eller kompresjonsfraktur
- Redusert nyrefunksjon
- Hyperkalsemi
- Klinisk mistanke om medullakompresjon, nevrologiske symptomer fra underekstremiteter
Henvisning til pakkeforløp
Sist faglig oppdatert: 29201529.07.2015
En forutsetning for raskt pakkeforløp er at henvisningen inneholder opplysninger om begrunnet mistanke om myelomatose.
Henvisningen skal tydelig merkes Pakkeforløp for myelomatose og sendes elektronisk (klart å foretrekke) eller telefonisk (unntaksvis) etterfulgt av henvisning på papir (faks eller post).
Ved begrunnet mistanke om medullakompresjon skal pasienten henvises telefonisk og skriftlig/ elektronisk for akutt innleggelse.
Beslutning om henvisning ved begrunnet mistanke
Sist faglig oppdatert: 29201529.07.2015
Ved begrunnet mistanke om myelomatose skal fastlege eller annen instans henvise pasienten til Pakkeforløp for myelomatose for videre utredning i spesialisthelsetjenesten.
Informasjon og dialog med pasienten
Sist faglig oppdatert: 29201529.07.2015
Den som henviser til pakkeforløpet skal informere pasienten om:
- Den begrunnede mistanken om myelomatose
- Hva henvisning til pakkeforløp innebærer
Pasienten informeres om at undersøkelsen omfatter beinmargspunksjon, og at svaret på undersøkelsen blir gitt ved Avdeling for blodsykdommer.
Ansvarlig for henvisning
Sist faglig oppdatert: 29201529.07.2015
Fastlege/annen lege, avtalespesialist, enheter/ avdelinger i eget helseforetak/annet helseforetak eller øvrige virksomheter kan henvise pasienter til Pakkeforløp for myelomatose.
Registrering
Sist faglig oppdatert: 19201619.07.2016
Kode for start av Pakkeforløp for myelomatose skal registreres på dato når:
- Henvisning merket "Pakkeforløp" mottas i spesialisthelsetjenesten.
- Henvisning som oppfyller kravene til pakkeforløp, men ikke er merket "Pakkeforløp", er mottatt i spesialisthelsetjenesten.
- Begrunnet mistanke om kreft oppstår eller det påvises kreft i spesialisthelsetjenesten, og dette dokumenteres i journalen til pasienten.
Registreringen skal skje i offentlig sykehus, inkludert private ideelle sykehus. Det er vanligvis den kliniske sykehusavdeling som koder start pakkeforløp. Det skal løpende dokumenteres i pasientens journal at pasienten er inkludert i Pakkeforløp for myelomatose.
Det skal registreres:
| Kode | Kodebeskrivelse |
| A04A | Start pakkeforløp - henvisning mottatt |
Forløpstid
Sist faglig oppdatert: 29201529.07.2015
Tabellen viser de samlede forløpstidene i pakkeforløpet. Forløpstidene er en rettesnor. Fortsatt er det lovmessige grunnlaget pasientrettighetsloven § 2-2 og forskrift om prioritering av helsetjenester.
| Forløpsbeskrivelse | Forløpstid |
| Fra henvisning mottatt til første fremmøte utredende avdeling | 7 kalenderdager |
Ved mistanke om medullakompresjon, hyperkalsemi eller nyresvikt: telefonisk henvisning for akutt innleggelse og behandlingsstart innen 1-2 døgn.
Utredning av myelomatose
Utredning
Sist faglig oppdatert: 29201529.07.2015
Utredning av myelomatose er detaljert beskrevet i Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av maligne blodsykdommer. Utredningen kan som oftest foregå ved poliklinikk.
Ved første fremmøte i spesialisthelsetjenesten gjøres følgende:
- Sykehistorie
- Klinisk undersøkelse
- Blodprøver: Hgb, leukocytter, nøytrofile, trombocytter, kreatinin, Ca eller ionisert Ca, differensialtelling, albumin, β2mikroglobulin, IgG, IgA, IgM
- Proteinelektroforese
- Serum/plasma lette kjeder eller urinelektroforese
- Beinmargsaspirat
- Eventuelt beinmargsbiopsi ved dry tap eller annen indikasjon (protokoll)
- Cytogenetikk beinmarg (FISH)
- Røntgen caput, totalcolumna, bekken, overarm, lår, thorax eller lavdose CT av de samme skjelettområder
Utredningen bør skje spesielt raskt ved symptomer på nerveaffeksjon, hyperkalsemi og nyresvikt. Sentrale opplysninger for diagnose og prognosesetting er type og konsentrasjon av m-komponent, andel plasmaceller i beinmarg, Hgb, leukocytter, trombocytter, kreatinin, albumin og β2mikroglobulin.
Informasjon og dialog med pasienten
Sist faglig oppdatert: 29202229.04.2022
Ved første legekontakt informeres det om hensikten med og forløpet av utredningen, og om risiko og ulemper med denne.
Informasjon om endelig diagnose og initial behandlingsplan gis av lege ved behandlende avdeling. Foreløpig informasjon om resultat av utredning kan gis underveis ved utredende avdeling, men det bør gjøres klart hva som er endelige beslutninger, og hvem som har ansvaret for kontroll og behandling. Pasienten oppfordres til å ha med ledsager ved samtalen. Pasienten må informeres om hensikten med og mulige bivirkninger av behandlingen.
Når supplerende informasjon av betydning for behandlingsplan og prognose innkommer, skal pasienten ha informasjon om dette. Kontinuitet blant personalet tilstrebes så langt som mulig.
Pasienten tilbys også en samtale med en behovskartlegging som går utover selve kreftbehandlingen, jf. Pakkeforløp hjem for pasienter med kreft.
Klinisk beslutning
Sist faglig oppdatert: 28201728.02.2017
Endelig diagnosesetting og beslutning om behandling gjøres av hematolog ved behandlende avdeling i dialog med pasienten og eventuelt etter samarbeid med patolog. Noen steder tas beslutning om diagnose og behandling av indremedisiner i samarbeid med hematolog.
Ved myelomatose tas beslutning om diagnose og initial behandlingsplan raskt, og vil som oftest ikke avvente eventuelt MDT- møte. Klinisk diagnostikk, mikroskopisk undersøkelse av beinmarg og gjennomføring av behandling gjøres vanligvis av samme lege.
Registrering
Sist faglig oppdatert: 28201728.02.2017
Utredning start
Pasientens første fremmøte til utredning i Pakkeforløp for myelomatose skal registreres i pasientadministrativt system. Første fremmøte kan være:
a) oppmøte i sykehus (poliklinikk, innleggelse eller bildediagnostisk undersøkelse) eller
b) oppmøte hos avtalespesialist
Hvis avtalespesialister er gitt en rolle i utredning og eventuell behandling av pasienter i dette pakkeforløpet må tilsvarende registrering og rapportering til NPR gjøres. Sykehuset har ansvar for at denne kodingen skjer.
Det skal registreres:
| Kode | Beskrivelse |
| A04S | Utredning start – første fremmøte |
Overføring til annet helseforetak/sykehus
Er en pasient i pakkeforløp og overføres til et annet helseforetak/sykehus for videre utredning eller start av behandling, kodes:
| Kode | Beskrivelse |
| A04O | Overført til et annet helseforetak/sykehus |
Koden brukes når ansvaret for pasienten overføres mellom sykehusene. Koding for overføring av pasient mellom helseforetak/sykehus registreres på dagen henvisning (brev, faks, telefon, elektronisk) oversendes. Koden skal ikke brukes hvis pasienten kun henvises til en spesiell undersøkelse, eller for å innhente et råd, uten at behandlingsansvaret overføres mellom helseforetak/sykehus.
Klinisk beslutning
Når utredningen er ferdig, og det er tatt beslutning om sykdomstilstand og om pasientens behandling (i de tilfeller det er påvist kreft), skal avdelingen registrere en av følgende koder:
| Kode | Beskrivelse |
| A04CK | Klinisk beslutning – Påvist myelomatose og behandling besluttet |
| A04CM | Klinisk beslutning – Påvist eller mistanke om annen kreftsykdom |
| A04CA | Klinisk beslutning – Påvist eller mistanke om annen sykdom enn kreft |
| A04CI | Klinisk beslutning – Ikke påvist sykdom |
Registrering skjer fortrinnsvis når endelig beslutning om behandling tas i samråd med pasienten.
Forløpstid
Sist faglig oppdatert: 29201529.07.2015
| Forløp | Maksimal forløpstid |
| Fra første fremmøte i utredende avdeling til avsluttet utredning (beslutning tas) | 20 kalenderdager |
Ved mistanke om medullakompresjon, hyperkalsemi eller nyoppstått nyresvikt: telefonisk henvisning for akutt innleggelse samme dag.
Utredningen bør skje spesielt raskt ved symptomer på nerveaffeksjon, hyperkalsemi og nyresvikt med behandlingsstart i løpet av ett til to døgn.
Behandling av myelomatose
Hovedgrupper av behandlingsforløp
Sist faglig oppdatert: 28201528.08.2015
Behandling startes ved påvist myelomrelatert organskade med eller uten symptomer. Se handlingsprogrammet.
Ved forekomst av CRAB kriteriene er det vanligvis behandlingsindikasjon ved:
C Hyperkalsemi
R Nyresvikt med kreatinin>173 uM/l
A Anemi med hgb <10g/dl
B Skjelettsykdom med osteolytiske lesjoner/osteopeni
Myelomatose behandles med kjemoterapi og andre medikamenter som hemmer delingen av maligne plasmaceller i beinmargen. Flere kombinasjoner av medikamenter brukes. Kjemoterapi kan oftest gi god bedring av sykdommen, noen ganger nesten komplett tilbakegang, og øker overlevelsen. Kjemoterapi kan ikke helbrede sykdommen.
Strålebehandling virker også godt. Ved lokaliserte former, solitært myelom, kan strålebehandling være kurativ.
Aktiv overvåking uten behandling
Ved MGUS og ved ikke symptomgivende myelomatose er det ikke vist at behandling har gunstig helseeffekt. Det er derfor vanlig å følge utviklingen med regelmessige kontroller uten aktiv behandling hos disse pasientene.
Høydosebehandling med stamcellestøtte (HMAS)
Ved symptomgivende myelomatose hos personer under 65 år gis høydosebehandling med stamcellestøtte (HMAS).
Behandlingen består vanligvis av fire cytostatikakurer med en måneds mellomrom. Deretter gis en kur med kraftigere cytostatika, etterfulgt av vekstfaktor. Så følger innsamling eller «høsting» av stamceller fra blodet. Deretter gis en kur med høydosert cytostatika med påfølgende tilbakeføring av stamceller som transfusjon.
Standard kjemoterapi
Pasienter over 65 år, eller pasienter som ikke vurderes å ha nytte av HMAS, tilbys standard kjemoterapi.
Behandlingen kan som oftest gjennomføres i hjemmet med polikliniske kontroller, ofte hver fjerde til sjette uke i aktive behandlingsperioder.
Palliativ behandling
Ved skjelettsykdom gis vanligvis bisfosfonatinfusjon.
Utover i sykdomsforløpet er det vanlig at kjemoterapieffekten avtar. Blir bivirkninger og belastning ved aktiv kjemoterapi større enn effekten bør behandlingsmålsettingen endres til symptomlindrende.
Skjelettsykdommen er ofte smertefull, og god smertebehandling er viktig.
Strålebehandling kan ha god smertelindrende effekt.
Støttebehandling med transfusjoner, infeksjonsbehandling og symptomlindrende tiltak skal tilbys ved behov.
De hyppigst oppståtte komplikasjoner
Sist faglig oppdatert: 28201528.08.2015
Høydosebehandling med stamcellestøtte
Bivirkningene er kraftigere etter høydosebehandling enn standard kjemoterapi, men disse er forbigående. Pasienten må som oftest innlegges under høydosebehandlingen, stamcelleoverføringen og de første en til to ukene etter. Forbigående håravfall, kvalme og diare er vanlig. Infeksjoner som krever behandling med antibiotika er vanlig de første to til tre ukene etter høydosebehandling. Transfusjoner er vanligvis nødvendige.
Standard kjemoterapi
Vanlige bivirkninger er beinmargspåvirkning med lave leukocytter og infeksjonstendens, anemi, trombocytopeni og polynevropati.
Ansvarlig enhet
Sist faglig oppdatert: 29201529.07.2015
Avdeling for blodsykdommer eller medisinsk avdeling med hematolog, eller i samarbeid med hematolog. Avdeling for immunologi og blodbank høster og lagrer stamceller og bistår ved stamcelleoverføring. Anestesiavdeling legger vanligvis inn sentralt venekateter før stamcellehøsting og HMAS.
Støttebehandling og sykepleie
Sist faglig oppdatert: 29201529.07.2015
Myelomatosepasienter har økt risiko for flere komplikasjoner og plager som bør registreres og behandles.
Skjelettsykdommen er ofte smertefull, og god smertebehandling er viktig. Opiater er ofte nødvendig. Obstipasjonsprofylakse er viktig, også fordi intestinal nevropati kan bidra. Strålebehandling kan ha god smertelindrende effekt.
Infeksjoner på grunn av beinmargssvikt, hypogammaglobulinemi og medikamentbivirkninger er vanlige. Forebygging av helvetesild/Herpes zoster med valacyklovir bør gis ved proteasomhemmerbehandling (bortezomib). Klinisk overvåking, prøvetaking og behandling med tanke på infeksjoner med bakterier, sopp og virus er sentralt. Dette er detaljert beskrevet i Nasjonal faglig retningslinje for antibiotikabruk i spesialisthelsetjenesten. Transfusjon med blodlegemer og blodplater gis ved behov. Ved anemi under kjemoterapi kan erytropoietinbehandling vurderes.
Ved kjemoterapi som erfaringsmessig gir kvalme gis forbyggende behandling med kvalmestillende medikamenter etter definerte retningslinjer.
Ved symptomlindrende behandlingsmålsetning gis behandling etter Nasjonalt handlingsprogram med retningslinjer for palliasjon i kreftomsorgen.
Rehabilitering
Sist faglig oppdatert: 29201529.07.2015
Mange pasienter får beinskjørhet med kompresjonsbrudd i ryggen. Instruksjon av fysioterapeut om bevegelses- og løfteteknikk kan være aktuelt. Etterhvert kan gjenopptrening med aktive øvelser vurderes. Rehabilitering bør vurderes tidlig i behandlingsløpet, slik at nødvendige tiltak kan settes inn ved behov for å opprettholde funksjon og begrense tap av funksjon.
Hva pasienten selv kan gjøre bør belyses. Det er sykehusets ansvar å informere om hvilke rehabiliteringstilbud som kan være aktuelle.
Informasjon og dialog med pasienten
Sist faglig oppdatert: 29202229.04.2022
Informasjon om endelig diagnose og initial behandlingsplan gis av lege ved behandlende avdeling. Pasienten oppfordres til å ha med ledsager ved samtalen. Pasienten må informeres om hensikten med og mulige bivirkninger av behandlingen, samt konsekvensene av å ikke følge den anbefalte behandlingen. Pasienten bør få et faglig begrunnet klart råd om behandlingsvalg, og avgjør selv om dette skal følges.
Når supplerende informasjon av betydning for behandlingsplan og prognose foreligger, skal pasienten ha informasjon om dette. Kontinuitet blant personalet tilstrebes så langt som mulig.
Pasienten tilbys også en samtale med en behovskartlegging som går utover selve kreftbehandlingen, jf. Pakkeforløp hjem for pasienter med kreft.
Registrering
Sist faglig oppdatert: 30202230.12.2022
Når beslutning om behandling er tatt, skal pasienten settes opp til behandling innen angitte forløpstider. På første behandlingsdag skal kode for behandling registreres. Hvis det dreier seg om overvåking uten behandling eller ingen behandling, skal registreringen av denne beslutningen kodes på dato for samtale med pasienten.
Følgende koder skal benyttes:
| Kode | Kodebeskrivelse |
| A04FM | Behandling start – Medikamentell behandling |
| A04FS | Behandling start – Strålebehandling |
| A04FL | Behandling start – Symptomlindrende behandling |
| A04FO | Behandling start – Overvåking uten behandling |
| A04FI | Behandling start – Ingen behandling |
Dersom pakkeforløp avbrytes ved at pasienten ikke ønsker ytterligere utredning eller behandling/utredning eller behandling ønskes i utlandet eller ved privat klinikk (når denne ikke er en definert del av pakkeforløpet)/eller ved død skal avdelingen registrere:
| Kode | Kodebeskrivelse |
| A04X | Avslutning av pakkeforløp |
Koden registreres når det tas beslutning om at Pakkeforløp for myelomatose avbrytes.
Forløpstid
Sist faglig oppdatert: 30202230.12.2022
| Forløpsbeskrivelse | Forløpstid | |
| Fra avsluttet utredning til start behandling | Medikamentell behandling | 3 kalenderdager |
| Fra avsluttet utredning til start behandling | Strålebehandling | 14 kalenderdager |
Oppfølging og kontroller av myelomatose
Kontroller
Sist faglig oppdatert: 29201529.07.2015
Alder, geografiske forhold, mobilitet, sykdomsutbredelse, sykdomsaktivitet og behandlingsrespons gjør individualisering nødvendig. Pasienter med myelomatose bør følges med regelmessige kontroller hos eller i samarbeid med hematolog. I aktive behandlingsperioder foregår slik kontroller ofte hver fjerde til sjette uke poliklinisk med mindre medisinering eller transfusjoner gjør hyppigere kontroll nødvendig.
Ansvarlig
Sist faglig oppdatert: 29201629.07.2016
Avdeling for blodsykdommer/medisinsk avdeling med hematolog eller i samarbeid med hematolog. Fastlege kan eventuelt kontrollere pasienter med MGUS, pasienter med svært langsom sykdomsutvikling, pasienter i platåfase og i palliativ behandling, i samarbeid med hematolog.
Informasjon og dialog med pasienten
Sist faglig oppdatert: 29201529.07.2015
Pasient og pårørende skal orienteres om kontrollopplegget.
Videre bør pasienten informeres om vanlige fysiske og eventuelt psykiske reaksjoner som kan oppstå etter kreftbehandling.
Støttebehandling og sykepleie
Sist faglig oppdatert: 29201629.07.2016
Pasientens sykdomsspesifikke problemer skal vurderes individuelt og tiltak iverksettes for å ivareta konsekvenser av sykdom og behandling som har innvirkning på grunnleggende behov. Pårørendes behov for informasjon skal også imøtekommes og nødvendige tiltak iverksettes.
Håndtering av tilbakefall
Sist faglig oppdatert: 29201629.07.2016
Ved tilbakefall av kreftsykdom etter tidligere avsluttet behandling henvises pasienten ikke til nytt pakkeforløp. Imidlertid må pasienten ivaretas etter de samme prinsipper som er i pakkeforløpene. Ved mistanke om nyoppstått kreft skal derimot pasienten henvises til nytt pakkeforløp.
De aller fleste pasienter får tilbakefall etter en tid. Behandlingseffekten av kjemoterapi og eventuelt stråleterapi er ofte god, og håndtering av tilbakefall følger handlingsprogrammet.
Rehabilitering
Sist faglig oppdatert: 19201619.07.2016
Rehabilitering bør vurderes tidlig i behandlingsløpet, slik at nødvendige tiltak kan settes inn ved behov for å opprettholde funksjon og begrense tap av funksjon. Hva pasienten selv kan gjøre bør belyses, og pasienten må få informasjon om aktuelle rehabiliteringstilbud.
Det vurderes individuelt om pasienten har behov for kontakt med ernæringsfysiolog, fysioterapeut eller andre relevante fagpersoner.
Palliasjon
Sist faglig oppdatert: 19201619.07.2016
Palliative tiltak er sentrale for en del pasienter. Den palliative innsats retter seg mot belastende symptomer på grunn av sykdom eller behandling.
Forløpstider i pakkeforløp for myelomatose
Sist faglig oppdatert: 30202230.12.2022
Tabellen viser forløpstidene i pakkeforløpet.
Forløpstidene er en rettesnor. Fortsatt er det lovmessige grunnlaget pasientrettighetsloven § 2-2 og forskrift om prioritering av helsetjenester.
| Forløpsbeskrivelse | Forløpstid | |
| Fra henvisning mottatt til første fremmøte utredende avdeling | 7 kalenderdager | |
| Fra første fremmøte i utredende avdeling til avsluttet utredning (beslutning tas) | 20 kalenderdager | |
| Fra avsluttet utredning til start behandling | Medikamentell behandling | 3 kalenderdag |
| Fra avsluttet utredning til start behandling | Strålebehandling | 14 kalenderdager |
| Fra henvisning mottatt til start behandling | Medikamentell behandling | 30 kalenderdager |
| Fra henvisning mottatt til start behandling | Strålebehandling | 41 kalenderdager |
Registrering av koder i pakkeforløp for myelomatose
Pakkeforløp start
Sist faglig oppdatert: 19201619.07.2016
Kode for start av Pakkeforløp for myelomatose skal registreres på dato når:
- Henvisning merket "Pakkeforløp" mottas i spesialisthelsetjenesten.
- Henvisning som oppfyller kravene til pakkeforløp, men ikke er merket "Pakkeforløp", er mottatt i spesialisthelsetjenesten.
- Begrunnet mistanke om kreft oppstår eller det påvises kreft i spesialisthelsetjenesten, og dette dokumenteres i journalen til pasienten.
Registreringen skal skje i offentlig sykehus, inkludert private ideelle sykehus. Det er vanligvis den kliniske sykehusavdeling som koder start pakkeforløp. Det skal løpende dokumenteres i pasientens journal at pasienten er inkludert i Pakkeforløp for myelomatose.
Det skal registreres:
| Kode | Kodebeskrivelse |
| A04A | Start pakkeforløp - henvisning mottatt |
Utredning start
Sist faglig oppdatert: 21201621.07.2016
Pasientens første fremmøte til utredning i Pakkeforløp for myelomatose skal registreres i pasientadministrativt system. Første fremmøte kan være:
a) oppmøte i sykehus (poliklinikk, innleggelse eller bildediagnostisk undersøkelse) eller
b) oppmøte hos avtalespesialist
Hvis avtalespesialister er gitt en rolle i utredning og eventuell behandling av pasienter i dette pakkeforløpet må tilsvarende registrering og rapportering til NPR gjøres. Sykehuset har ansvar for at denne kodingen skjer.
Det skal registreres:
| Kode | Kodebeskrivelse |
| A04S | Utredning start - første fremmøte |
Overføring til annet helseforetak/sykehus
Sist faglig oppdatert: 19201619.07.2016
Er en pasient i pakkeforløp og overføres til et annet helseforetak/sykehus for videre utredning eller start av behandling, kodes:
| Kode | Kodebeskrivelse |
| A04O | Overført til et annet helseforetak/sykehus |
Koden brukes når ansvaret for pasienten overføres mellom sykehusene. Koding for overføring av pasient mellom helseforetak/sykehus registreres på dagen henvisning (brev, faks, telefon, elektronisk) oversendes. Koden skal ikke brukes hvis pasienten kun henvises til en spesiell undersøkelse, eller for å innhente et råd, uten at behandlingsansvaret overføres mellom helseforetak/sykehus.
Klinisk beslutning
Sist faglig oppdatert: 28201728.02.2017
Når utredningen er ferdig og det er tatt beslutning om sykdomstilstand og om pasientens behandling (i de tilfeller der det er påvist myelomatose), skal avdelingen registrere en av følgende koder:
| Kode | Kodebeskrivelse |
| A04CK | Klinisk beslutning - Påvist myelomatose og behandling besluttet |
| A04CM | Klinisk beslutning - Påvist eller mistanke om annen kreftsykdom |
| A04CA | Klinisk beslutning - Påvist eller mistanke om annen sykdom enn kreft |
| A04CI | Klinisk beslutning - Ikke påvist sykdom |
Registrering skjer fortrinnsvis når endelig beslutning om behandling tas i samråd med pasienten.
Behandling start
Sist faglig oppdatert: 30202230.12.2022
Når beslutning om behandling er tatt, skal pasienten settes opp til behandling innen de angitte forløpstider. På første behandlingsdag skal kode for behandling registreres. Hvis det dreier seg om overvåking uten behandling eller ingen behandling, skal registreringen av denne beslutningen kodes på dato for samtale med pasienten.
Følgende koder skal benyttes:
| Kode | Kodebeskrivelse |
| A04FM | Behandling start - Medikamentell behandling |
| A04FS | Behandling start - Strålebehandling |
| A04FL | Behandling start - Symptomlindrende behandling |
| A04FO | Behandling start - Overvåking uten behandling |
| A04FI | Behandling start - Ingen behandling |
Pakkeforløp slutt
Sist faglig oppdatert: 28201728.02.2017
Dersom pakkeforløp avbrytes ved at pasienten ikke ønsker ytterligere utredning eller behandling/utredning eller behandling ønskes i utlandet eller ved privat klinikk (når denne ikke er en definert del av pakkeforløpet)/eller ved død skal avdelingen registrere:
| Kode | Kodebeskrivelse |
| A04X | Avslutning av pakkeforløp |
Koden registreres når det tas beslutning om at Pakkeforløp for myelomatose avbrytes.
Om pakkeforløpet
Sist faglig oppdatert: 01201601.08.2016
Nasjonal kreftstrategi 2013-2017 er ett av fem hovedmål for kreftomsorgen: «Norge skal bli et foregangsland for gode pasientforløp». Standardiserte pasientforløp, Pakkeforløp for kreft, skal bidra til å heve kvaliteten på norsk kreftomsorg og legge grunnlaget for mer forutsigbarhet for pasientene.
Videre er målet å bedre samhandling mellom fastlegene og spesialisthelsetjenesten, mellom helseforetakene og internt i det enkelte foretak. Innføring av Pakkeforløp for kreft skal bidra til rask diagnostikk og behandling uten ikke-medisinsk begrunnet ventetid slik at pasientene opplever et helhetlig, godt organisert og forutsigbart forløp.
Helsedirektoratet fikk i februar 2014 i oppdrag fra Helse- og omsorgsdepartementet å utarbeide Pakkeforløp for kreft og diagnoseveiledere for fastlegene etter modell fra Danmark. Helsedirektoratet har i samarbeid med 21 arbeidsgrupper med til sammen rundt 200 fagpersoner fra helseforetakene, fastleger og brukere utarbeidet 28 pakkeforløp for kreft , diagnoseveiledere, kodeveiledere og pasientinformasjon. Pakkeforløpsbeskrivelser, diagnoseveiledere, kodeveiledere og pasientinformasjon er gjennomgått og revidert i 2016 av Helsedirektoratet, i samarbeid med fagmiljøene og pasientorganisasjoner.
Pakkeforløpene er nasjonale standardiserte pasientforløp som er faglig baserte og normgivende. Pakkeforløpene er basert på de nasjonale handlingsprogrammene med retningslinjer for diagnostikk, behandling og oppfølging av kreft.
Med utgangspunkt i pakkeforløpet skal et individuelt forløp for hver enkelt pasient tilrettelegges. Målgruppen for beskrivelsene av pakkeforløp er primært helsepersonell, ledere, administratorer og beslutningstakere på ulike nivåer i helsetjenesten, og eventuelt andre.
Helsedirektoratet vil takke alle som har bidratt i arbeidet.
Bjørn Guldvog
Helsedirektør
Arbeidsgruppens sammensetning
- Jens Hammarstrøm (leder), hematolog, St. Olavs Hospital
- Nina Guldbrandsen, hematolog, Oslo universitetssykehus
- Peter Meyer, hematolog, Stavanger universitetssykehus
- Signe Spetalen, patolog, Oslo universitetssykehus
- Marie Røkenes Dyrøy, avdelingssykepleier, Stavanger universitetssykehus
- Geir Erik Nilsen, allmennpraktiker, fastlege
- Dag Olaf Torjesen, brukerrepresentant, Blodkreftforeningen
- Mats Irgens Olsen, hematolog, Universitetssykehuset Nord-Norge
- Geir E. Tjønnfjord, hematolog, Oslo universitetssykehus









