Sarkoidose - Faglige retningslinjer for sarkoidose
Kliniske manifestasjoner
Luftveier og lunger
Sist faglig oppdatert: 15202215.05.2022
Anders Eklund
Sarkoidose er en granulomatøs multisystemsykdom der engasjement av lungene er den vanligste organmanifestasjonen. Man antar at de er rammet i minst 90% av tilfellene. Også andre deler av åndedrettsorganene kan oppvise forandringer som kan relateres til sykdommen. Sarkoidose kan debutere meget plutselig, med feber, allmennpåvirkning, hudutslett og hevelser i ledd, eller den kan komme smygende (se faktarute 1 & 2). Den akutte formen slik den arter seg ved Löfgrens syndrom tildeler spontant innen to år dersom pasienten er HLA- DRB1*03 positiv, men ellers kan man få det mer langvarige forløpet som man pleier å se ved smygende sykdomsdebut. Dersom sykdomstegn, for eksempel i form av forandringer på thoraxrøntgen, består i mer enn to år, pleier tilstanden å betegnes som kronisk. Den kan da enten være kronisk stabil eller kronisk progressiv. Sykdommen har en tendens til å aktiveres i eksaserbasjoner. Pasienter med Löfgrens syndrom med ovenstående HLA- type får sjelden (-3-4%) tilbakefall i sarkoidose. Derimot residiverer ofte, med flere måneders intervall, symptomene hos dem som også har akutt sykdomsdebut, men i tillegg har lysfølsomhet og røde og smertefulle øyne.
| Faktarute 1. Akutt sykdomsdebut |
| Löfgrens syndrom Feber Knuterosen (erythema nodosum, EN); mest kvinner Ankelartrit/ tendovaginitt; mest menn Bilaterale hiluslymfomer med (~20 %) eller uten parenchyminfiltrater |
| Fremre uveitt (iridosyklitt) |
| Heerfordts syndrom (om komplett: feber, uveitt, parotitt, facialisparese) |
| Faktarute 2. Smygende sykdomsdebut |
| Tretthet Hoste Lavintensiv brystsmerte Vekttap Dyspné |
Sarkoidoseengasjement av luftveier og lunger gir sjelden påtagelige funn ved fysikalsk undersøkelse med auskultasjon. Et unntak er ved obstruktive prosesser der fremmedlyder kan forekomme, og sekretoriske pipelyder høres. Knatrelyder kan oppstå ved mer avansert fibroseutvikling, men er på Ingen måte like hyppige som for eksempel ved idiopatisk lungefibrose. Røntgen thorax har avgjørende betydning i diagnostikken ved mistanke om sarkoidose. Ofte er det tilstrekkelig med konvensjonell røntgen for å vekke mistanken,
vurdere utbredelsen og følge forløpet. Røntgen thorax ved sykdomsdebut gir også en viss opplysning om forventet forløp (se avsnitt om Naturalforløp og prognose). CT thorax kan av og til supplere bildet, men behøver normalt ikke brukes for å følge et ukomplisert forløp (se avsnitt om Radiologi).
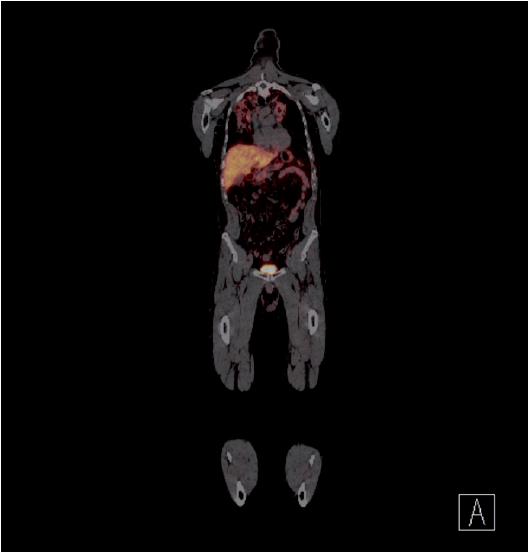
Ulike PET/CT- teknikker (f.eks. 18F-FDG og DOTA-TOC, bilde 1) kan være aktuelle for å vurdere om aktiv inflammasjon foreligger i et spesifikt område, eller for å påvise også ekstrathorakale granulomatøse forandringer som kanskje kan sitte lagelig til for biopsi.
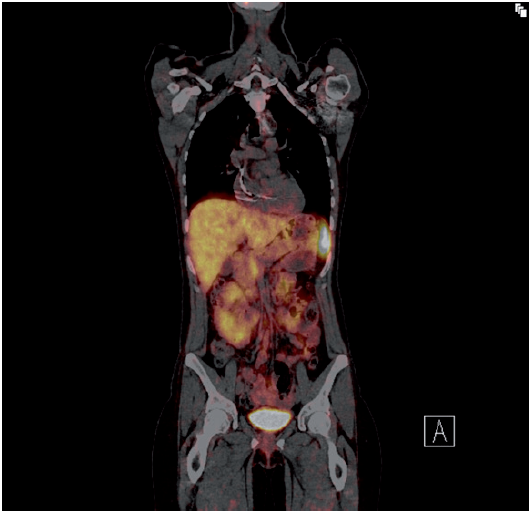
Bilde 1. PET/CT som viser ordinært bilde (øverst) og økt opptak i
lymfeknuter og sentralt i lungene (nederst).
| Faktarute 3. Biopsiteknikker ved utredning av lungesarkoidose |
I utvalgte tilfeller gjøres (dersom ovenstående ikke har
|
Bronkoskopi bør utføres på vid indikasjon ved sarkoidose for å skape en oppfatning om endobronkielt engasjement, for å prøve å sikre diagnosen via biopsier, og for å vurdere aktivitet og utelukke infeksjon.
Sarkoidose i luftveiene
Sarkoidoseforandringer i luftveiene kan lede til obstruktive symptomer ved at ødem eller plakkdannelse minsker bronkiallumen, men også også omgivende fibrotiserende prosesser, omgivende forstørrede lymfeknuter og/eller traksjonsbronkiektasier kan lede til at luftveiene blir trangere. Lungefunksjonsmåling viser da et obstruktivt mønster. Hos minst 20 % av sarkoidosepasientene foreligger en bronkial hyperreaktivitet. Dersom sykdommen forårsaker interstitielle forandringer, blir mønsteret restriktivt. Ofte ser man en lungefunksjonsnedsettelse med et blandet bilde.
Sarkoidoseengasjement av de øvre luftveiene, supraglottisk, er ikke vanlig, men ses hos ca 5 % av alle pasienter. Granulomatøse forandringer kan vise seg som gulhvite flekker eller opphøyninger i neseslimhinnen. Med uttalt er kanskje forandringene ved lupus pernio, og da er det også beskrevet destruksjon av neseskilleveggen. Forandringer i larynksområdet kan gi opphav til alvorlige symptomer med dyspné, stridor og heshet. Lokal behandling med steroidinjeksjoner kan minske granulomene. Laserbehandling er også beskrevet. Lumeninnskrenkende bronkialforandringer er framfor alt rapportert lokalisert på lobærnivå eller mer distalt. Det er vanskelig å angi mer eksakt hvor vanlig og hvor omfattende fortrengning av bronkiallumen er, men ved bronkoskopi får man likevel en ganske god oppfatning hos den enkelte pasienten om hvor engasjert bronkialslimhinnen er av sykdommen, og om påtagelige stenoser foreligger. Granulomatøse endobronkiale forandringer gir ikke gatestenslignende inntrykk
De kan finnes uten å gi symptomer, men selvsagt også gi opphav til obstruktive symptomer og hoste, samt til sekretstagnasjon. Det gjelder spesielt om de er uttalte eller mulltiple.
Sarkoidose i lungeparenkymet
En effekt av mer uttalt sarkoidose med fibrosedannelse og derav følgende skrumpning, er dannelsen av traksjonsbronkiektasier. Hos en del pasienter oppstår kaviteter, og de koloniseres ikke sjelden av Aspergillus. Av og til dannes soppballer, aspergillom, i kavitetene, og de kan identifiseres på CT ved at de omgis av luft. Pasienter med kaviteter løper en potensiell risiko for å få hemoptyser, som kan være letale. Dersom det foreligger aspergillusinfeksjon, kan antifungal medisinering av og til være effektiv. Ved residiverende hemoptyser bør pasienten behandles med Cyklokapron, og diskusjon bør føres med radiolog om muligheten for å «coile» blodkar. Aspergillusinfeksjon utgjør ikke lenger noen absolutt kontraindikasjon mot lungetransplantasjon.
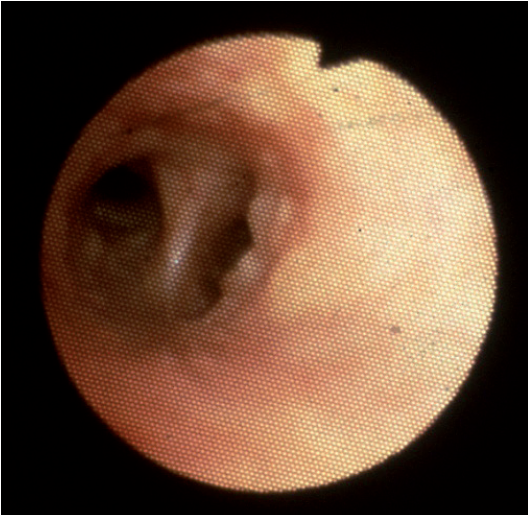
Bilde 2. Endobronkiell sarkoidose med plakkdannelse
Aktiv og uttalt sarkoidose, som i tillegg til lungene ofte engasjerer andre organer, kan gi opphav til symptomer som gjør differensialdiagnostikken mot andre sykdomstilstander, spesielt maligniteter, viktig. I Faktarute 4 angis radiologiske funn og symptomer som bør medføre at utredende eller behandlende lege overveier alternative diagnoser.
Heldigvis gir sarkoidosesykdommen ofte seg spontant, noen ganger på noen måneder, andre ganger først etter flere år. Det finnes ingen undersøkelse eller analyse som helt kan friskmelde en pasient. Som nevnt ovenfor er det imidlertid ytterst usannsynlig at HLA-DRB1*03 positive pasienter som sykdomsdebuterte i et bilde av Löfgrens syndrom, og der symptomene har forsvunnet og de radiologiske funnene er normalisert, skal residivere. De kan, etter initial diagnostikk, kontrolleres én eller et par ganger de kommende 1–2 årene, og deretter avskrives. Derimot kan det være vanskeligere å avslutte kontrollen av pasienter med gjenværende parenkyminfiltrater, selv om disse har vært uforandrede over relativt lang tid. Ved tvil kan CT, alternativt PET/CT, utføres, for å forsøke å påvise sktivitetstegn, i alle fall om forandringene på røntgen thorax er utbredt. Uansett hvilken motivasjon som foreligger for å avslutte kontrollene ved en spesialistavdeling, bør pasienten nøye instrueres i å kontakte lege dersom symptomer som angis i Faktarute 5, opptrer.
| Faktarute 4. Malignitetsmistanke bør vekkes ved |
|
| Faktarute 5. Avsluttede pasienter bør kontakte lege dersom disse symtomer opptrer |
|
Referanser
- Sandström T, Eklund A. Lungmedicin. Studentlitteratur. Lund. 2009, sid 211- 228 (revidert opplag 2014).
- Polychronopoulos VS, Prakash UBS. Airway involvement in sarcoidosis. Chest 2009; 136(5): 1371-1380.
- Baughman RP, Culver C, Judson MA. A concise review of pulmonary sarcoidosis. Am J Respir Crit Care Med 2011; 183: 573-581.
- Baughman RP, Lower EE, Gibson K. Pulmonary manifestations of sarcoidosis. Presse Med 2012; 41:e 289-302.
- Valeyre D, Prasse A, Nunes H, Uzunhan Y, Brillet P-Y, Müller-Quernheim J. Sarcoidosis. Lancet 2013; Oct: doi.org/10.1016/S0140-6736(13) 60680-7.








